専門医が語る、選ばれる再生医療
の安全性と秘密
【再生医療】治療の新たな選択肢に!
低リスクで元の元気な体に戻る治療法をプロがお話します!
なぜ!?当院が選ばれるのか??
そこには幹細胞の強さに秘密があった!!
独自の培養技術について詳しく解説を行います。
症例紹介
-
- 脳卒中の症例
- 脊髄損傷の症例
- 幹細胞治療の症例
長年苦しんだ低髄液圧症候群からの解放 何十年もの間、低髄液圧症候群に苦しまれていた50代女性の患者様。ブラッドパッチ療法の効果は、1〜2ヶ月と短期間で、根本的な解決には至りませんでした。しかし、当院での幹細胞治療により、長年悩まされていた頭痛や、背中の痛みがほぼ解消し、ピアノ演奏時の症状も、大幅に軽減されました。いったいどのような治療で、このような持続的な改善が得られたのでしょうか。 治療前の状態 何十年もの間、低髄液圧症候群に苦しまれていた 従来のブラッドパッチ療法の効果は1〜2ヶ月と短期間 ピアノ演奏時に頭痛が現れる状況が続いていた 長年にわたる背中の痛みに悩まされていた 日常的な倦怠感で生活の質が低下 この50代女性の患者様は、長い間辛い思いをされていました。医学用語で低髄液圧症候群と呼ばれる疾患は、脳と脊髄を守るクッションの役割をする脳脊髄液の圧力が、低下することで起こります。頭痛、首の痛み、めまい、耳鳴り、吐き気など、日常生活に大きな支障をきたす様々な症状が現れる、深刻な問題となっていました。 リペアセルクリニックは「脊髄損傷」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 従来治療の限界 低髄液圧症候群に対する従来の治療法である、ブラッドパッチ療法では、根本的な改善は困難です。この治療法は、自己の血液を硬膜外に注入する方法ですが、効果の持続期間が短く、繰り返し治療が必要になります。 患者様の場合も、ブラッドパッチ療法の効果はわずか1〜2ヶ月と短期間で、根本的な解決には至りませんでした。一時的な症状緩和にとどまり、患者様の「根本的な改善を」という切実な願いには応えられない状況が続いていました。 リペアセルクリニックの特徴 詳細については、こちらで当院独自の再生医療の特徴を紹介しています。 当院では厚生労働省への届出・受理を経て、2億個の幹細胞一括投与を提供しています。リペアセルクリニック独自の豊富な治療経験から、この投与量の最適化により、治療効果がさらに向上することがわかっています。 リペアセルクリニックは「脳卒中」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 <治療内容>2億個幹細胞を3回点滴投与 この患者様には、2億個の幹細胞を計3回投与する治療計画を立てました。 治療後の変化 ピアノ演奏時の頭痛が大幅に軽減 長年続いた背中の痛みはほぼ解消 日常的な倦怠感がほとんどなくなった 治療開始後、患者様からは嬉しいご報告をいただきました。これまでピアノを弾く際に必ず現れていた頭痛が軽減され、長年悩まされていた背中の痛みも、ほぼ解消されました。さらに、日常的に感じておられた倦怠感も、夕方には症状を感じることがありますが、それ以外では、ほとんど感じなくなったとのことでした。 幹細胞を静脈内に投与することで、脳脊髄液の産生や調整に関わる組織に働きかけ、全身の炎症反応を抑制することで症状の改善につながったと考えられます。 低髄液圧症候群のような、難治性疾患に対する再生医療は、従来の治療法では改善が困難とされていた症状に対しても、新たな治療可能性を提供しています。当院の幹細胞治療は、一時的な症状緩和ではなく、根本的な改善を目指した治療アプローチです。 同様の症状でお悩みの方、長年の治療でも十分な効果が得られていない方にとって、再生医療は新たな希望となり得ます。一人でも多くの患者様が、この症例のように持続的な改善を実感していただけるよう、当院では、12,000例以上の実績に基づく確かな技術と、再生医療分野で豊富な経験を持つ専門医たちが治療にあたっております。 患者様に投与後の症状の変化を記録していただきました。 <治療費> 幹細胞点滴 投与回数(1回) 242万円(税込) <起こりうる副作用> 脂肪採取部の内出血や創部感染、傷跡などが起こることがあります。 症状によりMRIやCTなどの検査を受けて頂く事があります。 ※こちらでご紹介している症例は一部の患者様です。掲載以外の症例も多数ございます。ご自身の症状については、お気軽にご相談ください。 再生医療についてはこちらで詳しく説明しています。↓ 再生医療医師監修:坂本貞範
2025.06.26 -
- 股関節の症例
- 幹細胞治療の症例
- PRP治療の症例
次世代の幹細胞治療『分化誘導』で末期変形性股関節症の痛みが改善! 1年前からの右股関節痛に苦しまれていた患者様。末期の変形性関節症と診断され、人工関節の適応と言われましたが、当院での分化誘導をともなった幹細胞治療により、「痛みがとても楽になりました」とおっしゃられるほどの改善が見られました。 こちらは、3回目投与にご来院いただいた際(2回目投与から約1ヶ月後)の、歩行の様子です。股関節の痛みで崩れていた体幹が安定しています。 どのような治療で、末期の関節症でも、このような改善が得られたのでしょうか。 治療前の状態 1年前からの右股関節痛 10年間のヨガ、登山が影響している可能性 股関節の隙間がほとんど消失 末期の変形性関節症と診断 2ヶ月前から痛みが悪化 この患者様は、長い間辛い思いをされていました。医学用語で末期の変形性関節症と呼ばれる状態は、股関節の軟骨がほとんどすり減り、その下の軟骨下骨まで損傷している状況です。患者様は、人工関節の手術は耐用性の問題から、もう少し待ちたいと考えてたそうですが、強い痛みを何とかしたいという思いを抱いて、当院へいらっしゃいました。 リペアセルクリニックの特徴 詳細については、こちらで当院独自の再生医療の特徴を紹介しています。 一般的な幹細胞治療は、末期まで進行した変形性股関節症では効果が出にくいと言われています。それは、軟骨だけでなく、その下の軟骨下骨も損傷しているからです。従来の幹細胞治療では、軟骨の再生は期待できても、土台となる軟骨下骨の修復は限られていました。 軟骨が消失し、軟骨の下にある軟骨下骨も損傷している、進行した症例には、当院独自の「分化誘導」を用いた幹細胞治療を提供しています。これは、幹細胞を培養する際に、骨になるよう、誘導因子を加えることで、軟骨の土台となる軟骨下骨を、効率よく再生させる、次世代の治療法です。 また、股関節の治療において、特に重要なのは、膝関節と比べて、解剖学的に隙間が狭い股関節内に、確実に幹細胞を届けることです。当院では「ピンポイント注射法」を開発し、エコーや特殊なレントゲン装置、そして、針先が細く、しなりのある特殊な注射針を使用して、確実に股関節内の軟骨損傷部位へ、幹細胞を届けています。 リペアセルクリニックは「股関節の痛み」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 レントゲン所見 レントゲンにて右股関節に狭小化を認めました。 <治療内容>右股関節に分化誘導の幹細胞1億個を2回、通常の幹細胞1億個を1回投与+PRP3回 この患者様には、右股関節に分化誘導をかけた幹細胞1億個を2回投与し、その後、通常の幹細胞1億個を1回投与いたしました。 治療後の変化 強い股関節痛が大幅に軽減 日常生活の制限が改善傾向 患者様から「とても楽になりました」の喜びの声 関節裂隙の再生治療が進行中 初回投与から痛みは段階的に和らいでいき、最終投与の頃には「痛みがとても楽になりました。」と喜びの声をいただきました。 方向転換時や歩行時の後ろ姿も、治療前は体幹が崩れていましたが、治療後はバランスを保てています。 末期の変形性関節症に対する分化誘導幹細胞治療は、軟骨下骨の損傷にも、新たな治療可能性を提供しています。骨に分化誘導された幹細胞により、軟骨とその土台を同時に再生させることで、驚くような効果を実感していただけます。 人工関節が適応と言われた末期の関節症の患者様であっても、あきらめずにご相談ください。 リペアセルクリニックでは、再生医療分野で豊富な経験を持つ専門医たちが、12,000例以上の実績に基づく、確かな技術と、独自の培養方法で、患者様一人ひとりに、最適な治療プランをご提案いたします。国内で唯一の、最新の『分化誘導』を用い、当院は『新時代の再生医療』による治療を提供します。 <治療費> 関節1部位 幹細胞数 ( 2500万個~1億個) 投与回数( 1回 )132万円( 税込 )/2500万個 分化誘導( 1回 )55万円( 税込 ) PRP治療 16.5万円(税込) <起こりうる副作用> 脂肪採取部の内出血や創部感染、傷跡などが起こることがあります。 症状によりMRIやCTなどの検査を受けて頂く事があります。 ※こちらでご紹介している症例は一部の患者様です。掲載以外の症例も多数ございます。ご自身の症状については、お気軽にご相談ください。 変形性股関節症の再生医療についてはこちらで詳しく説明しています。↓ 再生医療医師監修:坂本貞範
2025.06.24 -
- 脳卒中の症例
- 幹細胞治療の症例
痛みや熱さを感じすぎる日常から解放 - 脳梗塞後遺症改善の軌跡 - 4年前に、脳梗塞により救急搬送された患者様は、治療後に左半身の痺れと、知覚過敏が残ってしまいました。 左半身に触れるだけで痛みを感じたり、お湯や水の温度を実際とは異なった熱さ・冷たさで感じておられた患者様が、当院で幹細胞治療を受け、痺れや痛みが軽減し、温度感覚の異常もなくなりました。 この驚くべき変化について、ご紹介します。 治療前の状態 4年前の脳梗塞による左半身の痺れと知覚過敏 触れるだけで痛みを感じる過敏症状 お湯が実際より熱く、水が極端に冷たく感じる温度感覚異常 やけどなどの危険が伴う日常生活 この患者様は、4年前に突然口元の痺れが出現し、翌朝には左手、左足にも痺れが広がったため、救急搬送されました。病院での診断は脳梗塞で、即座に点滴と内服治療が行われました。幸いにも、筋力低下や歩行障害などの運動機能の後遺症は残りませんでしたが、左半身の痺れと、知覚過敏が残存していました。 左半身に触れるだけで痛みを感じたり、お風呂のお湯が実際の温度よりも熱く感じたり、水がとても冷たく感じたりと、日常生活で不快に感じる場面が多々ありました。そのため、やけどなどの危険が、常に付きまとう生活を余儀なくされていました。こうした不快な痺れや、知覚過敏が少しでも軽減されることを願い、再生医療を希望して、当院を受診されました。 リペアセルクリニックの特徴 詳細については、こちらで当院独自の再生医療の特徴を紹介しています。 脳梗塞後の残存する痺れや、痛みに対しては、一般的に、内服薬の服用などの対処療法が行われますが、その効果は、限定的な場合が多いのが現状です。知覚障害は、運動麻痺と比べると、些細な問題と捉えられがちですが、知覚障害を抱えている患者様にとっては、非常に深刻な問題となります。 近年、研究が進み、幹細胞を使った再生医療により、知覚障害などの脳梗塞の後遺症が回復した症例が数多く報告されています。当院も、脳卒中の幹細胞治療の黎明期から、積極的に取り組んできました。 当院では厚生労働省への届出・受理を経て、2億個の幹細胞一括投与を提供しています。リペアセルクリニック独自の豊富な治療経験から、この投与量の最適化により、治療効果がさらに向上することがわかっています。 リペアセルクリニックは「脳卒中」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 MRI所見 MRIにて脳梗塞がみられました。 <治療内容>1億個細胞を計3回投与 この患者様には、1億個の幹細胞点滴を計3回投与しました。 治療後の変化 痺れや痛みの軽減 温度感覚の正常化(過度に熱さや冷たさを感じることが解消) 糖尿病の数値(HbA1c)が低下 血管内皮細胞の修復による血管年齢の若返り 投与するたびに、痺れや痛みは軽減していき、3回目投与後には、過度に熱さや冷たさを感じるという、温度感覚の異常もなくなりました。そして、糖尿病の数値(HbA1c)が改善するという、脳梗塞の再発予防にもつながる、喜ばしい副次的効果も現れました。 また、体内に入った幹細胞は、全身の血管を巡り、血管の内皮細胞も修復してくれるため、血管年齢も若返り、脳梗塞の再発予防にも寄与するという目には見えない効果も期待できます。 まとめ 脳卒中の後遺症、特に知覚障害は、日常生活の質を大きく損なうことがあります。通常の治療では、改善が難しい知覚過敏や、異常感覚に対して、幹細胞治療は、新たな選択肢となる可能性を秘めています。 この患者様のように、適切な幹細胞治療により、症状の改善が見られるだけでなく、血管の若返りやHbA1cの数値の改善といった、副次的な効果も期待できます。これらは、将来の脳梗塞再発リスクの低減にもつながる、重要な効果です。 こちらは、患者様に投与後の症状の変化を記録していただいたものです。「治療の効果はいつまで継続するか」とのご質問をいただきました。 脳卒中・脊髄神経の再生医療において、神経は一度再生されると、再び損傷しない限り、一生効果は継続されます。 脳卒中の後遺症や、再発の不安を抱えておられる方は、ぜひ一度カウンセリングにお越しください。あなたも新しい一歩を踏み出してみませんか。 リペアセルクリニックでは、再生医療分野で豊富な経験を持つ専門医たちが、12,000例以上の実績に基づく確かな技術と、独自の培養方法で、患者様一人ひとりに、最適な治療プランをご提案いたします。 <治療費> 幹細胞点滴 投与回数(1回) 242万円(税込) <起こりうる副作用> 脂肪採取部の内出血や創部感染、傷跡などが起こることがあります。 症状によりMRIやCTなどの検査を受けて頂く事があります。 ※こちらでご紹介している症例は一部の患者様です。掲載以外の症例も多数ございます。ご自身の症状については、お気軽にご相談ください。 脳卒中の再生医療についてはこちらで詳しく説明しています。↓ 再生医療医師監修:坂本貞範
2025.06.23 -
- ひざ関節の症例
- 半月板の症例
- 幹細胞治療の症例
痛みが完全消失し、日常生活の制限から解放! 仕事中の事故で、右膝半月板を損傷し、20分程度の歩行でも痛みが生じ、膝を完全に伸ばすことも困難だった患者様。従来であれば、半月板の部分切除手術が検討される状況でしたが、幹細胞治療により、痛みが完全に消失し、ジョギングへの復帰という目標に向けて、順調に回復されました。痛みの評価スコアは、治療前の10段階中6から、最終的に0(痛み消失)まで改善し、手術を避けながら、根本的な治療を実現できました。 このような劇的な改善は、どのように実現したのでしょうか。 治療前の状態 歩行での痛み: 20分程度の歩行で右膝内側に痛みが発生 膝の可動域制限: 完全に膝を伸ばすことが困難 日常生活の制限: 整形外科医より「90°以上膝を曲げないように」との指導 痛みの程度:10段階中 6(中等度から強い痛み) 患者様は、職場での重量物運搬中に右膝を負傷され、整形外科で、半月板損傷の診断を受けられました。診断後1ヶ月間は、鎮痛薬を服用されましたが、十分な改善が得られず、現在は使用を中止されています。 現在は、デスクワークをされており、膝の角度に常に注意を払いながら生活されている状況でした。このような制限は、患者様の生活の質に、大きな影響を与えていました。 歩行時の痛みをなくし、ジョギングができるようになりたいとの目標をお持ちになり、当院を受診されました。 保存療法と手術療法の限界 半月板損傷の治療には、内服薬や注射、リハビリといった保存療法がありますが、症状の改善が見られない場合には、手術が選択されます。しかし、半月板の損傷が激しい場合や、血流の少ない部位では、縫合が困難となり、約9割の手術で、部分切除が行われるのが現状です。 半月板切除手術のリスク 半月板を切除すると、膝のクッション機能が失われ、軟骨の摩耗が進行し、変形性膝関節症を発症するリスクが高まります。ある臨床研究では、半月板を切除された患者様の約3割が、10年後に変形性膝関節症を発症したとの報告もあります。 患者様は「ジョギングができるようになりたい」との目標を持たれており、半月板の切除を避ける根本的な治療法として、当院の幹細胞治療が適していると判断いたしました。 従来の対症療法としての手術とは異なり、幹細胞治療では、半月板と軟骨の両方を一度の治療で再生・修復する根本治療が可能となります。これにより、将来的な変形性膝関節症のリスクを軽減し、長期的な膝の健康を維持することができます。 リペアセルクリニックの特徴 詳細については、こちらで当院独自の再生医療の特徴を紹介しています。 リペアセルクリニックは「半月板損傷」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 MRI所見 MRIにて、半月板の損傷が認められます。 <治療内容>右膝に2500万個細胞を計2回投与 右膝に2500万個の幹細胞投与を計2回実施いたしました。 治療後の変化 右膝の痛みが10段階中6 から0へ劇的改善 以前よりも膝を伸ばせるように 歩行もしやすくなり、日常生活の質の向上 半月板温存による将来の関節症リスク低減 1回目投与後、右膝の痛みが10段階中6から 3へと顕著に改善しました。これは幹細胞の持つ組織再生作用と、強力な抗炎症作用によるものと考えられます。その後、5日間で徐々に痛みが軽減し、10段階中2まで軽減いたしました。 2回目投与の結果、痛みは10段階中1まで改善し、最終的には完全な痛みの消失(0)を実現いたしました。 治療開始前は20分程度の歩行でも痛みが生じ、膝を完全に伸ばすことも困難でしたが、幹細胞治療により、段階的に症状が改善し、最終的には痛みが完全に消失いたしました。この改善により、患者様は日常生活の制限から解放され、ジョギングという目標に向けて前進できるようになりました。 「痛みのない生活を送れるようになり、日頃のケア、トレーニング、ストレッチを続けています」とのお言葉をいただきました。診察時には、患者様の表情も明るくなり、積極的に体を動かそうという、前向きな気持ちになられている様子がうかがえました。長期間続いた痛みと、動作制限から解放され、新たな希望を見出されたお喜びの様子が印象的でした。 幹細胞治療は、単に痛みを取り除くだけでなく、損傷した組織を実際に再生させることで、本来の膝の機能を回復させることを目指します。この患者様のように、ジョギングという活動的な目標の実現も可能になります。あなたも痛みから解放され、活動的な生活を取り戻してみませんか。 リペアセルクリニックでは、再生医療分野で豊富な経験を持つ専門医たちが、12,000例以上の実績に基づく確かな技術と独自の培養方法で、患者様一人ひとりに、最適な治療プランをご提案いたします。 国内で唯一の、最新の『分化誘導技術』を用い、『新時代の再生医療』による治療を提供します。 <治療費> 関節1部位 幹細胞数 ( 2500万個~1億個) 投与回数( 1回 )132万円( 税込 )/2500万個 分化誘導( 1回 )55万円( 税込 ) PRP治療 16.5万円(税込) <起こりうる副作用> 脂肪採取部の内出血や創部感染、傷跡などが起こることがあります。 症状によりMRIやCTなどの検査を受けて頂く事があります。 ※こちらでご紹介している症例は一部の患者様です。掲載以外の症例も多数ございます。ご自身の症状については、お気軽にご相談ください。 半月板損傷の再生医療についてはこちらで詳しく説明しています。↓ 再生医療医師監修:黄金勲矢
2025.06.21
自分の細胞を活用し、
蘇らせる「再生医療」とは?
薬での治療は限界ではないだろうか。本当に手術は必要だろうか。
そんな思いで悩んだり、あきらめたりしていませんか?
ケガをしても傷跡が少しずつ薄くなる・・
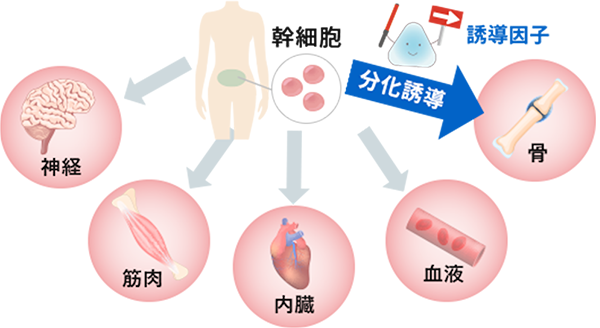
当たり前のようですが、あなた自身の細胞には、弱ったところ、傷ついたところを修復するチカラがあります。
その細胞のチカラを最大限に引き出して治療を行うことを「再生医療」と呼び、おすすめしています。
リペアセルクリニックの特長
当クリニックは、疾患・免疫・美容という分野すべてを、自己細胞を用いた最先端の医療で行うことができる国内でも珍しい部類の医療機関です。
CPC(細胞加工施設)の高い技術により、冷凍しない方法で幹細胞を投与できるので高い生存率を実現。
ご自身の細胞や血液を利用するため、アレルギーや拒絶反応といった副作用の心配が少ないおすすめの治療方法です。
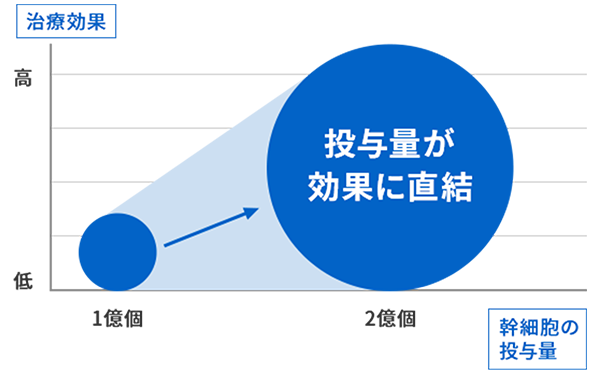
- 2億個の細胞を
投与可能※但し適応による - 高い
安全性 - 入院不要
日帰り - 身体への
負担が少ない - 高い技術力を
もったCPC

LICENSE厚生労働省届出済医療機関
第二種・第三種再生医療等提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に届出し、受理されました。
-

自己脂肪由来幹細胞を用いた脳血管障害の治療
-

自己脂肪由来幹細胞を用いた糖尿病の治療
-

自己脂肪由来幹細胞を用いた肝障害の治療
-

自己脂肪由来幹細胞を用いた変形性関節症治療
-

自己脂肪由来幹細胞を用いた顔面萎縮症、皮膚再生治療
-

自己脂肪由来幹細胞を用いた脊髄損傷の治療
-

自己脂肪由来幹細胞を用いた慢性疼痛の治療
-

多血小板血漿(PRP)を用いた変形性関節症の治療
-

多血小板血漿(PRP)を用いた筋腱炎、靭帯炎の治療
-

多血小板血漿(PRP)を用いた皮膚再生療法
-

悪性腫瘍の予防に対する活性化NK細胞を用いた細胞治療
-

自己脂肪由来幹細胞と自己前骨芽細胞分化誘導上清液を用いた変形性関節症の治療
























当クリニックでは、国内では数少ない自己の幹細胞を用いた「変形性関節症」「脳卒中」「糖尿病」「肝障害」「肌の再生」などの最先端の再生医療および、PRP(多血小板血漿)の関節内投与を再生医療安全確保法のもと、自由診療にて提供しています。再生医療とは、厚生労働省によって受理されることで行うことのできる治療となります。
坂本理事長のブログ
藤間院長のブログ
スタッフブログ
トピックス
-
- 野球肘
- 上肢(腕の障害)
- 下肢(足の障害)
- 肘関節
- スポーツ外傷
「肩や肘が痛いけれど、まだ投げられるから大丈夫」「チームに迷惑をかけられないから、少しくらい我慢しよう」 このような想いを抱きながら、痛みと向き合っている選手や保護者の方は決して少なくありません。 しかし、驚くべきことに高校球児の20人に1人が肩関節もしくは肘関節の手術や引退を余儀なくされるような重篤な怪我を経験しているのが現実です。(文献1) さらに、1シーズンで100イニング以上投げた選手は、投球回数が少ない選手に比べて約3.5倍の確率で重篤な怪我のリスクが高まるという研究結果も報告されています。(文献1) 野球での怪我は運や偶然で起こるものではありません。そこには必ず原因があり、正しい知識と早期対応によって多くの怪我は予防できるのです。 本記事では、野球で発症しやすい代表的な怪我の種類と症状、そして最も大切な予防法について詳しく解説します。 怪我と正しく向き合うための知識を身につけることで、長く野球を続けられる体づくりを目指しましょう。 野球で多い怪我と症状をチェック 野球は全身を使ってプレーする複雑なスポーツです。投球、打撃、守備、走塁のすべての動作で、さまざまな部位に負担がかかります。(文献2) 以下で詳しく解説する野球で多い怪我の症状や特徴を理解し、自分の症状がどのタイプに当てはまるかを把握しましょう。 野球肩 原因 投球動作の繰り返し、肩甲骨周囲筋の筋力低下、不適切な投球フォーム、体幹・股関節の柔軟性低下 症状 投球時の肩の痛み、腕を上げる際の引っかかり感、夜間痛(炎症が強い場合)、肩の可動域制限 治療法 投球中止と安静(2〜4週間)、消炎鎮痛薬、ステロイド注射、リハビリテーション、重症例では手術 野球肩は投球動作で引き起こされる肩関節周辺の障害の総称で、発症のピークは15~16歳とされており、投手と捕手に多く見られます。(文献3) 投球動作は5つのフェーズに分けられ、各フェーズで異なる負荷がかかるため、痛みの出るタイミングによって損傷部位や重症度を推測できます。 ワインドアップ期:投球動作開始からステップ脚を最も高く上げるまで アーリーコッキング期:ステップ脚が地面に着くまで レイトコッキング期:肩関節が最大外旋位に達するまで アクセラレーション期:ボールリリースまでの加速期 フォロースルー期:ボールリリース後の減速期野球肩は段階的に進行する特徴があります。 初期段階では投球後の軽い違和感程度で、数日休むと症状が改善できるため、この段階での適切な対応が最も重要ですが、無理をしてしまうと日常生活に支障をきたすようになってしまいます。 初期段階で食い止められるように、違和感がある際は無理をせず休みましょう。 野球肘 原因 投球による肘への外反・回内ストレス、成長期の骨端線への負荷、オーバーユース、不良な投球フォーム 症状 投球時・投球後の肘痛、肘の伸展・屈曲制限、急に動かせなくなる(ロッキング)、握力低下(文献4) 治療法 投球禁止と安静、内側型は保存療法中心、外側型は長期投球禁止または手術、後方型は炎症抑制治療 野球肘は投球動作の繰り返しによって肘関節に生じる疼痛性障害の総称で、発症の時期により「発育型野球肘」と「成人型野球肘」に分けられます。 年代別の特徴として、11-12歳が発生のピーク年齢とされており、成長期では骨端(骨にある軟骨や成長線)への影響が大きく、成人期では靱帯や筋腱付着部の障害が中心となります。 野球肘の診断で重要なポイントとして、野球肘は前兆となる自覚症状が乏しく、痛みを訴える時には重症化していることが少なくない特徴があります。 腰椎分離症・腰痛(バッティング・投球の負担) 原因 打撃練習での体幹回旋動作、投球時の腰部負担、中腰姿勢の維持、不適切なランニングフォーム 症状 体幹後屈時の痛み、長時間立位困難、慢性的な腰痛、進行すると下肢のしびれ 治療法 早期発見時は保存療法(コルセット装着)、安静、完全分離時は手術を検討 腰椎分離症は、腰の背骨にある椎弓(ついきゅう)と呼ばれる腰椎が分離している状態のことを指します。疲労骨折が原因と言われており、発育期の代表的なスポーツ障害の一つです。 野球ではピッチングやバッティングで身体を反ったり、腰をひねる動作を繰り返し行うため、発症しやすい疾患として知られています。 日本の成人も約6%が腰椎分離症を患っていますが、未成年では小学校高学年~大学進学時の成長期のスポーツ部活生に起きることが多いとされています。 日本臨床スポーツ医学誌の研究では、大阪府で全国大会出場レベルの高校野球部に入学予定の中学3年生男子を258名研究した実験によれば、258名中55名(21.3%)が腰椎分離症を疑う初見を有しており、年齢に関係なく野球の練習に熱心な子どもは腰椎分離症を患いやすいことが判明しました。(文献5) 治療で重要なのは早期発見です。まだ骨折が早期の状態で発見できれば、手術をしない保存療法で治療を進められます。コルセットの着用など安静が正しく守れれば、骨は自然と癒合していきます。 足首捻挫・アキレス腱炎 原因 急激な方向転換、不整地でのプレー、ふくらはぎの筋肉の柔軟性低下、不適切なシューズ 症状 足首の痛み・腫れ、歩行困難、アキレス腱部の痛み・圧痛 治療法 RICE処置(安静・冷却・圧迫・挙上)、テーピング、リハビリテーション 野球では走塁時の急激な方向転換や、硬いグラウンドでのプレーにより足首の捻挫が頻繁に発生します。また、ダッシュやジャンプ動作の繰り返しによりアキレス腱炎も起こりやすい怪我の一つです。 アキレス腱炎は、ふくらはぎの筋肉とかかとの骨をつなぐアキレス腱に炎症が起こる状態です。野球では、ダッシュや方向転換の繰り返し、合わないシューズを着用することで発症しやすくなります。 野球で発症した怪我のリハビリについて 野球で発症した怪我のリハビリは、単に痛みを取り除くだけではなく、競技復帰に向けた段階的な機能回復と再発予防が重要な目的となります。 以下は野球肩と野球肘のリハビリにおいて、重要なポイントです。 野球肩のリハビリポイント 急性期:肩のアイシングと安静時のポジショニング 回復期:肩甲骨周囲筋の筋力強化、インナーマッスル強化 競技復帰期:投球動作の段階的練習、フォームチェック 野球肘のリハビリポイント 投球禁止と肘のアライメント改善 股関節・体幹の柔軟性向上 段階的な競技復帰プログラム リハビリの成功には、選手、指導者、医療スタッフの連携が不可欠です。焦らずに段階的なプログラムを遵守し、より強い状態での競技復帰を果たしましょう。 野球での怪我リスクを予防するためには 野球での怪我リスクを効果的に予防するためには、まず怪我につながる主要因への理解が重要です。 適切な投球数制限を守る まず、過度な投球数は怪我のリスクを引き上げてしまいます。 予防対策として、各年代の投球数制限のガイドラインに従って、以下の表を参考に球数制限をすると良いでしょう。 年代 投球数制限(1日) 投球数制限(1週間) 補足 小学生 4年生以下60球以内 5・6年生70球以内(文献6) - 2日間連続で投げる場合は合わせて100球以内 中学生 1日70球以内(文献7) 350球以内 週に1日全力投球しない日を設ける 連続する2日間で120球以内 高校生 - 500球以内(文献8) 投球フォームの改善 不適切な投球フォームは肩や肘に過度な負担をかける主要な原因です。 以下のようなフォームは、怪我のリスクを高め、選手生命を脅かしてしまうため改善を心がけましょう。 肘が下がったまま投げることで手投げになってしまい、肘に負担をかける 身体の開きが早く、肩関節に過度なストレスがかかってしまう 踏み出す足を投球方向に斜め、または横に踏み出すことで身体の回転を正しく使えずにフォームを崩す 癖になる前に指導者の指示に従い、修正しましょう。 股関節の柔軟性 また、股関節の柔軟性は野球での怪我予防の最重要ポイントです。股関節が固いと体を上手に使えず、その状態で野球特有のピッチングやバッティングを行うと怪我の危険性が高まります。 対策として、股関節の柔軟性向上のためのストレッチを日常的に行い、練習前には適切なウォーミングアップを実施することで、怪我のリスクを軽減しましょう。 そして、継続的な疲労の蓄積は怪我の大きな要因となるため、適切な休養により体の回復を図る必要があります。 十分な睡眠と栄養摂取により体調管理を徹底し、怪我をしにくい身体づくりを行ってください。 早期復帰が目指せる再生医療(PRP/幹細胞)について メジャーリーガーをはじめとする野球選手が取り入れている「再生医療」について紹介します。 再生医療の一つ「PRP療法」には、日帰り治療が可能で手術を回避できるというメリットがあります。 患者様自身の血液を活用する治療法のため、副作用のリスクが少ないのが特徴です。 もう一つの再生医療「幹細胞治療」では、患者様から採取・培養した幹細胞を患部に投与いたします。幹細胞には、他の細胞に変化する能力があり、患部にアプローチします。 PRP療法だけでなく幹細胞治療も入院を必要としないため、短期間での治療を目指せるのが特徴です。 再生医療は、野球選手の怪我治療における新たな選択肢として確立されつつある治療法です。 ただし、予防が最も重要であることに変わりはありません。怪我をする前の予防策の実施と、万が一怪我をした場合の適切な治療選択が、長い競技人生を支える両輪となります。 まとめ||再発ゼロを目指すなら専門医の伴走が近道 野球での怪我は予防が最も重要です。正しい投球フォームの習得や年代に応じた投球数制限を守り、柔軟性を保つことで多くの怪我を防げます。 万が一怪我をした場合でも、メジャーリーガーも取り入れているPRP療法や幹細胞治療などの再生医療により、野球への早期復帰が目指せます。 1週間以上続く痛み、投球時の違和感、可動域の制限といった初期症状に気づいたら、すぐに専門医に相談してください。 あなたの野球人生をより良いものにするためにも、違和感があれば一人で悩まず、専門医へ相談しましょう。長く充実した野球人生を送るため、私たちが全力でサポートいたします。 参考文献 (文献1) 古島弘三ほか「少年野球での"投げ過ぎ"が及ぼす影響 肩や肘の重篤な故障リスクは3.5倍」Full-Count, 2022年10月14日 https://full-count.jp/2022/10/14/post1294608/(最終アクセス:2025年5月24日) (文献2) 公益財団法人スポーツ安全協会「障害予防のためのセルフチェック|スポーツ外傷・障害予防-野球編」 https://www.sportsanzen.org/syogai_yobo/baseball/page2.html (最終アクセス:2025年5月25日) (文献3) 日本整形外科学会認定スポーツ医「野球肩」 https://jcoa.gr.jp/%E6%8A%95%E7%90%83%E8%82%A9/ (最終アクセス:2025年5月25日) (文献4) 日本整形外科学会認定スポーツ医「野球肘」 https://jcoa.gr.jp/%E6%8A%95%E7%90%83%E8%82%A9/ (最終アクセス:2025年5月25日) (文献5) 栗田剛寧ほか「発育期野球選手におけるポジション別の腰椎分離症と身体特性の関連」日本臨床スポーツ医学会誌 32(3), 446-453, 2024年 https://www.rinspo.jp/journal/2020/files/32-3/446-453.pdf (最終アクセス:2025年5月25日) (文献6) 日本少年野球連盟「投球数制限ガイドライン」2021年12月 https://www.boys-fukuoka.com/download/tokyusuu_seigen/20211212_tokyuguideline.pdf (最終アクセス:2025年5月27日) (文献7) 日本中学野球協議会「中学生投手の投球制限に関する統一ガイドライン」 https://littlesenior.jp/news/48.html (最終アクセス:2025年5月27日) (文献8) 日本高等学校野球連盟「高校野球特別規則(2024年版)」2024年 https://www.jhbf.or.jp/summary/rule/specialrule/specialrule_2024_1.pdf (最終アクセス:2025年5月27日)
2025.05.30 -
- インピンジメント症候群
- 肩関節
「肩を動かすたびに痛みが走る…」このような症状でお悩みではないでしょうか。 肩の痛みは、多くの方が真っ先に五十肩を思い浮かべがちですが、実はインピンジメント症候群という別の疾患の可能性もあります。 この2つは症状が似ているため、自己判断は困難です。 しかし、原因や治療法が異なるため、正しい診断を受けて治療を受けることが痛みの早期改善につながります。 本記事では、インピンジメント症候群と五十肩の違いについて、医師の視点から詳しく解説します。 さらに、ご自宅でできるセルフチェック方法や、それぞれの症状に適した対処法もご紹介しますので、「この痛みの正体を知りたい」「適切な治療を受けたい」とお考えの方は、ぜひ最後までご覧ください。 インピンジメント症候群と五十肩の違い インピンジメント症候群と五十肩は、どちらも肩の痛みを引き起こしますが、その原因や症状には明確な違いがあります。 最も大きな違いは、肩の動かしやすさにあります。インピンジメント症候群の場合、痛みはあるものの肩を動かすことは可能です。 一方、五十肩では肩の可動域が著しく制限され、動かしたくても動かせない状態になります。 以下の表で、両者の主な違いを比較してみましょう。 項目 インピンジメント症候群 五十肩(肩関節周囲炎) 主な症状 腕を上げる時の痛み 肩の可動域制限と痛み 可動域 痛みはあるが動く 著しく制限される 夜間痛 あり(とくに寝返り時) あり(じっとしていても痛む) 発症年齢 傾向なし(スポーツ選手に多い) 40〜60代 原因 肩峰下での組織の挟み込み 肩関節周囲の炎症・癒着 病期 明確な段階分けなし 炎症期→拘縮期→回復期 この違いを理解し、ご自身の症状がどちらに該当するか、ある程度の見当をつけられますが、正確な診断には医師による詳しい検査が必要です。 インピンジメント症候群とは インピンジメント症候群は、肩関節内で腱や滑液包(関節の動きを滑らかにする袋状の組織)が骨と衝突し、炎症を引き起こす疾患です。 「インピンジメント(impingement)」は挟み込みや衝突を意味する英語で、まさにその名の通り、肩の中で組織が挟み込まれることによって痛みが生じます。 この症状の最大の特徴は、腕を横から上に上げる動作(外転動作)で強い痛みが現れることです。 とくに、腕が水平よりやや上の位置(60〜120度の範囲)で痛みがピークに達する「ペインフルアーク」と呼ばれる特徴的な症状を示します。 夜間痛も非常に特徴的で、寝返りを打った際や、痛む側の肩を下にして寝ようとした時に激痛が走ります。 これは、横になることで肩峰(肩甲骨の突起部分)と上腕骨頭の間のスペースがさらに狭くなり、炎症を起こした組織が圧迫されるためです。 テニスや水泳など腕を頭上に上げるスポーツ選手に多く見られますが、最近では長時間のデスクワークや猫背などの悪い姿勢による発症も増加しています。 猫背が続くと胸の筋肉が硬くなり、肩甲骨の位置がずれて筋肉バランスが崩れ、組織が骨に挟まれやすくなります。 また、40代以降は肩峰の形状変化や腱の柔軟性低下により発症しやすくなります。放置すると日常生活に支障をきたすため、早期の専門医受診が重要です。(文献1) 五十肩(肩関節周囲炎)とは 五十肩は、「肩関節周囲炎」や「凍結肩」とも呼ばれる疾患で、肩関節の周囲にある関節包や滑液包に炎症が生じ、最終的に癒着を起こすことで肩の動きが著しく制限される疾患です。(文献2) 「五十肩」という名前は、50代の方に多く発症することから付けられましたが、実際には40〜60代の幅広い年齢層で見られます。 五十肩の最大の特徴は、肩の可動域が段階的に制限されることです。 初期には痛みが主な症状ですが、徐々に肩が硬くなり、最終的には腕を上げることも後ろに回すこともできなくなります。 五十肩は3つの病期に分かれて進行します。 炎症期(急性期):この時期はジンジンする痛みが特徴で、悪化すると夜間痛が強く現れます。じっとしていても痛み、睡眠が妨げられることも少なくありません。肩を動かそうとすると激痛が走るため、自然と動かさなくなります。 拘縮期(慢性期):炎症による激しい痛みは徐々に和らぎますが、関節の癒着が進行し、可動域制限が顕著になります。痛みよりも「動かしにくさ」が主な症状となります。 回復期:癒着した組織が少しずつ緩み、可動域が改善していきます。ただし、完全に元の状態に戻るまでには相当な時間を要することが多いです。 五十肩の原因は完全には解明されていませんが、加齢による関節周囲組織の変性や、血流の悪化などが関与していると考えられています。 インピンジメント症候群との最大の違いは、五十肩では他人が強制的に腕を動かそうとしても動かない(他動運動の制限)ことです。 一方、インピンジメント症候群では、痛みはあるものの関節自体の可動域は保たれています。 セルフチェック|その痛みはインピンジメント症候群?五十肩? ご自宅で簡単にできるセルフチェック方法をご紹介します。 ただし、これらのテストはあくまで目安であり、正確な診断には医師による詳しい検査が必要です。 【インピンジメント症候群のセルフチェック】 セルフチェック方法 説明 ペインフルアークテスト 腕を体の横から頭上にゆっくりと上げてみてください。上げ始めは痛みが少なく、60〜120度の範囲で強い痛みが現れ、それを超えると再び痛みが軽減する場合は、インピンジメント症候群の可能性があります。 ホーキンステスト 肘を90度に曲げた状態で腕を前に伸ばし、そこから手首を下向きに回旋させます。この動作で肩の前面に痛みが生じる場合は陽性です。 夜間痛チェック 痛む側の肩を下にして横になった時に激痛が走る、または寝返りで目が覚めることが頻繁にある場合は、インピンジメント症候群の特徴的な症状です。 【五十肩のセルフチェック】 セルフチェック方法 説明 可動域制限テスト 腕を真上に上げる(屈曲) 腕を横から上に上げる(外転) 手を背中に回す(内旋) これらの動作で著しい制限がある場合は五十肩の可能性があります。 段階的悪化チェック 最初は痛みが主で、徐々に動かしにくくなった 夜間痛が強かった時期がある 現在は痛みより動きの制限が気になる このような経過を辿っている場合は五十肩の典型的なパターンです。 以下の症状がある場合は、より重篤な疾患の可能性もあるため、速やかに医療機関を受診してください。 腕や手に力が入らない しびれや感覚の異常がある 発熱を伴う 外傷後から症状が始まった 安静にしていても耐えがたい痛みが続く これらのセルフチェックで該当する項目が多い場合でも、自己判断での治療は避けてください。 とくに、五十肩とインピンジメント症候群では治療法が大きく異なるため、専門医による正確な診断が回復への近道となります。 原因と悪化させる生活習慣 インピンジメント症候群と五十肩の発症には、現代のライフスタイルが大きく関わっています。 とくに、長時間のデスクワークや不良姿勢は、肩関節周囲の筋肉バランスを崩し、症状を悪化させる主要な要因となります。 ここからは、インピンジメント症候群や五十肩を引き起こしやすい生活習慣について詳しく解説します。 要因を理解し、日常生活で意識的に改善して症状の予防や悪化防止につなげましょう。 姿勢・デスクワークの影響 現代社会では長時間のデスクワークが一般的ですが、この環境こそが肩の痛みを引き起こす最大の要因です。 パソコン作業のように同じ姿勢を長時間続けていると、肩関節周辺の筋肉が緊張し、血行不良を起こしやすくなります。 デスクワーカーの方は、1時間に1回は席を立ち、肩甲骨を意識的に動かすストレッチを行いましょう。 また、モニターの高さや椅子の調整により、自然と良い姿勢を保てる環境を整えることも重要です。 加齢・ホルモン・代謝疾患の関与 加齢による身体の変化も、肩の疾患発症に大きく関わっています。 40代以降になると、関節周囲の組織が衰えます。その結果、腱や靭帯の柔軟性が低下し、関節軟骨の摩耗も修復機能も衰えてきます。 そのため、若い頃なら自然に治癒していた軽微な損傷も蓄積され、やがて痛みや機能障害として現れます。 また、更年期を迎えた女性では、エストロゲン(女性ホルモン)の減少が関節周囲組織に影響を与えます。 エストロゲンには抗炎症作用があるため、その分泌が減少すると炎症が起こりやすくなり、五十肩の発症リスクが高まります。 そして、糖尿病を患っている方は、五十肩の発症率が高いことが知られています。(文献3) 高血糖状態が続くと、肩の動きを補助する腱板の損傷部分も血行不良になり、五十肩を引き起こす要因となってしまいます。 加齢やホルモンの変化は避けられませんが、自己管理と医師のサポートにより肩の疾患のリスクを軽減していきましょう。 治療の選択肢と期待できる期間 肩の痛みの治療には、症状の程度や患者さんの生活スタイルに応じてさまざまな選択肢があります。 大きく分けて保存療法と手術療法、そして近年注目されている再生医療があります。 多くの場合、まずは保存療法から始めて、効果が不十分な場合に他の治療法を検討するのが一般的ですが、それぞれの治療法について解説します。 保存療法:薬・注射・リハビリ 多くの肩の疾患で最初に選択される治療法です。以下の表にまとめました。 治療法 解説 薬物療法 痛み止めや筋弛緩薬により症状を緩和します。 注射療法 ステロイド注射やヒアルロン酸注射で直接的に炎症を抑制します。 ただし、ステロイド注射は1カ月に2〜3回程度に制限されます。 理学療法・リハビリテーション 関節の動きの改善、筋力強化、姿勢矯正を行います。 即効性はありませんが、根本的な改善が期待できる重要な治療です。 全体として、保存療法による症状の改善には3~6カ月程度を要することが多く、患者様には継続的な治療への理解と協力が必要です。 再生医療(PRP・幹細胞)の可能性 五十肩など肩の痛みに対しては、再生医療という治療の選択肢もあります。 再生医療では、主にPRP(多血小板血漿)療法と幹細胞治療の二つがあります。 PRP(多血小板血漿)療法とは、自己血液から血小板を濃縮した成分を注入する治療法です。 一方、幹細胞治療とは、脂肪由来あるいは脊髄由来の幹細胞を用いる治療法です。他の細胞に変化する能力を持つ幹細胞を、注射や点滴によって患部に届けます。 重度の症例でも適応となる可能性があり、手術を避けたい方にとって選択肢の一つとなるでしょう。 再生医療について知りたい方は以下のページリンクをご覧ください。 予防とセルフケア|今日からできること 肩の痛みは日常生活のちょっとした工夫で予防できることが多く、症状が出現してからでも適切なセルフケアにより悪化を防げます。 ここでは、今日からすぐに実践できる方法を簡単にご紹介します。 まず、姿勢の改善を意識しましょう。モニターは目から40cm以上離し、画面を見る角度は水平視線より下の15〜20度に調整しましょう。 椅子は座面の高さを調整でき、背もたれを活用して耳・肩・骨盤が一直線になるよう意識します。 日本人の平均座位時間は世界最長の7時間とされており、長時間の座位は疾患リスクを高めるため、こまめに立ち上がることが重要です(文献4)。 ストレッチでは、振り子ストレッチ(Codman体操)をやってみましょう。 肩をリラックスさせて立つ 体を前に傾けて痛みのある方の腕を下げる 机などに反対の手をついて体を支える 痛む側の腕を小さな円を描くように振る 前後左右に10回転ずつ行う 症状が改善してきたら徐々にスイングの直径を大きくしていきます。 このストレッチは重力を利用して肩関節の可動域を改善するため、五十肩やインピンジメント症候群の両方に効果が期待できます。 ただし、必ず痛みのない範囲で、無理をしないでください。 まとめ|最短で肩の痛みから解放されるには 肩の痛みに悩まれている多くの方が「五十肩だろう」と自己判断されがちですが、実際にはインピンジメント症候群の可能性も十分に考えられます。 本記事でお伝えした通り、この2つの疾患は症状が似ているものの、原因や治療法が大きく異なります。 二つの違いを見分けるには、以下のポイントが重要です。 インピンジメント症候群は「痛みはあるが動く」 五十肩は「動かしたくても動かない」 セルフチェックである程度の判別は可能ですが、正確な診断には専門医による詳しい検査が不可欠です。 治療方法は保存療法の他に再生医療もあります。 当院「リペアセルクリニック」では、再生医療専門のクリニックとして、一人ひとりの症状に応じた幅広い治療選択肢を提供しております。 「この痛みがいつまで続くのか不安」「仕事に支障が出て困っている」といったお悩みをお持ちの方は、お気軽にご相談ください。 一日でも早く痛みから解放され、快適な日常生活を取り戻していただけるよう、全力でサポートいたします。 参考文献 (文献1) 順天堂大学医学部附属順天堂医院「インピンジメント症候群」順天堂医院ホームページ https://hosp.juntendo.ac.jp/clinic/department/seikei/disease/disease12.html(最終アクセス:2025年5月25日) (文献2) 日本整形外科学会「五十肩(肩関節周囲炎)」 https://www.joa.or.jp/public/sick/condition/frozen_shoulder.html(最終アクセス:2025年5月25日) (文献3) 村木孝行.「肩関節周囲炎 理学療法診療ガイドライン」『理学療法学』43(1), pp.67-72, 2016年 https://www.jstage.jst.go.jp/article/rigaku/43/1/43_43-1kikaku_Muraki_Takayuki/_pdf(最終アクセス:2025年5月25日) (文献4) 健康管理事業センター「デスクワーク中の正しい姿勢について」健康管理事業センターニュースレター,2024年2月 https://www.kenkomie.or.jp/file/newsletter/k_202402.pdf(最終アクセス:2025年5月25日)
2025.05.30 -
- 下肢(足の障害)
- スポーツ外傷
「サッカーの練習中に足のつけ根が痛くなってきた...」「ランニングで股関節まわりに違和感があるけど、病院に行くほどなのかな?」 このようなお悩みを持たれている方もいらっしゃることでしょう。足のつけ根の痛みをそのうち治るだろうと我慢すると、半年以上プレーできなくなるケースもあります。 グロインペイン症候群は、適切な対処で早期回復が期待できる症状です。 この記事では、グロインペイン症候群の治し方について、自分でできるチェック方法から症状レベル別ケアまで説明します。 本記事を読むと今日から取れる行動がわかることと、病院に行くか迷わないようになりますので、ぜひ最後までご覧ください。 グロインペイン症候群の治し方|セルフケアと治療法 グロインペイン症候群の治療は、症状の段階に応じて段階的にアプローチが重要です。 運動してもそこまで気にならない軽い痛みの場合は、1~2週間で症状が落ち着くことがあります。 中程度の痛みであれば、1〜2カ月ほど継続的な治療が必要です。この場合はまずは安静にして様子をみましょう。 そして、痛みが軽減されれば水中でのウォーキングや、軽いジョギングなど専門医と相談しながら段階的に運動を再開していく方法が効果的です。 一方で、症状が重く、慢性的に痛みが継続するような場合は、治療が数カ月以上続くことが考えられますので、病院での診察をおすすめします。 初期段階のセルフケア 痛みが軽いうちに始めたいのが、自宅でできるセルフケアです。 ストレッチがおすすめで、動きながら反動をつけてストレッチする動的ストレッチと、筋肉を伸ばした状態で反動をつけず一定時間保持する静的ストレッチがあります。 動的ストレッチは、動きながら反動をつけて行うストレッチで、運動前のウォーミングアップに適しています。股関節を大きく回したり、足を前後に振るような動きが代表的です。 静的ストレッチは、筋肉を伸ばした状態で反動をつけず、一定時間保持するストレッチです。運動後のクールダウンや就寝前に行うと効果的なストレッチです。 股関節まわりの筋力トレーニングも効果的です。お腹まわりの体幹筋を鍛えることで、股関節への負担を軽減できます。 プランクやサイドプランクなどの簡単な体幹トレーニングから始めて、徐々に負荷を上げていきましょう。 ただし、痛みが強いときは無理をせず、まずは安静にすることが大切です。 医療機関での治療法 グロインペイン症候群の治療法は主に保存療法です。 まず痛みのある部分を安静にして、湿布や飲み薬で炎症を抑えます。症状が落ち着いてきたら、股関節周りの筋肉を柔らかくするストレッチと、弱くなった筋肉を鍛える運動療法を行います。とくに太ももの内側やお腹の奥の筋肉を強化することが重要です。 理学療法士の指導のもと、正しいフォームでの運動や動作の改善も行います。 これらの保存療法で多くの場合改善しますが、効果が不十分な時は注射治療や手術を検討することもあります。完治には数ヶ月かかるため、焦らず継続することが大切です。 グロインペイン症候群の応急ケア 足のつけ根の強い痛みで練習を止めざるを得ないとき、まず頼りになるのがテーピングとサポーターです。 テープは内ももと股関節をやさしく固定して動きを制御し、痛みを一時的に減らします。 貼る位置は腸腰筋と内転筋に沿わせるのが基本で、テープを軽く引っぱりながら2本平行に貼ると動きやすさを保ちつつ負担を分散できます。 市販の腰・股関節サポーターでも痛みの緩和に効果的です。 しかし、どちらの方法も治療ではなく「あくまで痛みを抑える道具」である点を忘れずに。 2週間使っても痛みが引かない場合は、治療法を見直すサインです。 テーピングで痛みを和らげる手順 テーピングは、太ももの内側を走る筋肉に沿って貼るだけで効果が変わります。正しいテーピングの手順をみていきましょう。 正しいテーピングの手順 肌を清潔にして、毛があれば剃っておきます 鼠径部(足のつけ根)から3cm下の位置にテープの端を固定します テープを軽く伸ばしながら、太ももの内側に沿って貼ります 2枚目は1枚目に半分重なるように平行に重ねて貼ります 貼ったあとは手で軽くこすって密着させると剝がれにくくなります テーピングをするときは、強く引っ張りすぎないように注意しましょう。 皮膚が弱い方は、事前にアンダーラップ(肌を保護するテープ)を巻いてからテーピングを行うことをおすすめします。 サポーターの選び方と使い方 グロインペイン症候群は痛みの範囲が広いため、サポーターを選ぶときは、股関節をぐるりと覆う幅広タイプがおすすめです。 締め付けが強すぎると血行を妨げるので、立ったまま深呼吸して苦しくない程度のフィット感を基準にしましょう。 サポーター選びのチェックポイントとしては、以下の通りです。 素材:通気性の良いメッシュ素材 サイズ:腰まわりのサイズを正確に測定 固定力:適度な圧迫感があるもの 着脱:ベルクロタイプで調整しやすいもの 洗濯:家庭で洗えるタイプ 運動中はもちろん、通勤・通学時の長時間歩行にも有効で、痛みを感じた瞬間に着脱できるのがメリットです。 サポーターは股関節だけでなく、腰や骨盤も同時にサポートしてくれるため、体のバランスを整える効果も期待できますが、大切なのはサポーター自体が治療になるわけではなく、あくまで炎症が強い期間の補助である点です。 長期間の使用は筋力低下を招く可能性もあるため、症状が改善したら徐々に使用時間を減らしていきましょう。 痛みが続く場合は無理せず医療機関へ テーピングやサポーターだけで痛みが2週間以上続く場合、あるいは夜間にズキズキして眠れない場合は、保存療法だけでは追いつかない可能性があります。 整形外科や整骨院では電気治療や筋膜リリース、カテーテル治療などさまざまな治療法が行われていますが、必要に応じて再生医療を加えることで回復を早める方法も今後選択肢に入るでしょう。 治療期間は症状の程度で変わりますが、軽症なら1~2カ月、重症でも数カ月が目安とされています。 早期の専門的な治療により、慢性化を防げます。 グロインペイン症候群の再発予防策 グロインペイン症候群は一度治っても、根本的な原因を解決しなければ再発しやすい疾患です。 再発を防ぐためには、日常生活や運動習慣を見直すことが必要です。再発予防のポイントを以下の表にまとめました。 ポイント 説明 1.股関節の柔軟性を保つ 毎日のストレッチで股関節まわりの筋肉を柔らかく保ちます 2.体幹筋力の強化 お腹まわりの筋肉を鍛えることで、股関節への負担を軽減します 3.運動前後のウォーミングアップ・クールダウン 急激な負荷を避けるため、準備運動と整理運動を欠かさず行います 4.適切な運動量の調整 疲労が蓄積しないよう、練習量や強度を調整します 5.生活習慣の改善 十分な睡眠と栄養バランスの取れた食事で、体の回復力を高めます とくに重要なのは、股関節まわりの筋肉バランスを整えることです。内ももの筋肉(内転筋群)とお尻の筋肉(臀筋群)の筋力バランスが悪いと、股関節に過度な負担がかかります。専門的な筋力測定を受けて、自分の弱い部分を把握しましょう。 また、運動フォームの見直しも大切です。サッカーのキックやランニングの着地動作など、競技特有の動作を正しく行うことで、股関節への負担を最小限に抑えられます。 コーチや指導者に動作チェックをしてもらい、適切なフォームを身につけましょう。 グロインペイン症候群の基礎知識|原因と症状 グロインペイン症候群とは、サッカーやランニングで起こりやすい、足のつけ根や恥骨まわりの痛みの総称です。 初めはダッシュやキックでズキッとする程度ですが、症状が進むと歩くだけでも痛むようになってしまいます。 病院ではX線検査やMRI検査で骨や筋肉のケガを除外し、簡単な触診などで原因を特定します。 早めに原因をはっきりさせることが、治療を長引かせないコツです。 グロインペイン症候群の原因 内ももとお尻の筋肉のアンバランス、骨盤が片側にねじれるクセなどが要因ですが、スポーツ特有の動作の使いすぎにより引き起こされます。 たとえば、サッカー選手はキックの繰り返し、ランナーは片脚着地の負荷が痛みを招きます。以下の表を確認し、原因を把握しましょう。 原因となる要素 説明 1.筋力のアンバランス 内転筋群(内もも)と外転筋群(お尻)の筋力差が大きい 2.柔軟性の低下 股関節まわりの筋肉が硬くなり、可動域が制限される 3.体幹筋力の不足 腹筋や背筋が弱く、骨盤が不安定になる 4.オーバーユース 過度な練習により、筋肉や腱に疲労が蓄積する 5.フォームの問題 間違った動作により、特定の部位に負荷が集中する とくにサッカーでは、利き足の多用やキック時の股関節の動きによって、鼠径部に圧力がかかってしまうため、罹患者が多いことで知られています。 また、人工芝や硬いグラウンドでのプレーは、足への衝撃が強く、股関節への負担も増大するため、注意が必要です。 年齢的には、10代後半から30代前半で多く見られます。 グロインペイン症候群の症状 グロインペイン症候群の症状は、段階的に進行する特徴があります。 初期段階では運動時のみに痛みを感じますが、症状が進行すると日常生活にも支障をきたすようになります。 以下のようなイメージでご自身の症状を把握し、治療に役立てましょう。 段階 程度 症状 第1段階 軽度 ・激しい運動時のみ痛みを感じる ・運動後は痛みが治まる ・歩行や階段昇降は問題なし 第2段階 中等度 ・軽い運動でも痛みを感じる ・運動後も痛みが残る ・朝起きたときに違和感がある 第3段階 重度 ・安静時にも痛みがある ・歩行時に痛みを感じる ・夜間痛で眠れないことがある 痛みの場所は、鼠径部(足のつけ根)から始まり、内もも、恥骨部へと広がることがあります。(文献1) また、片側だけでなく、両側に症状が現れることもあるため、どこで、どのような症状になるかは範囲が広いのがグロインペイン症候群の特徴でもあります。 グロインペイン症候群でやってはいけないNG習慣 早く良くなりたい気持ちから、かえって悪化させてしまう行動も少なくありません。 たとえば、痛みを我慢して練習を続けたり、強すぎるストレッチを無理やり行ったりするのは逆効果です。 避けるべきNG行動の例 事例 理由 1.痛みを我慢して運動を続ける 炎症が悪化し、治療期間が長引く原因となります 2.強すぎるストレッチ 筋肉や腱を傷つけ、症状を悪化させる可能性があります 3.自己判断での湿布の長期使用 皮膚トラブルを起こしたり、根本的な治療を遅らせたりします 4.マッサージの強すぎる刺激 炎症部位を刺激し、痛みが増強します 5.完全な安静 症状にあわせた適度な動きは必要です。まったく動かないと筋力低下を招きます とくに危険なのは、痛み止めを飲んで練習を続けることです。 痛みは体からの警告信号であり、それを薬でごまかして運動を続けると、より深刻な損傷を引き起こす可能性があるため、避けてください。 ただし、軽度の症状では完全安静も逆効果です。痛みを悪化させない範囲での軽い活動は、血流促進や筋力維持に有効です。 症状に合わせた判断が必要なため、医療機関を受診して医師の指示に従いましょう。 まとめ|グロインペイン症候群は適切なケア・治療で回復を目指そう グロインペイン症候群の改善には、原因を知って、まずは安静にした上で段階的に運動を再開する流れが欠かせません。 とくに、2週間以上休んでも痛みが残る、または夜寝ているときも痛むといった場合は、専門の病院を受診すべきタイミングです。 早期の適切な治療により、慢性化を防ぐことで競技へ早期復帰できます。治し方を把握した上で、ご自身の症状の段階に応じた適切な治療を選択をしましょう。 当院では、再生医療を活用した治療で競技への本格復帰をサポートしています。 一人ひとりの症状や競技レベルに合わせた治療計画を立て、PRP療法や幹細胞治療などの再生医療により、競技への早期復帰が目指せます。まずはお気軽にご相談ください。 参考文献 (文献1) 日本スポーツ整形外科学会(JSOA)「スポーツ損傷シリーズ 11.鼠径部痛症候群(グロインペイン症候群)」2023年 https://jsoa.or.jp/content/images/2023/05/s11.pdf (最終アクセス:2025年5月25日)
2025.05.30 -
- 下肢(足の障害)
- スポーツ外傷
「最近、鼠径部の痛みが強くなってきているけれど、どんな動きが良くないのだろう?」 「このまま練習を続けても大丈夫なのかな?」 「YouTubeで見たストレッチをやってみたけれど、本当に効果があるのか不安だ...」 このような悩みを抱えている学生さんは多いのではないでしょうか。 グロインペイン症候群は、一度発症すると長期化しやすく、間違った対処をしてしまうと症状が悪化して競技復帰が遅れてしまう可能性があります。 しかし、適切な知識を持って正しく対処すれば、症状の悪化を防ぎながら段階的に競技復帰を目指すことも十分可能です。 本記事では、グロインペイン症候群でやってはいけない具体的な動作、症状の見極め方、そして本格復帰するためのステップについて、医師の視点から詳しく解説いたします。 ぜひ最後までご覧いただき、あなたの症状改善と競技復帰にお役立てください。 グロインペイン症候群でやってはいけないこと グロインペイン症候群を悪化させる行為は、痛みを我慢しながら無理に競技を続けることです。 とくに急性期と回復期では避けるべき動作が異なりますので、それぞれの段階に応じた注意点をしっかりと理解しておきましょう。 急性期(痛みが強いとき)にやってはいけないこと 急性期は炎症が強く出ている時期であり、この段階で無理をすると症状が慢性化しやすくなります。 以下の5つの動作は避けてください。 1. 痛みを無視して練習や試合を続行 痛みは体からの重要なサインです。無視して活動を続けると、炎症が悪化し、組織の修復が遅れてしまいます。 急性期はとくに、痛みを悪化させる動作を避け、適切な休息を取ることが大切です。 2. ランニングやダッシュなどの反復走行 鼠径部に繰り返し負荷がかかる走行動作は、炎症を増強させる危険な動作です。 全力ダッシュや方向転換を伴う走行は、股関節への負担が非常に大きくなりますので、避けてください。 3. キック動作 サッカーの基本動作であるキックは、鼠径部の筋肉や股関節に強いストレスをかける動作です。 軽いキックでも炎症部位を刺激してしまうため、急性期にボールを蹴る動作は避けましょう。 4. 急激な方向転換や体をひねる動き 切り返し動作やターン動作は、炎症を悪化させます。日常生活でも、急に振り返ったり、身体をひねったりする動作は慎重に行ってください。 5. 痛むカ所に負担をかける姿勢やストレッチ 痛くても伸ばした方が良いという考えは間違いです。急性期で正しい知識がないまま行うストレッチは炎症を悪化させ、回復を遅らせる原因となります。 これらの動作がなぜ禁止なのかというと、グロインペイン症候群の痛みの根本原因である恥骨結合や内転筋への過度なストレスを増強し、炎症の悪化と慢性化を招くためです。 回復期(痛みが軽い時)の注意点 痛みが軽減してきた回復期は、実は注意が必要な時期です。多くの選手がこの段階で誤った判断をして再発してしまいます。 痛みがなくなっても身体の内部では、回復途中の状態が続いてますので、段階的に負荷をあげていきましょう。 とくに、股関節周りの痛みや柔軟性だけでなく、体幹の安定度や可動域のチェックを入念に行なってください。 「試合が近いから」「レギュラーを取られたくないから」といった理由で、いきなり全力の練習に戻ってしまうケースも見られますが、段階的な復帰プログラムを無視すると、高い確率で再発してしまいます。 再発してしまうと痛みが慢性化し、2〜3カ月さらに復帰に時間がかかってしまうため、注意が必要です。 症状をチェック|グロインペイン症候群の見分け方 鼠径部の痛みがそのままグロインペイン症候群になるとは限りません。 適切な治療を受けるためには、まず自分の症状が本当にグロインペイン症候群に該当するかどうかを見極めることが大切です。 グロインペイン症候群は、鼠径部周辺にさまざまな原因で発生する痛みの総称であり、恥骨結合炎、大腿内転筋付着部炎、股関節炎、鼠径ヘルニアなど、複数の病態が含まれます。 そのため、正確な診断には専門医による詳しい検査が必要ですが、以下のセルフチェック方法で、グロインペイン症候群の可能性を確認できます。 アダクタースクイーズ(両脚を閉じるテスト) このテストは、内転筋の機能と痛みの有無を確認する最も基本的なチェック方法です。 テスト方法 仰向けに寝て、両膝を軽く曲げた状態で股関節をやや開きます。 膝の間にタオルやクッションを挟み、両脚で力を入れて挟みます。 この動作で鼠径部に痛みが生じたり、力が抜けてしまったりする場合は、グロインペイン症候群の可能性が高いです。 確認ポイント 痛みの場所(鼠径部の内側、恥骨周辺、内転筋など)を確認してください。 また、左右差がある場合も注意が必要です。 健康な状態であれば、この動作で痛みが生じることはありません。 両脚開脚テスト 股関節の可動域と内転筋の柔軟性をチェックするテストです。 テスト方法 仰向けに寝て、両膝を軽く曲げ、足裏を床につけます。 そのまま両膝を外側に開いていきます。 正常であれば、膝が床に近づくまで開脚できますが、グロインペイン症候群のがある場合は途中で痛みが生じたり、十分に開脚できなかったりします。 注意点 無理に開脚しようとすると症状が悪化する可能性があるため、痛みを感じたらすぐに中止してください。 このテストは股関節の可動域制限も同時にチェックできる有用な方法です。 股関節抱え込みテスト 腸腰筋の機能と股関節前方の痛みをチェックするテストです。 テスト方法 仰向けに寝て、片方の膝を胸に向かって抱え込みます。 この動作で鼠径部前方や股関節前面に痛みが生じる場合は、グロインペイン症候群の可能性があります。 とくに腸腰筋や股関節の問題が原因となっている場合に、この動作で痛みが誘発されやすくなります。 確認ポイント 必ず左右両方で行い、痛みの程度や場所を比較してください。 健康な状態であれば、膝を胸に近づけても痛みは生じません。 重要な注意点 これらのセルフチェックで痛みや異常を感じた場合は、グロインペイン症候群の可能性が高いと考えられます。 しかし、鼠径部の痛みには鼠径ヘルニア、股関節炎、恥骨の疲労骨折、さらには内臓疾患など、さまざまな原因が考えられます。 そのため、セルフチェックで異常を感じた場合は、必ず専門の医療機関を受診して正確な診断を受けることが重要です。 グロインペイン症候群でも競技を続けたい方へ 「休むとポジションを失ってしまうかもしれない」「大事な試合が近いから練習を休めない」 このような思いを抱えている選手の気持ちは、よく理解できます。しかし、グロインペイン症候群に対する適切な理解があれば、必ずしもすべての活動を止める必要はありません。 重要なのは「完全に休む」か「今まで通り続ける」の二択ではなく、症状に応じた調整を行うことです。 痛みが強い急性期は安静が必要ですが、痛みが軽減している時期であれば、痛みが出ない範囲での代替トレーニングで体力を維持しながら治療を並行も可能です。 練習を止めないとダメ?それとも工夫次第? この判断は症状の程度によって大きく異なります。 完全休止が必要なケース 日常生活でも痛みがある 軽い歩行でも痛みが増す 炎症症状(熱感、腫れ)が強い 発症から間もない急性期 これらの場合は、無理に活動を続けると慢性化のリスクが高まるため、安静にする必要があります。 工夫次第で継続可能なケース 安静時に痛みがない 特定の動作でのみ痛みが生じる 炎症症状が落ち着いている 適切な治療を並行して受けている このような場合は、以下のような代替トレーニングで体力を維持できます。 代替トレーニングの例 有酸素運動の代替 ランニング → エアロバイク(座位) ダッシュ → プール歩行(浮力を利用) 技術練習の代替 キック練習 → 戦術理解・映像分析 激しい動き → 基本技術の反復練習 筋力トレーニングの調整 痛みが出る動作を避けた部位別トレーニング 体幹強化(痛みが出ない範囲で) 最も重要なのは痛みが悪化しない範囲内で活動することです。 活動後に痛みが増したり、翌日に痛みが残ったりする場合は、その活動は現段階では適切ではありません。 このような判断は個人では難しいため、必ず医師に相談して適切な活動レベルを決めてもらいましょう。 診察を受けて身体の状態を確認し、医師の指導のもとで段階的に負荷を上げていくことが大切です。 また、必ずチームの指導者や医療スタッフとの相談も重要です。短期的な休養によるパフォーマンスの低下を恐れるより、長期的な視点で競技人生を考える必要があります。 適切な対応によって、症状を悪化させることなく可能な限り競技を続けながら回復を目指せるでしょう。 本格復帰するまでの段階別リハビリ グロインペイン症候群から競技に本格復帰するには、症状の程度に応じて段階的にリハビリを進めることが不可欠です。 本記事では、2つのステージに区切って説明していきます。 ステージ1|痛みを抑えながら筋肉を目覚めさせる このステージの目的は、炎症を悪化させずに筋肉の機能を回復させることです。 痛みがある状態でも低負荷のトレーニングから開始しましょう。 主なトレーニング内容 基本的な体幹安定化エクササイズ プランク(20-30秒から開始) サイドプランク(痛みが出ない範囲で) ブリッジ(お尻を上げる運動) 腹横筋の活性化 仰向けで膝を立て、へそを背中に近づけるように軽く力を入れる 呼吸と連動させて10回×3セット 内転筋のストレッチ 股割り 伸脚 ペアを組んで内転筋のストレッチ このステージでの注意点としては、痛くない範囲で必ず行うことです。運動後に痛みが増すようであれば、強度を下げるか一時中止しましょう。 継続性を重視し、毎日少しずつでも症状に応じて2週間〜4週間続けます。 痛みの改善とともに、これらの運動が楽に行えるようになったら次のステージに進んでください。 ステージ2|負荷を上げて競技動作に近づける ステージ1で基本的な筋機能が回復したら、より競技に近い動作への適応を図ります。(文献1) 主なトレーニング内容 内転筋の段階的強化 チューブを使った内転筋トレーニング 横向きでの脚上げ運動 動的な体幹安定化 プランクからの手脚上げ キック動作を確認する スポーツ動作の導入 軽いジョギングから徐々にダッシュへ ボールを使ってパスを短い距離から徐々に長くする 負荷は段階的に上げるのがポイントですが、どのように上げていけば良いのかなどわからないことがある場合は専門医に相談しましょう。 このステージは個人差が大きいため、症状の変化を注意深く観察しながら進めましょう。 グロインペイン症候群の治療選択肢「再生医療」について 再生医療は、スポーツ選手の腱や筋肉の損傷に対して適用されており、競技復帰を目指すアスリートにとっても選択肢となる治療法です。 ただし、再生医療を検討する場合でも、基本的なリハビリは継続する必要があります。 再生医療と並行してリハビリを実施して、スポーツへの早期復帰を目指しましょう。 再生医療について詳細は、以下をご覧ください。 まとめ|痛みを繰り返さないために出来る最後のひと押し グロインペイン症候群は決して治らない病気ではありません。適切な知識と対処法があれば、症状の悪化を防ぎ、競技復帰が可能です。 グロインペイン症候群かな?と思ったら、セルフチェックで現在の痛みの場所や程度を正確に把握しましょう。 そして、重要なのはやってはいけない動作を徹底的に避けることです。急性期の無理な運動継続、回復期の急激な競技復帰は、症状の慢性化と再発の要因になってしまいます。 痛みがなくなりリハビリのフェーズに入ったら、医師に相談の上で症状が悪化しない範囲内で改善を目指します。 自己判断で症状を悪化させる前に、スポーツ整形外科や再生医療に詳しい医療機関を受診し、あなたの競技人生を守るために、今できることから始めましょう。 リペアセルクリニックでは、グロインペイン症候群などのスポーツ外傷に対して再生医療を提供しております。症状でお悩みの方は、お気軽にご相談ください。 グロインペイン症候群に関するよくある質問 グロインペイン症候群はどのくらいで治りますか? 症状の程度と治療開始時期によって大きく異なります。 軽症の場合は適切な安静と保存療法で1-2カ月で改善することが多いですが、重症の場合や慢性化している場合は数カ月かかることもあります。 早期発見・早期治療が回復期間を大きく左右するため、症状を感じたら早めに専門医を受診しましょう。 また、単に痛みが取れるだけでなく、根本的な原因(筋力バランス、柔軟性、動作パターン)を改善することで、再発を防げます。 効果的なストレッチはありますか? 急性期に痛みが出るようなストレッチは症状を悪化させる可能性があるため避けてください。 回復期以降は、内転筋のストレッチが効果的とされていますが、痛みが出ない範囲で行うことが重要です。 具体的には、座位での股割りストレッチや、仰向けでの内転筋ストレッチなどがありますが、必ず専門家の指導のもとで正しいフォームで行ってください。 間違ったストレッチは症状を悪化させるリスクがあるため、自己流ではなく専門医やトレーナーに相談をおすすめします。 自転車でのトレーニングは続けても良いですか? 自転車トレーニングは、一般的にグロインペイン症候群に対して比較的負担の少ない運動とされています。 ただし、症状の程度と自転車の乗り方によって判断が変わります。痛みが出ない回復期であれば、エアロバイクでの軽度な有酸素運動は体力維持に有効です。 しかし、ペダルを強く踏み込む動作や、前傾姿勢での長時間のサイクリングは鼠径部に負担をかける可能性がありますので、まずは短時間・低強度から始めて、症状の変化を注意深く観察してください。 運動後に痛みが増すようであれば一時中止し、専門医に相談をおすすめします。 参考文献 (文献1)日本スポーツ整形外科学会(JSOA)「スポーツ損傷シリーズ 11.鼠径部痛症候群(グロインペイン症候群)」2023年 https://jsoa.or.jp/content/images/2023/05/s11.pdf (最終アクセス:2025年5月25日)
2025.05.30