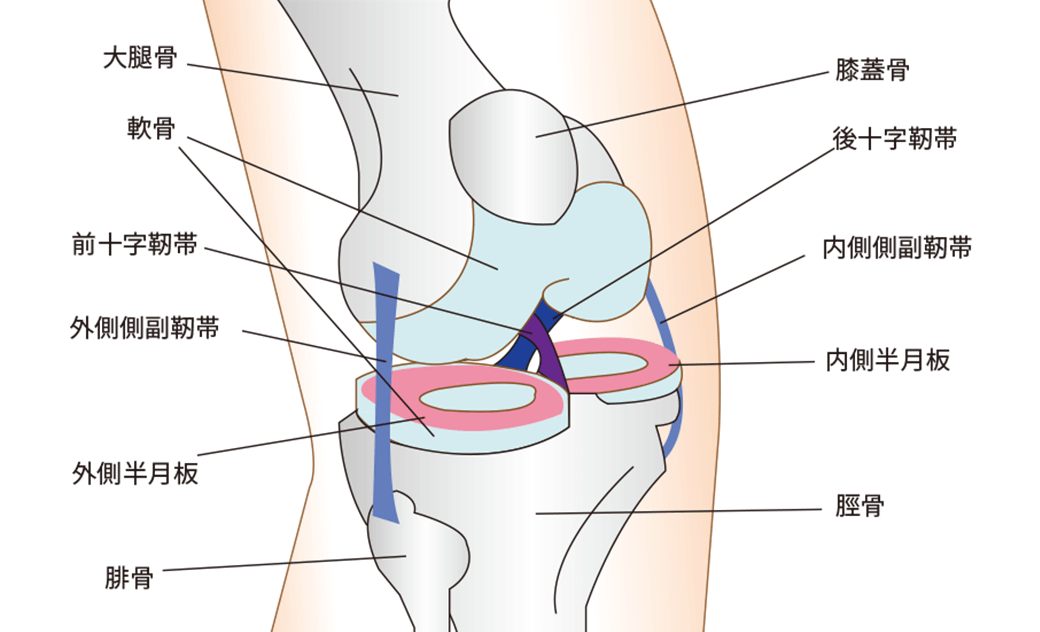
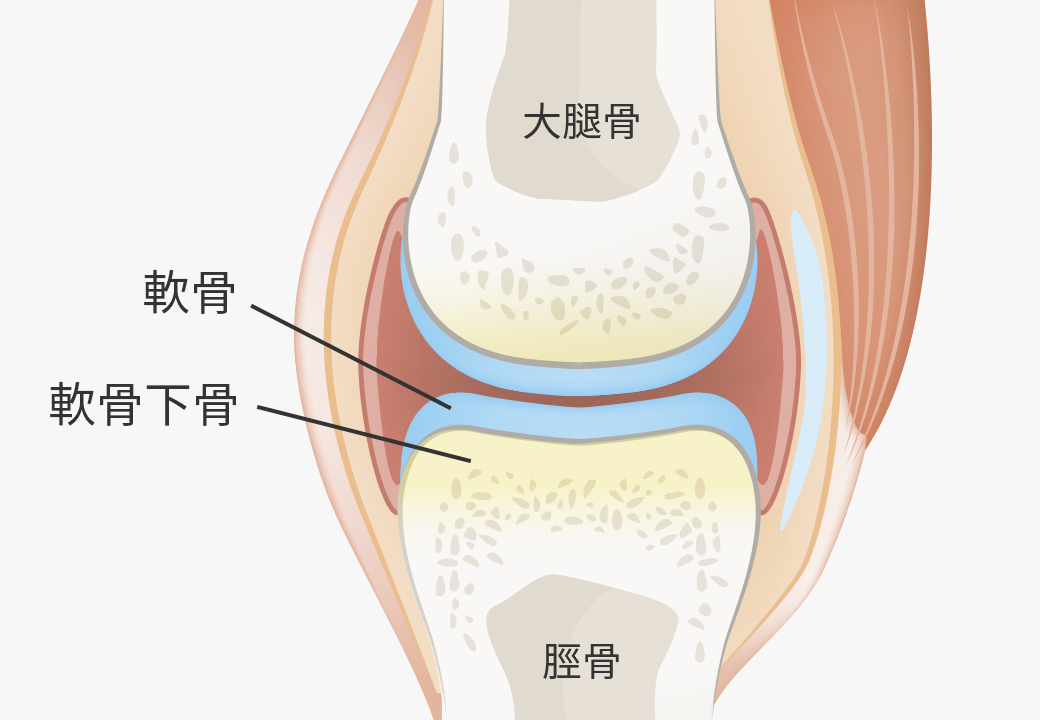
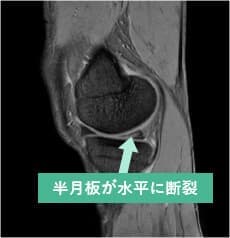
半月板の損傷や断裂の診断をされた場合、一律に手術が必要でしょうか?
半月板損傷の状態により手術を行ったほうが良い場合もありますが、症状が顕著に出ていない方は保存療法を行うという選択肢もあります。例えば、MRI検査で半月板損傷と診断された場合でも、痛みがそれほど強くない状態で日常生活に大きく影響がなければ、手術を勧めないことがほとんどです。
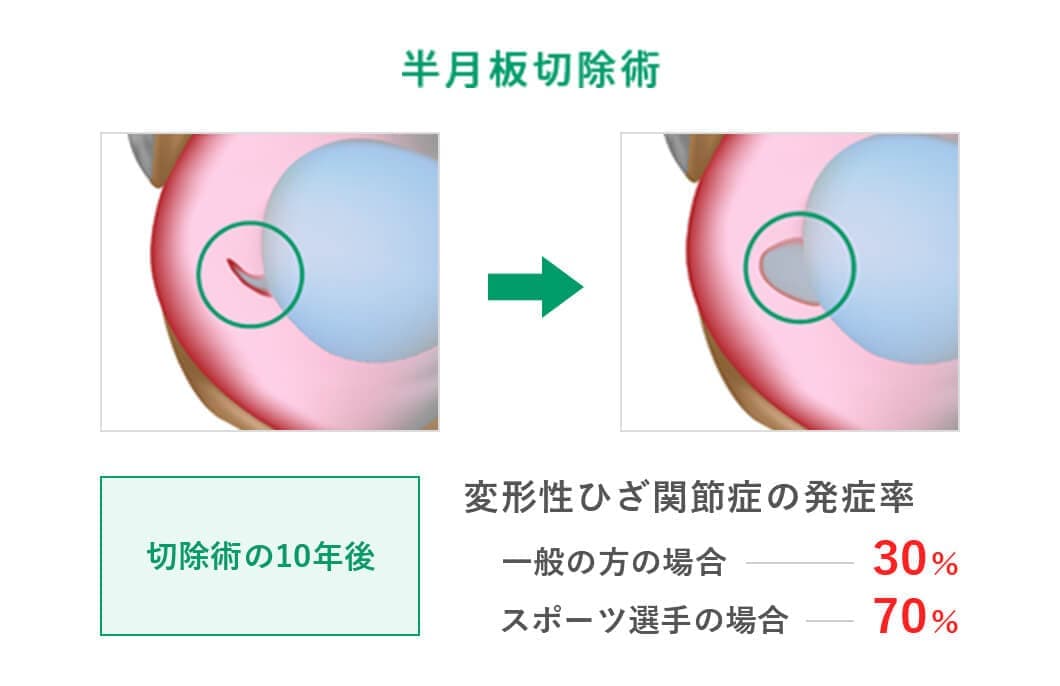
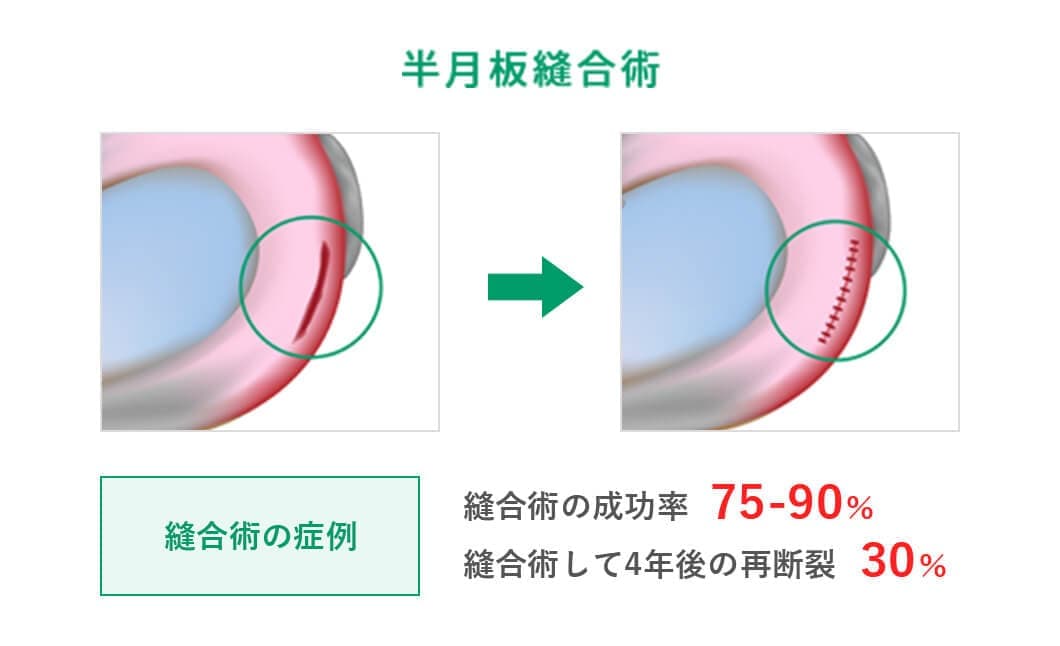
しかし、実際には手術を行った方がいいのです。半月板損傷を放置することで半月板の傷口が広がる可能性が高くなります。そして数年後には変形性ひざ関節症に移行する可能性が高まります。











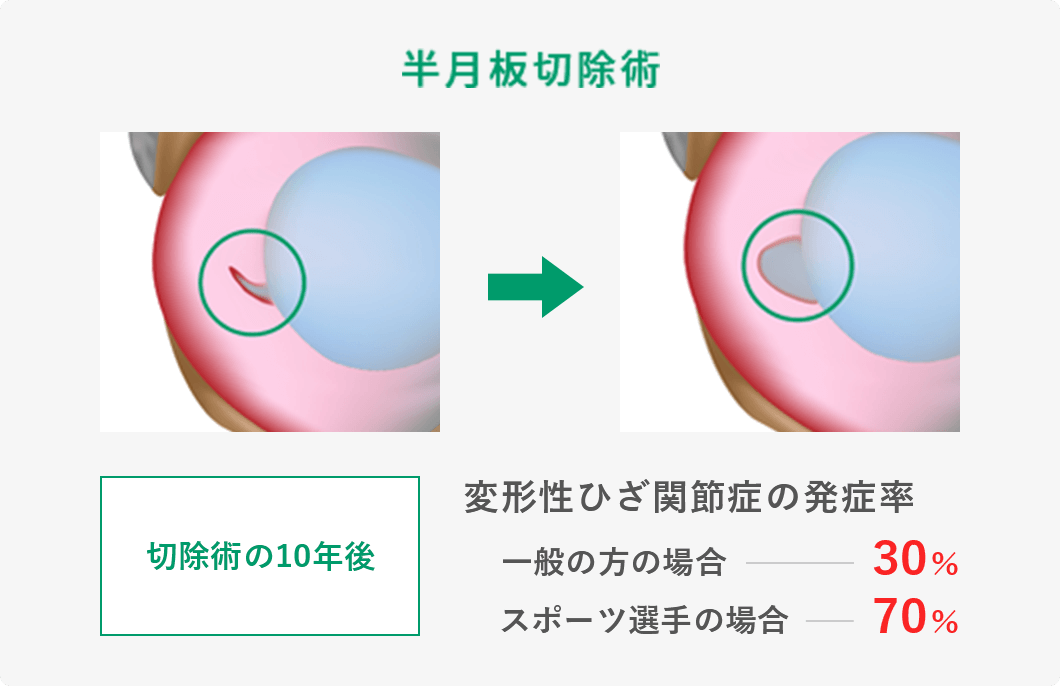
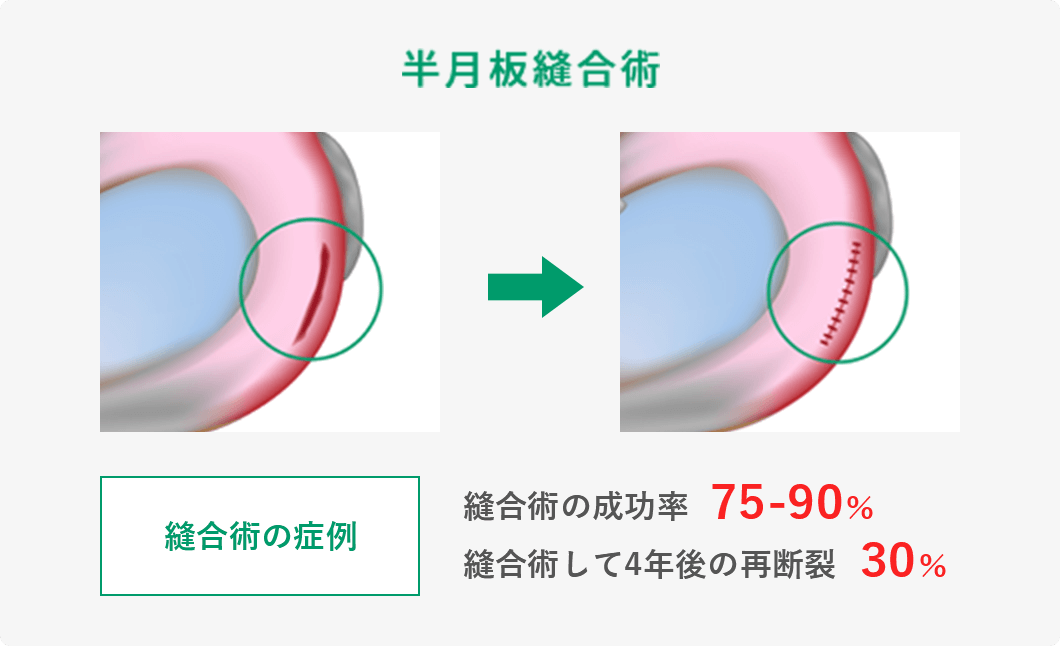


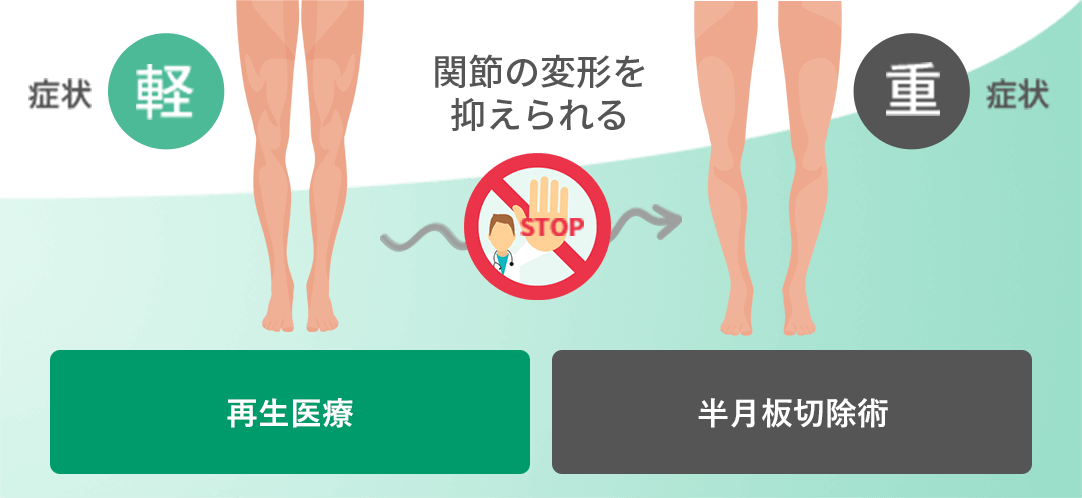
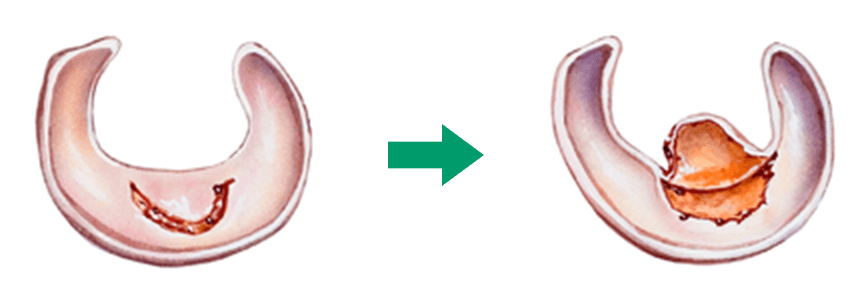






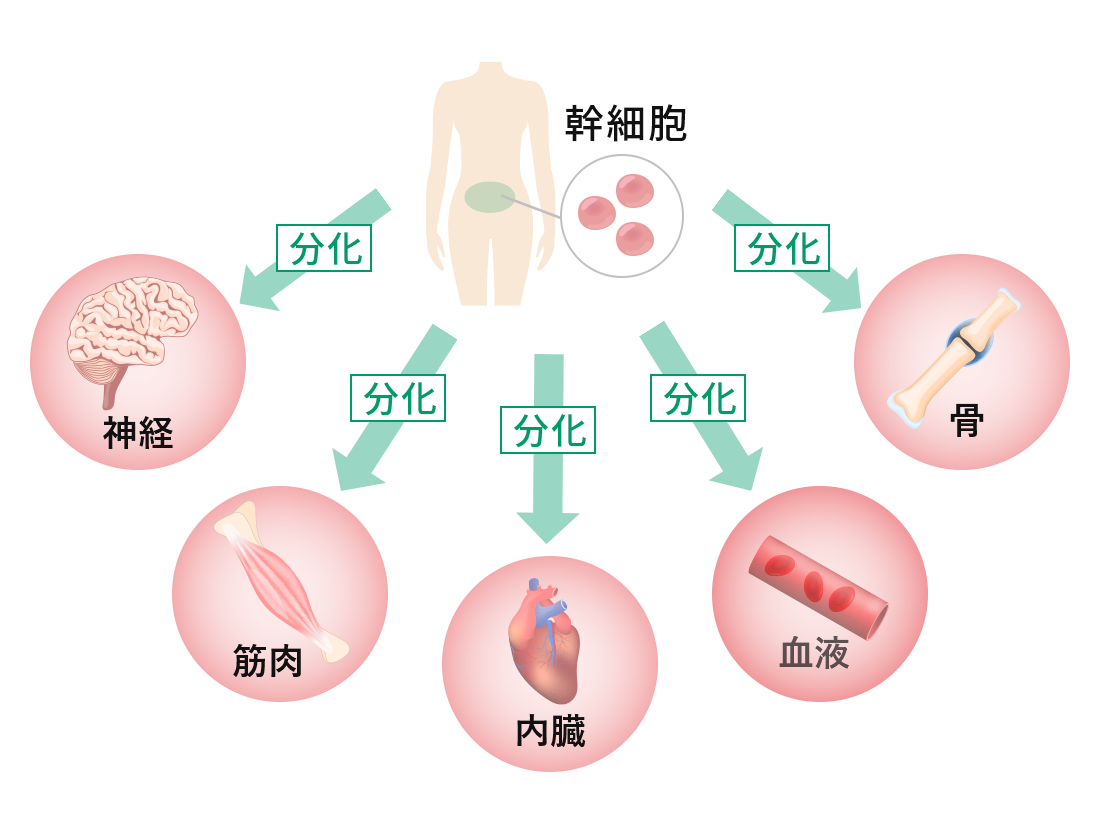
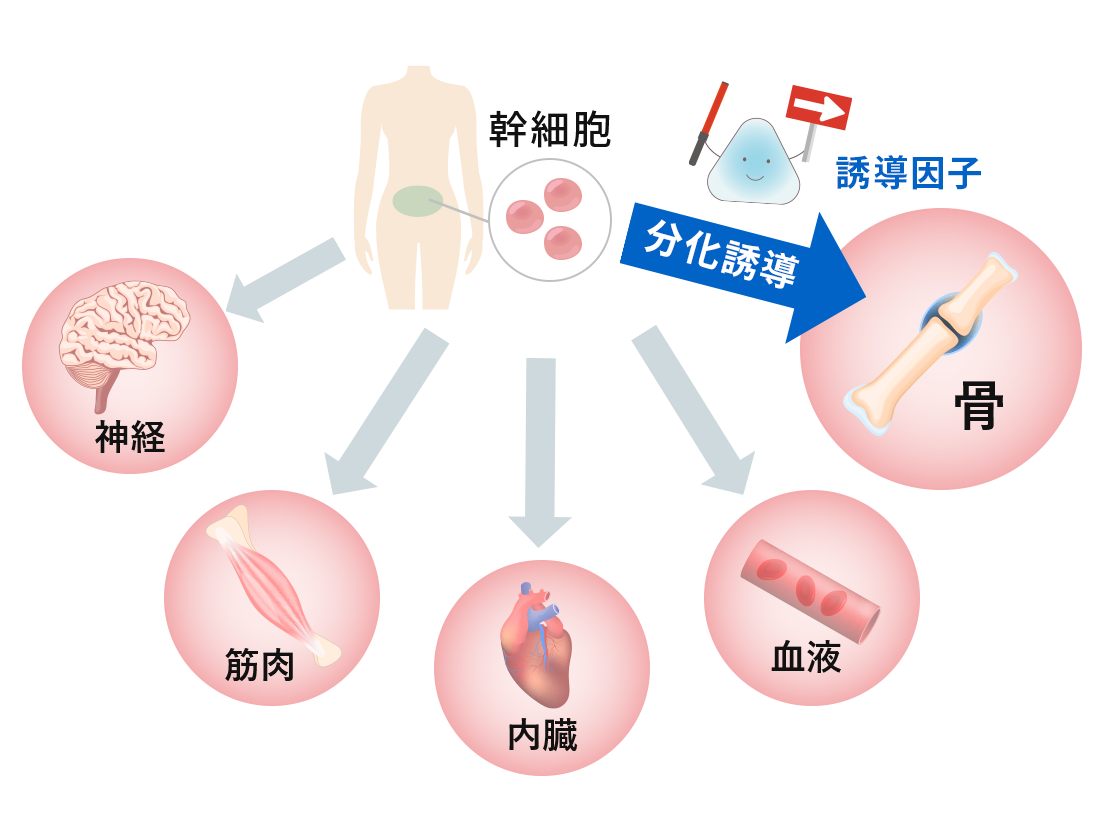
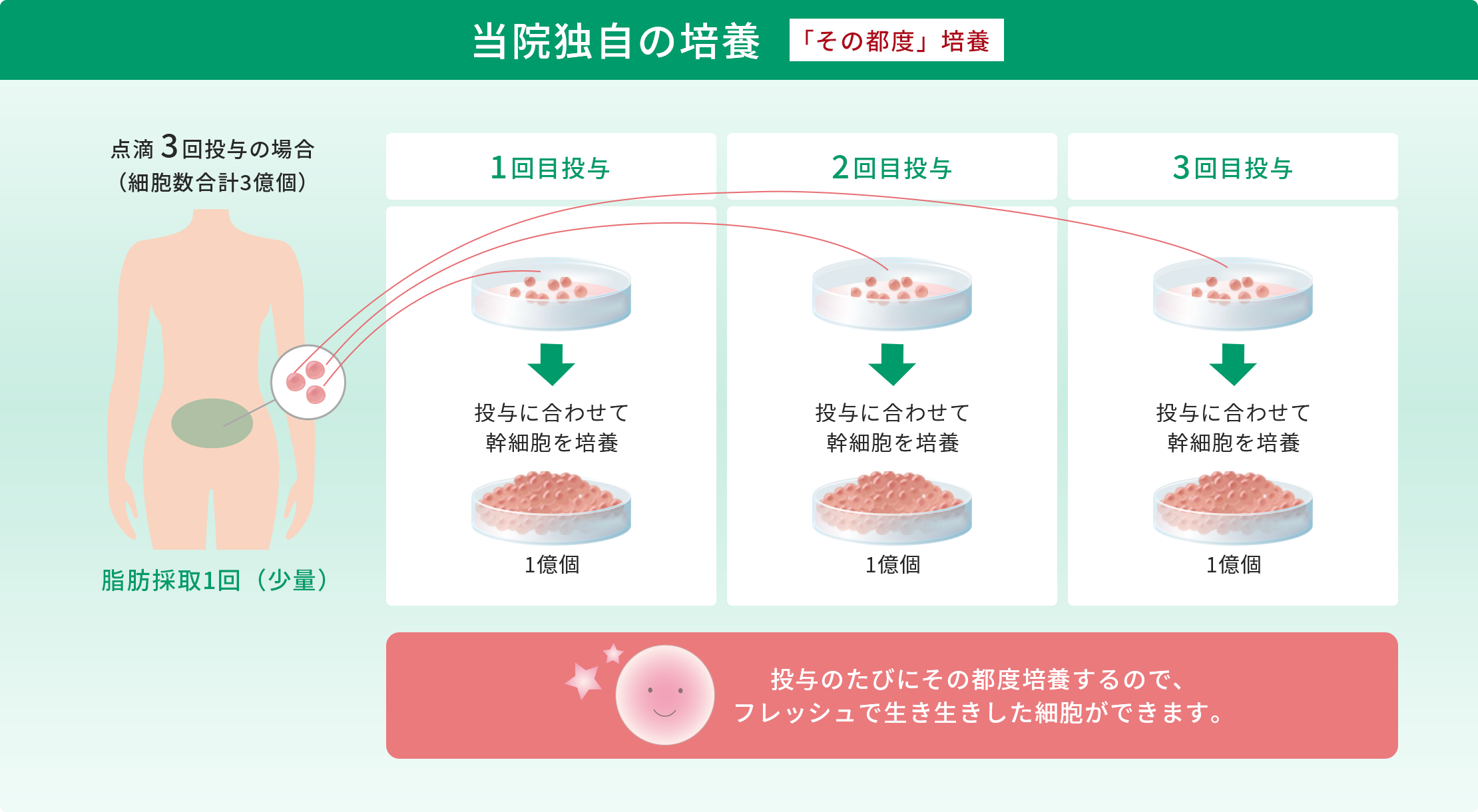
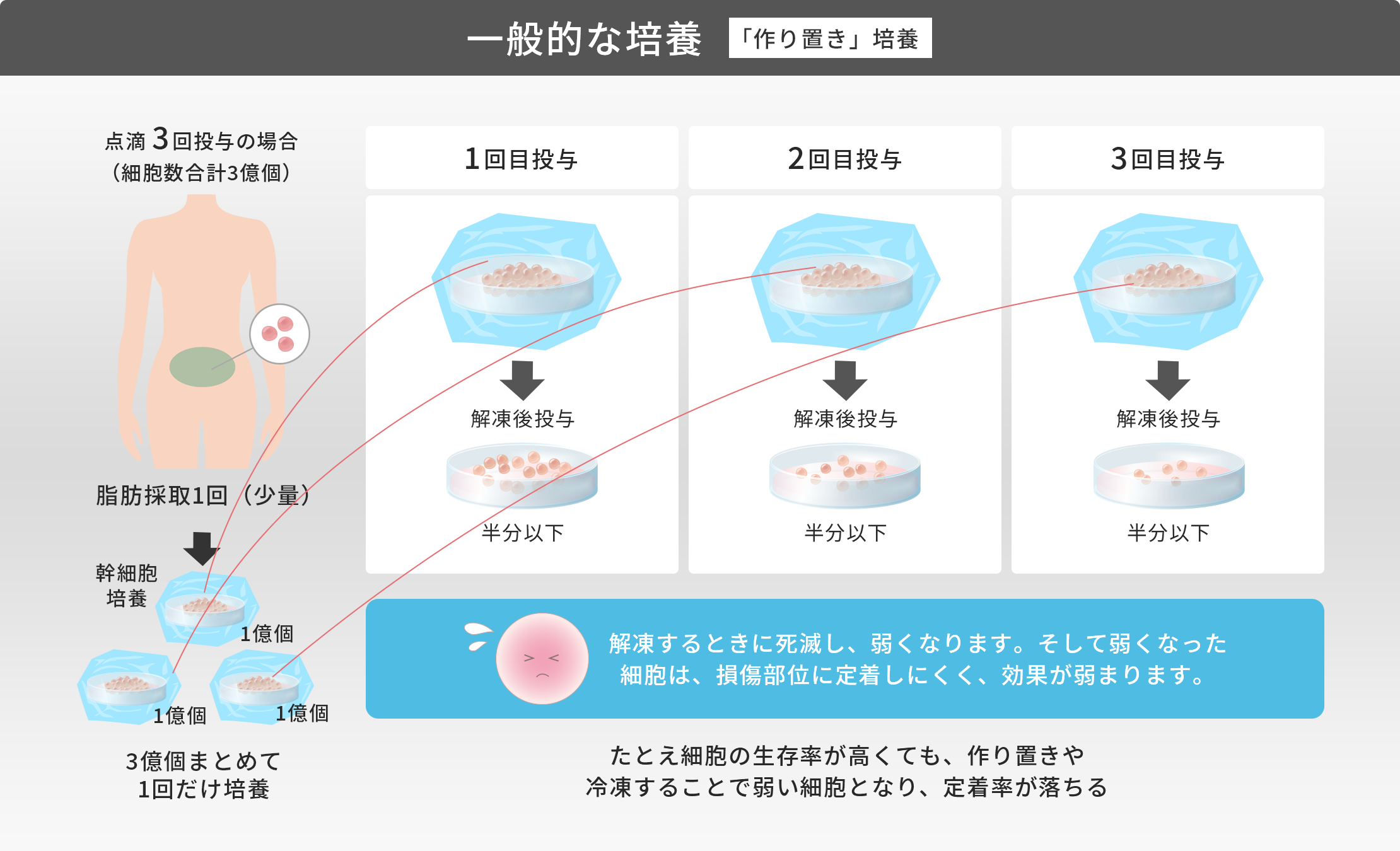
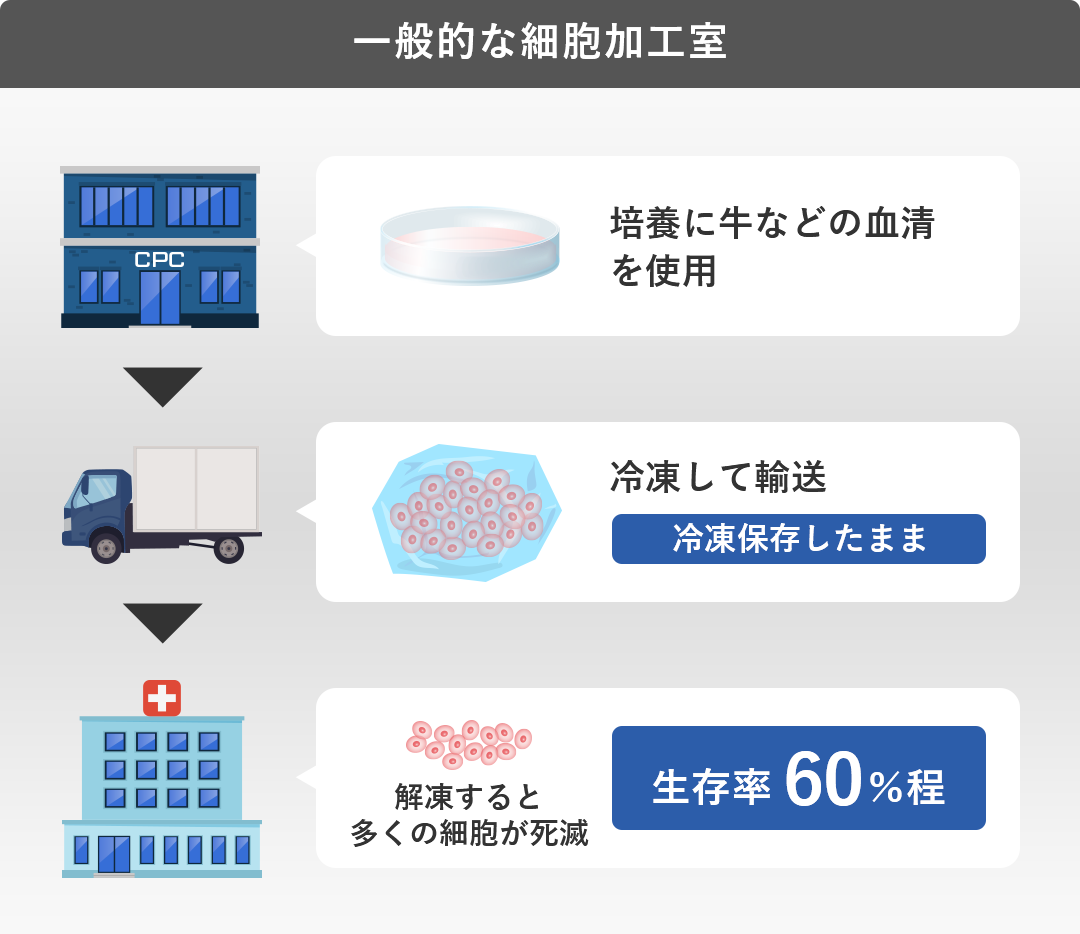



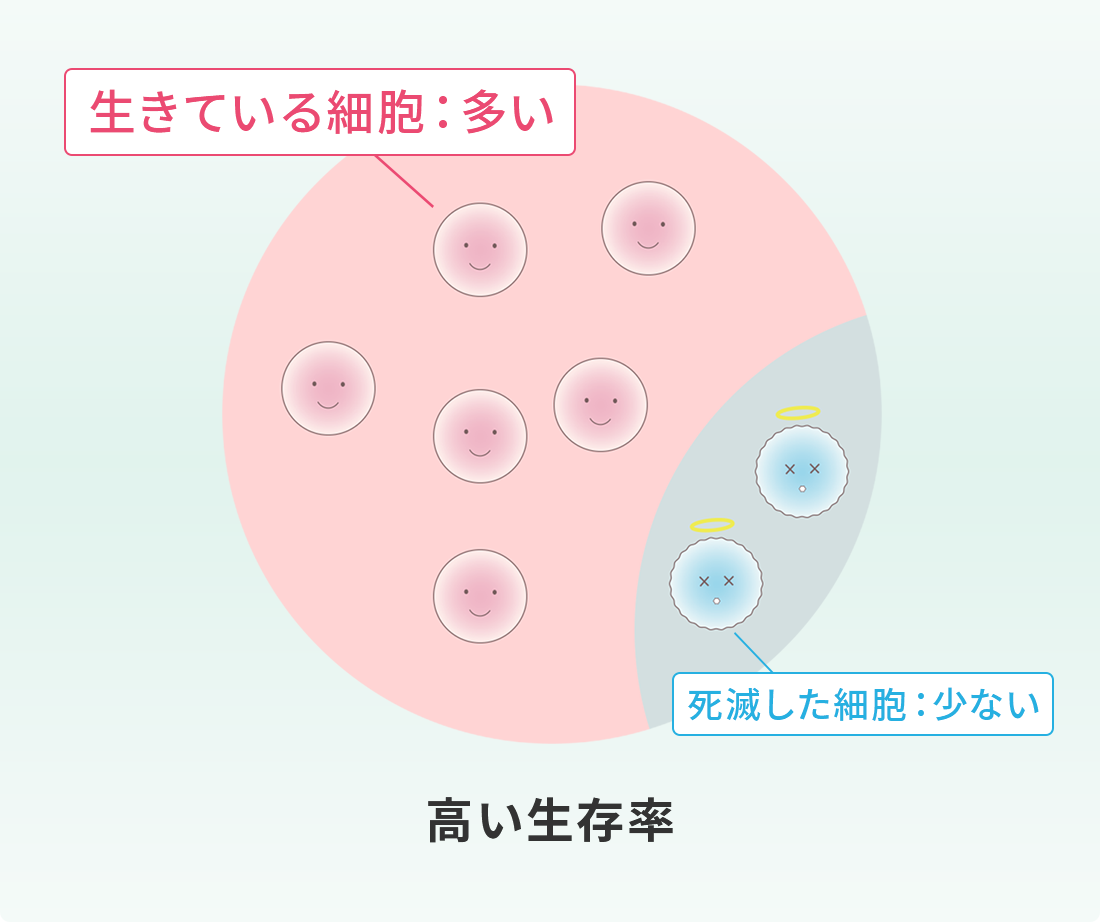
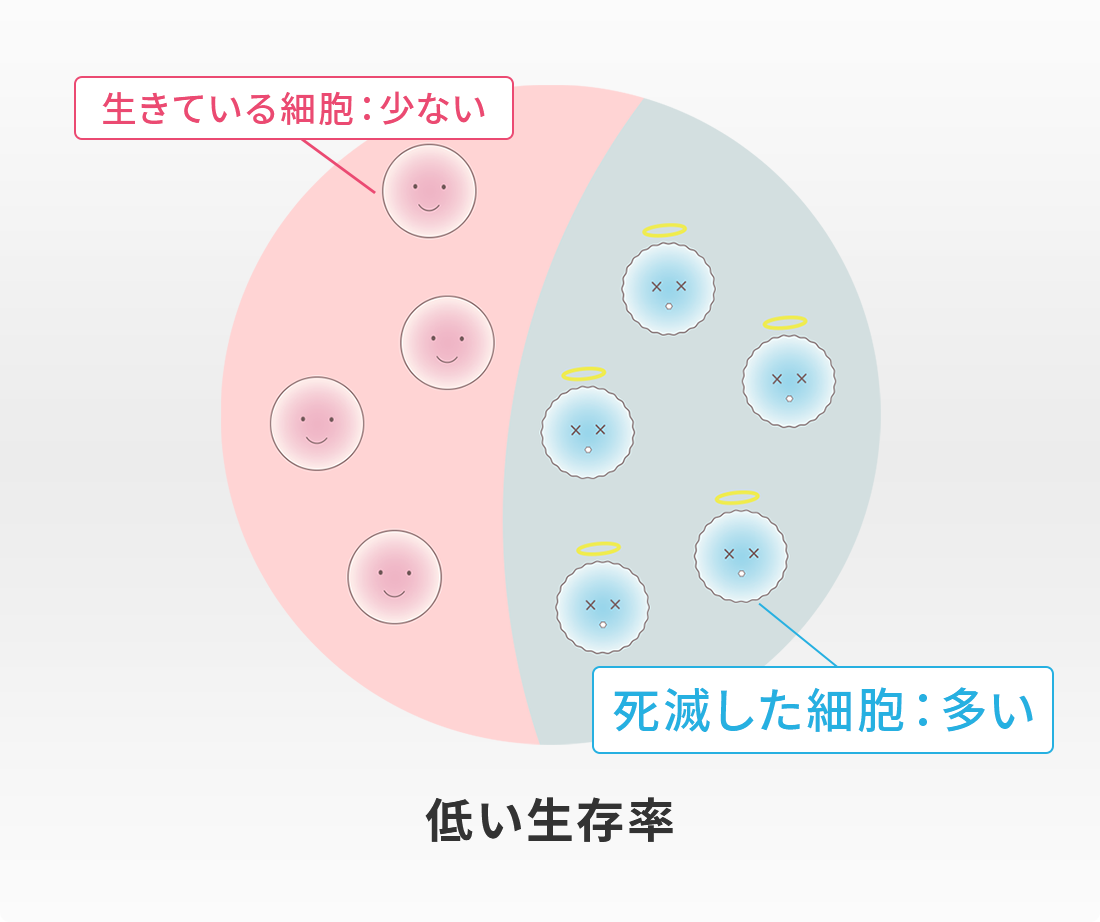
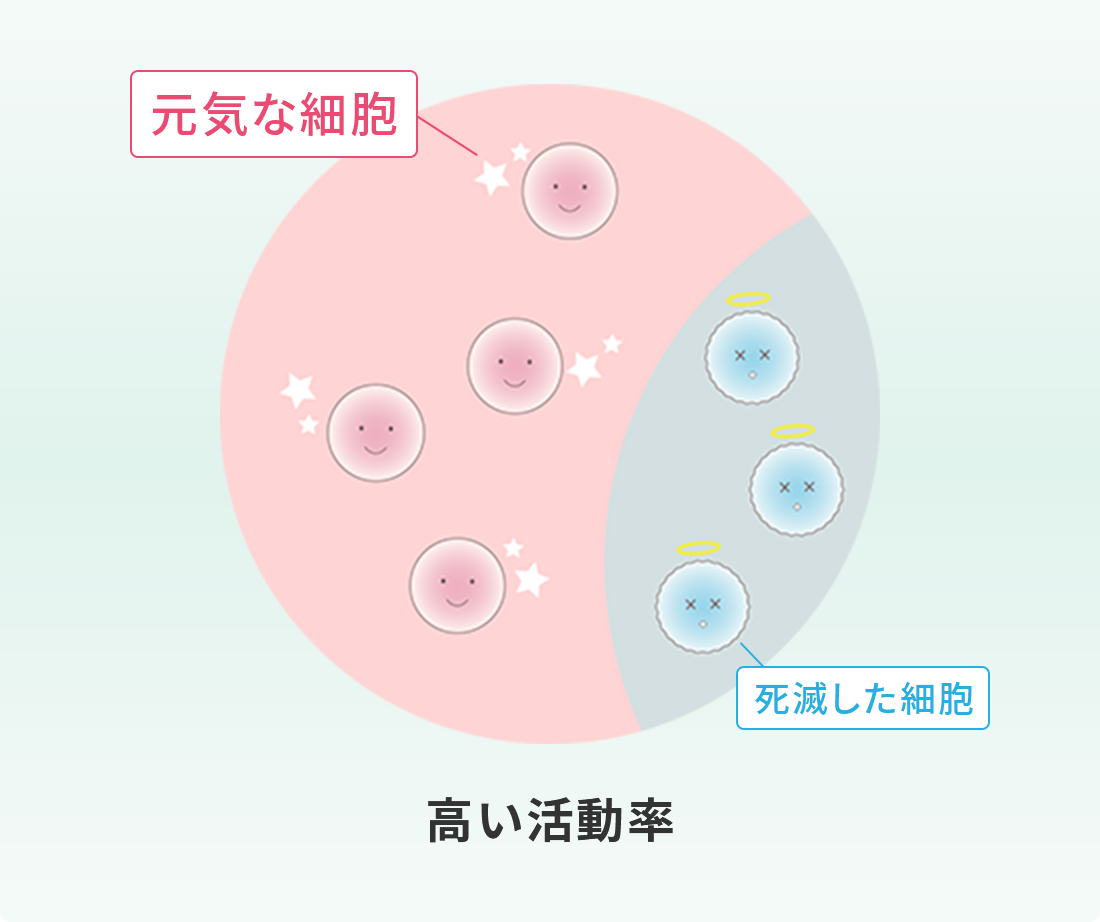
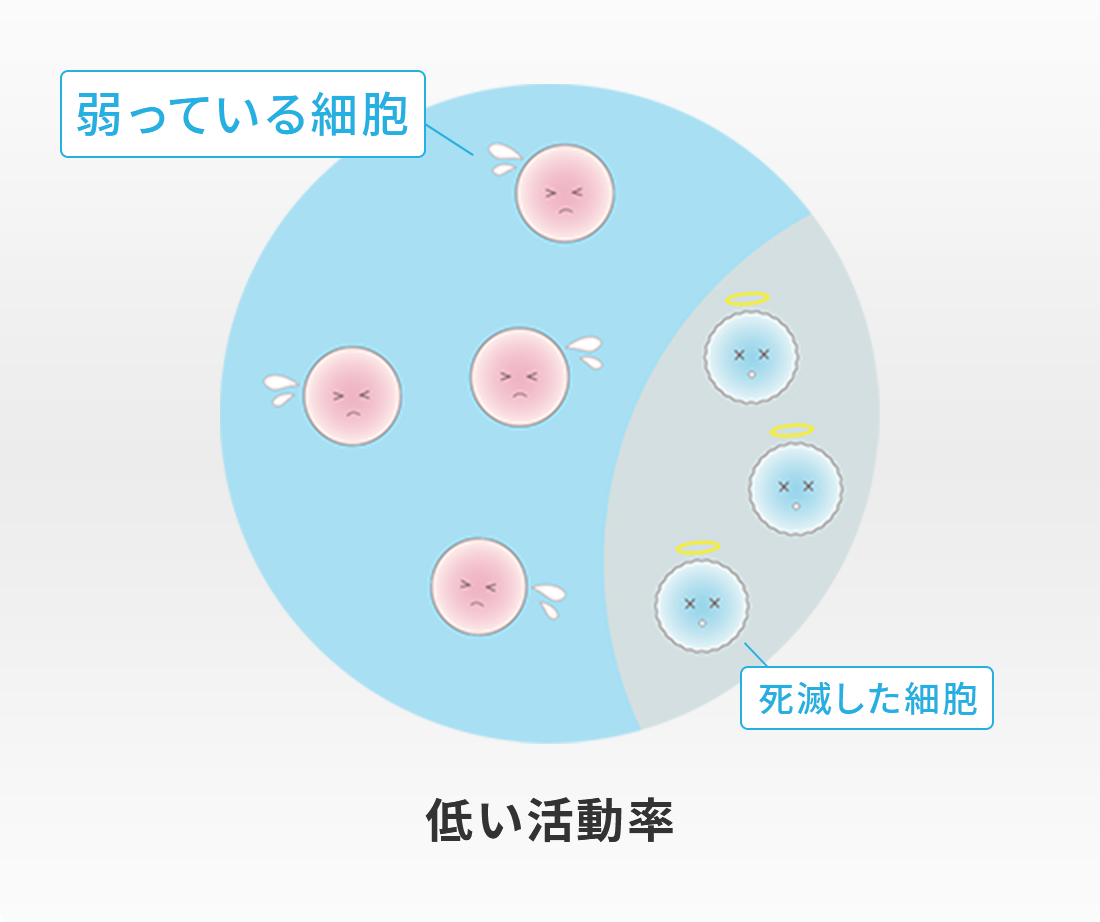
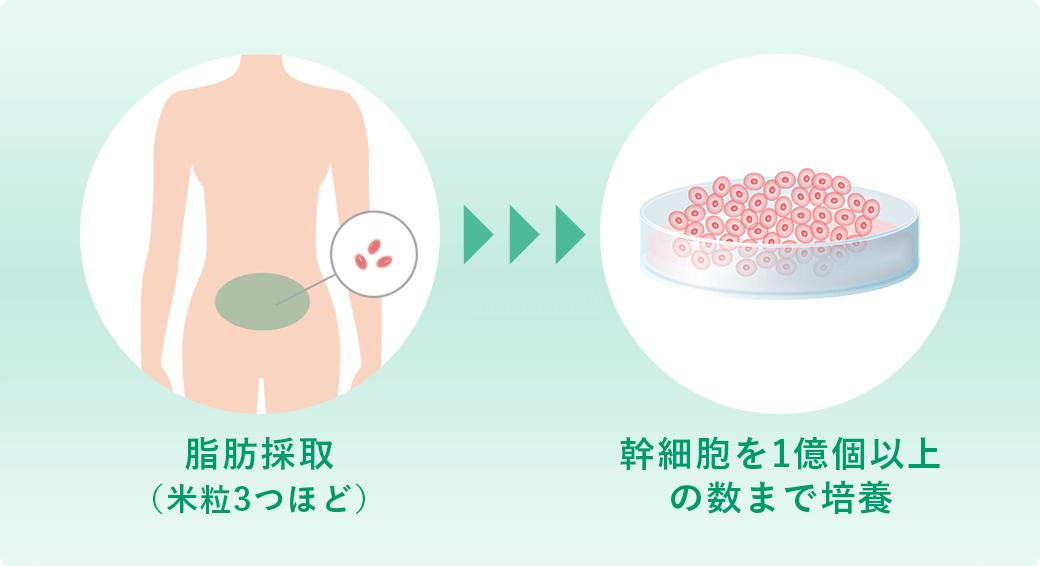
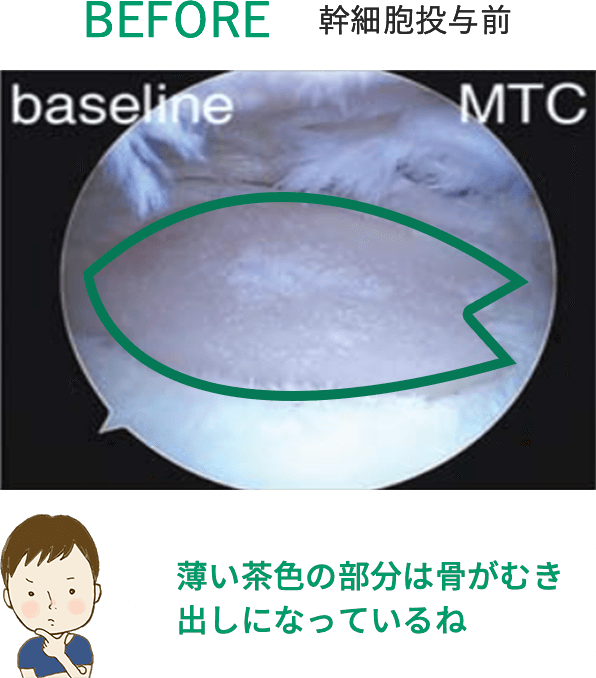

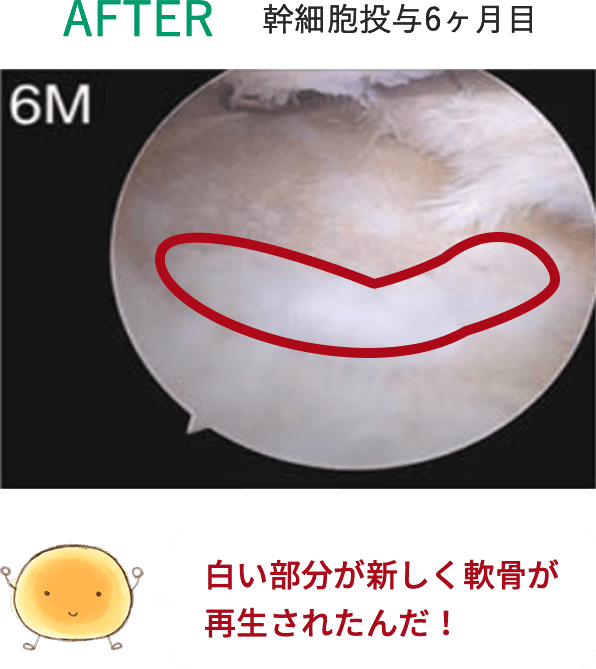
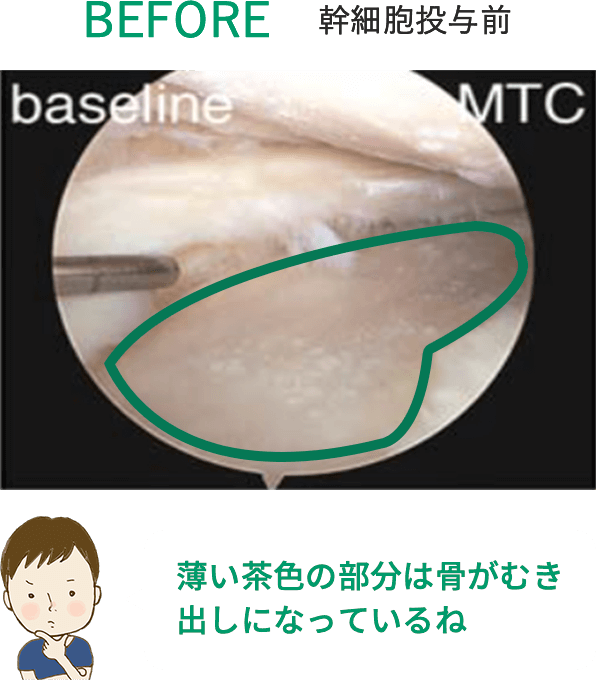

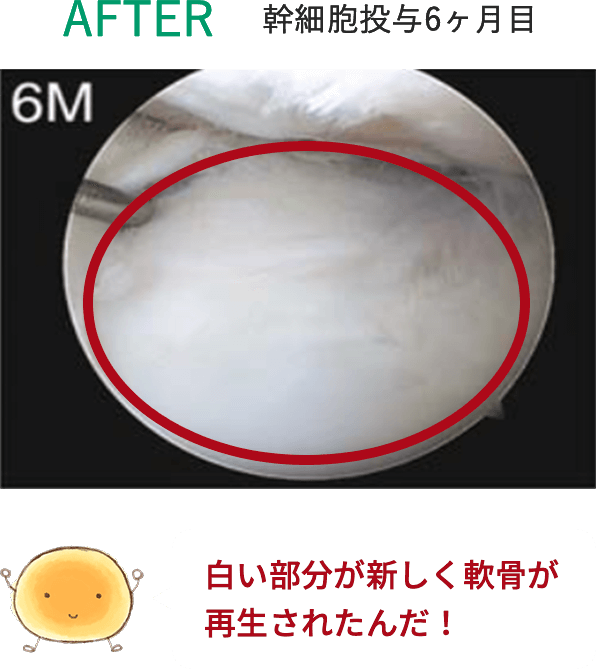


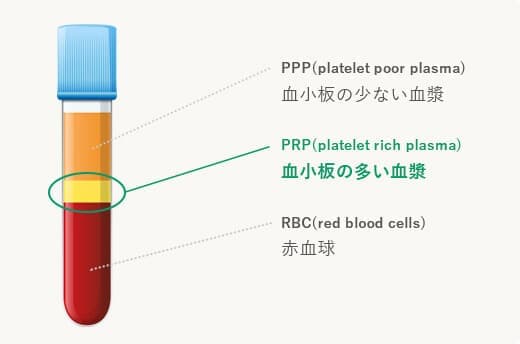
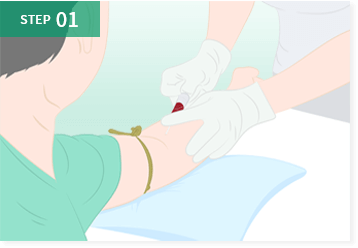
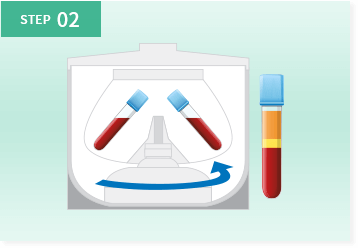
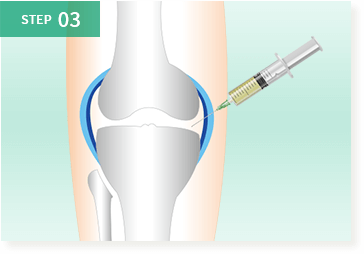
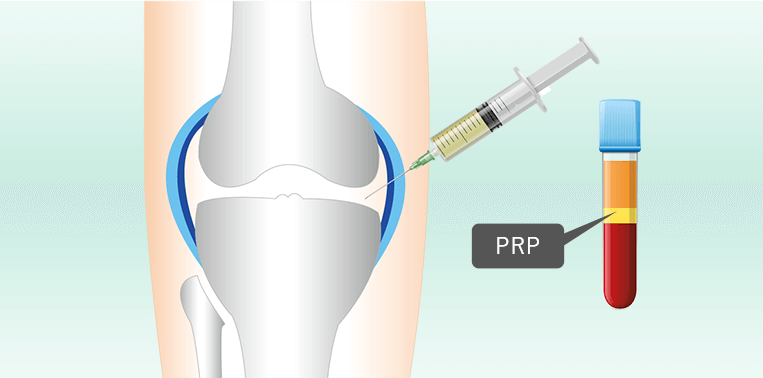
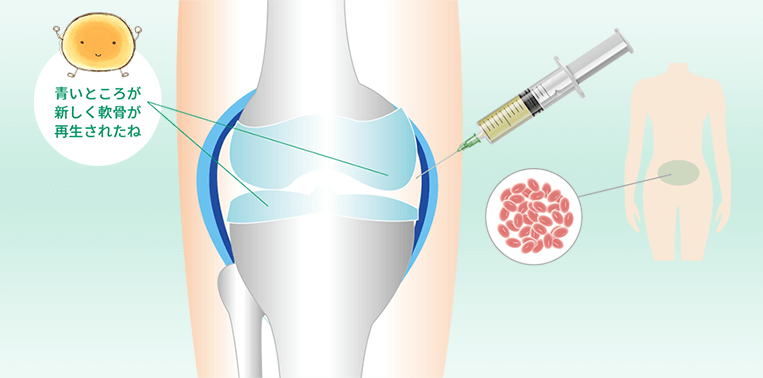




このように、脂肪由来の幹細胞を用いた再生医療は、身体に大きな負担をかけずに半月板の損傷や断裂に対する治療が可能となり、大変期待されています。