専門医が語る、選ばれる再生医療
の安全性と秘密
【再生医療】治療の新たな選択肢に!
低リスクで元の元気な体に戻る治療法をプロがお話します!
なぜ!?当院が選ばれるのか??
そこには幹細胞の強さに秘密があった!!
独自の培養技術について詳しく解説を行います。
症例紹介
東京・大阪・札幌の3院で、変形性関節症、脳卒中後遺症、脊髄損傷など、さまざまな疾患で改善を実感された症例をご紹介します。
-
- 脳卒中の症例
- 脳神経・脊髄の症例
- 幹細胞治療の症例
脳卒中の再発予防と麻痺改善を目指す60代女性の脳梗塞再生治療 「左半身の麻痺がこのまま残ってしまうのではないか」——そんな不安を抱え、脳梗塞発症からわずか2か月という急性期に当院を受診された60代の女性患者様です。脳梗塞の後遺症で左半身に麻痺が残り、杖なしでの歩行が困難な状態でした。"リペア幹細胞"による治療を開始したところ、左下肢の片脚立ちが困難だった状態から5秒間保てるようになり、歩行も安定してきました。さらなる改善にも期待が持てる状況です。 治療前の状態 脳梗塞を発症し、入院・精査の結果、右内頸動脈の狭窄が判明 再発予防のためカテーテル手術を受けたが、合併症で出血を起こしてしまった 退院後も左半身に軽い麻痺が残り、杖が必要な状態 麻痺の改善と脳卒中の再発予防を強く希望されていた 患者様はある日突然、ご自分で発語が難しいと感じたため翌日病院を受診されたところ、脳梗塞と診断されました。すぐに入院となり精査の結果、右内頸動脈の狭窄が見つかりました。再発予防のためカテーテルによる狭窄を広げる手術が行われましたが、合併症で出血を起こしてしまいました。その後しばらくは歩くことができなかったですが、懸命なリハビリを重ね、約1か月で歩行が可能となり退院されました。しかし左半身に軽い麻痺が残り、杖が必要な状態が続いていました。 退院後も麻痺の回復に限界を感じていた患者様は、再生医療の存在を知り、麻痺の改善と脳卒中の再発予防を希望して当院を受診されました。脳卒中の再生医療は発症後すぐであるほど効果が期待できるため、速やかに治療を開始する方針をご提案しました。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて急性期の脳梗塞を認めます。 <治療内容>点滴にて2億個の"リペア幹細胞"を計5回投与予定 点滴にて1回あたり2億個の"リペア幹細胞"を計5回投与する計画で治療を進めています。下腹部から採取した米粒2〜3粒程度の脂肪から幹細胞を培養するため、抗凝固薬を内服中の患者様にも負担が少なく治療を行うことができます。当院の"リペア幹細胞"は冷凍保存せず投与のたびに培養しているため、生存率95%以上のフレッシュな細胞を投与できます。 治療後の変化 3回目投与後、左下肢の片脚立ちが5秒間保てるように改善 治療前は左下肢での片脚立ちを保つことが困難だった 歩行が安定するようになってきた 今後も継続投与により、さらなる改善が期待される 治療開始前は左下肢での片脚立ちを保つことが困難な状態でしたが、3回目の投与後には5秒間保てるようになり、歩行の安定感が増してきました。発症から間もない急性期に"リペア幹細胞"の投与を開始できたことが、この早期の改善につながったと考えられます。 杖なしでは歩けなかった治療前と比べ、着実に回復が進んでいます。"リペア幹細胞"は血管内皮細胞の修復も期待できるため、麻痺の改善だけでなく脳卒中の再発予防という患者様の願いにも応えられる治療です。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.06.09 -
- 股関節の症例
- 関節の症例
- 幹細胞治療の症例
外出への不安が和らいだ60代女性の変形性股関節症の再生治療 「階段の昇り降りが怖い、外出するのが不安」――そんな思いを抱えていた60代の女性の患者様は、左股関節の変形性股関節症(末期)と診断され、痛みは10段階中8にまで達していました。"リペア幹細胞"による治療を経て、痛みは10段階中4まで軽減し、日常動作が徐々に楽になってきています。さらなる改善にも期待が持てる状況です。 治療前の状態 坐骨神経痛をきっかけに左股関節や左膝にも痛みが広がった 左股関節は変形性股関節症の末期と診断 痛みをかばう動作が続き、左大腿部にも痛みが出現していた 階段の昇り降りには手すりの支えが必要な状態だった 患者様は坐骨神経痛の発症をきっかけに、痛みをかばう動作が続いたことで左大腿部や左膝にまで症状が広がっていきました。整形外科では左股関節が変形性股関節症の末期であると診断され、左膝には骨壊死症も見つかりました。 着地時や深く曲げたとき、前かがみになったときに強い痛みがあり、階段の昇り降りでは手すりが欠かせない状態でした。日常生活の制限が大きくなる中で、手術ではない治療の選択肢として"リペア幹細胞"による再生医療を選ばれました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認めます <治療内容>左股関節に1億個の"リペア幹細胞"を計4回投与+PRP 左股関節に1億個の"リペア幹細胞"を計4回にわたり投与し、あわせてPRP療法を3回実施しました。手術や入院の必要はなく、関節を温存したまま治療を進めることができました。 治療後の変化 PRP療法の初回後から痛みの軽減を実感 痛みが10段階中8から4まで改善 車の乗り降りで足を持ち上げなくても動作できるようになった 外出への不安が減り、日常生活の質が向上してきている PRP療法の初回後から変化が現れはじめ、車の乗り降りが楽になり、足を持たずに動作できるようになりました。その後、"リペア幹細胞"の投与を重ねていく中で一時的に痛みが増す時期もありましたが、徐々に落ち着き、最終的には痛みが10段階中8から4まで軽減しました。 治療前は階段の昇り降りに手すりが必要で、外出すること自体に不安を感じていた患者様ですが、日常動作が徐々に楽になり、「痛みが和らいで、外出への不安が減った」とお話しくださいました。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.06.07 -
- 関節の症例
- 肩関節の症例
- スポーツ医療の症例
- 幹細胞治療の症例
手術なしでテニス継続を目指す50代女性の右肩腱板再生治療 「夜も眠れないほどの強い痛み」に悩まされていた50代女性の患者様。長年続けてきたテニスを再開した直後から右肩の痛みが再燃し、日常生活の動作にも制限が生じていました。10段階中10だった痛みが、"リペア幹細胞"による治療を経て、10段階中4まで軽減。テニスを諦めずに済む選択肢を見つけられた症例です。さらなる改善にも期待が持てる状況です。 治療前の状態 約1年前から右肩に痛みが出現し、当初は五十肩と診断 リハビリで一度は改善したが、テニス再開後に痛みが悪化 夜間痛で眠れない日々が続き、日常動作にも制限 レントゲンとエコー検査で右肩腱板(棘上筋)の損傷を確認 長年テニスを続けてこられた患者様。約1年前から右肩に痛みが出始め、当初は「五十肩」と診断されました。リハビリにより一度は改善したものの、テニスを再開した直後から痛みが再び悪化。夜も眠れないほどの強い痛みと日常動作の制限に悩まされる状態となりました。 腱板の損傷に対しては、関節鏡による腱板縫合術が一般的な治療です。ですが、術後は数週間の固定と数ヶ月のリハビリ、入院も必要となり、再断裂のリスクも残ります。患者様は「手術は避けたい」「テニスを続けたい」と希望されていました。そこで当院では、手術や入院を必要としない"リペア幹細胞"による再生医療と、PRP・セルフリハビリを組み合わせた治療をご提案しました。 "リペア幹細胞"とリペアセルクリニックの特長 <治療内容>右肩に"リペア幹細胞"を計4回投与+PRP 右肩に"リペア幹細胞"を計4回(3回+補償投与1回)にわたり投与し、PRPによる治療とセルフリハビリも併用いたしました。手術や入院を必要とせず、関節を温存したまま治療を進めることができました。 治療後の変化 10段階中10だった痛みが補償投与後には10段階中4まで軽減 夜間痛が和らぎ、肩の動きもスムーズに改善 日常生活での負担が大きく軽減 手術を回避しながら、テニス継続への希望が見えてきた 治療開始当初は10段階中10という最大レベルの痛みを抱えておられた患者様。"リペア幹細胞"投与を重ねるごとに肩の動きが少しずつ改善し、夜間痛も和らいできました。補償投与を経た後には10段階中4まで安定して改善し、肩の状態は落ち着いた経過をたどっています。 治療前は手術以外に道がないと感じておられましたが、治療後は手術を回避しながら肩の機能を取り戻され、テニス継続への希望が見えてきた状況です。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.06.05 -
- 脳卒中の症例
- 脳神経・脊髄の症例
- 幹細胞治療の症例
表情と発声を取り戻した50代男性の脳出血後遺症 再生治療 「脳出血を発症してから8年、もう改善は難しいかもしれないと感じていました」と語る50代男性の患者様。右半身麻痺としびれ、顔の半分が硬直して表情を作れず、構音障害などの後遺症と長年向き合われてきました。発症直後から再生医療に関心をお持ちでしたが、当時は治療を行う施設がなく一度は断念。検索を重ねて当院に辿り着かれ、"リペア幹細胞"を1回2億個、計3回点滴投与した結果、顔の硬直が消えて口角が上がり、家族との会話や日常動作にも明確な変化が現れました。 治療前の状態 8年前に脳出血(視床出血)を発症し、右半身麻痺としびれ、右腕の知覚過敏が残存 構音障害・呂律不良、手の感覚鈍麻、下肢の筋力低下などの後遺症 杖なしで歩行可能だが階段は手すりが必要、サポーターも常用 顔の半分が硬直して表情が作れず、家族や周囲とのコミュニケーションにも影響 50代男性の患者様。8年前に脳出血を罹患され、その後遺症の治療のため当院を受診されました。現在も右半身麻痺としびれ、右腕の知覚過敏、構音障害・呂律不良、手の感覚鈍麻や下肢の筋力低下などが残り、杖なしで歩けるものの階段では手すりが必要な状態。サポーターも常用しながら日々を過ごされていました。 発症直後から再生医療に強い関心をお持ちでしたが、当時は治療を行うクリニックが見当たらず断念せざるを得なかったとのこと。それでも長年インターネットでの情報収集を続けてこられ、ようやく当院に辿り着いて受診されました。近年は幹細胞による再生医療によって脳卒中後遺症の改善が報告される症例も増えており、加えて再出血を起こす可能性のある脳血管の修復による再発予防効果も期待されています。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて出血を認めます。 <治療内容>2億個の"リペア幹細胞"を点滴で計3回投与 2億個の"リペア幹細胞"を点滴で計3回にわたり投与しました。下腹部から採取した脂肪細胞から幹細胞を分離・培養し、静脈から点滴することで、再生を必要とする部位に幹細胞が集まるホーミング効果を期待した治療です。手術や入院の必要はなく、身体への負担を抑えながら治療を進めることができました。 治療後の変化 1回目投与から1か月後には、顔の緊張が和らぎ口周りの感覚が戻り、足の安定や階段の昇降も改善 2回目投与後には顔のゆがみが解消し、しびれや感覚過敏も和らぎ、背中にも力が入って腰痛が消失 筋力検査(MMT)や握力(右31.2→33→40.6、左38.5→39.5)も段階的に上昇 家族から発声が良くなり声が聞き取りやすくなったと言われるなど、コミュニケーション面でも変化 1回目の投与から1か月後の段階で、顔の緊張がやわらぎ顔の左右が同じ動きをし始め、口周りの感覚が戻ってきたといいます。口が開いて舌が出せるようになり食事中にこぼさなくなる、右足の踏ん張りが効きサポーターを緩められる、階段を手すりなしで昇れる、両手でシャンプーや洗顔ができるといった日常動作の改善が次々と現れました。 2回目の投与から1か月後には、顔のゆがみが消失し、長年悩まされてきたしびれや感覚過敏も和らぎ、背中にも力が入ることで腰痛も消失。筋力検査ではすべての項目で上昇が見られ、握力も右31.2kg→33kg→40.6kg、左38.5kg→39.5kgと段階的に改善されました。突発性難聴の改善や、言葉の詰まりが軽減し喋りやすくなったとのお話もあり、ご家族や周囲の方からも「発声が良くなって声が聞き取りやすくなった」と感じられる変化が出ています。 顔の硬直がなくなり口角が上がるようになったことで、噛み合わせまで変わり歯科治療が必要になったほど。膝の拘縮も取れて歩きやすくなり、躓くことも少なくなり、日常生活の安心感が大きく向上した症例です。発症から8年を経過してなお改善が得られる可能性があることを示す一例となりました。 こちらは診察時の様子です。治療前の状態や経過について、担当医が詳しくご説明しています。再生医療による回復の過程をぜひご覧ください。 https://www.youtube.com/watch?v=eRnr1BWFxt8
2026.06.03
自分の細胞を活用し、
蘇らせる「再生医療」とは?
薬での治療は限界ではないだろうか。本当に手術は必要だろうか。
そんな思いで悩んだり、あきらめたりしていませんか?
ケガをしても傷跡が少しずつ薄くなる・・
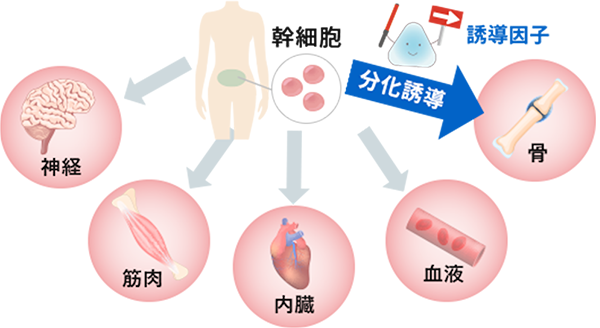
当たり前のようですが、あなた自身の細胞には、弱ったところ、傷ついたところを修復するチカラがあります。
その細胞のチカラを最大限に引き出して治療を行うことを「再生医療」と呼び、おすすめしています。
リペアセルクリニックの特長
当クリニックは、疾患・免疫・美容という分野すべてを、自己細胞を用いた最先端の医療で行うことができる国内でも珍しい部類の医療機関です。
CPC(細胞培養加工施設)の高い技術により、冷凍しない方法で幹細胞を投与できるので高い生存率を実現。
ご自身の細胞や血液を利用するため、アレルギーや拒絶反応といった副作用の心配が少ないおすすめの治療方法です。
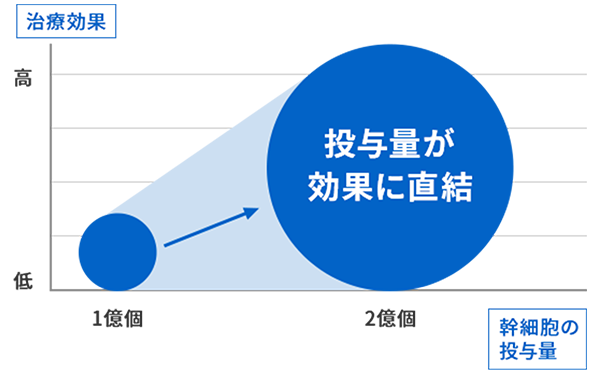
- 2億個の細胞を
投与可能※但し適応による - 高い
安全性 - 入院不要
日帰り - 身体への
負担が少ない - 高い技術力を
もったCPC

LICENSE厚生労働省届出済医療機関
第二種・第三種再生医療等提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に届出し、受理されました。
-

自己脂肪由来幹細胞を用いた脳血管障害の治療
-

自己脂肪由来幹細胞を用いた糖尿病の治療
-

自己脂肪由来幹細胞を用いた肝障害の治療
-

自己脂肪由来幹細胞を用いた変形性関節症治療
-

自己脂肪由来幹細胞を用いた顔面萎縮症、皮膚再生治療
-

自己脂肪由来幹細胞を用いた脊髄損傷の治療
-

自己脂肪由来幹細胞を用いた慢性疼痛の治療
-

多血小板血漿(PRP)を用いた変形性関節症の治療
-

多血小板血漿(PRP)を用いた筋腱炎、靭帯炎の治療
-

多血小板血漿(PRP)を用いた皮膚再生療法
-

悪性腫瘍の予防に対する活性化NK細胞を用いた細胞治療
-

自己脂肪由来幹細胞と自己前骨芽細胞分化誘導上清液を用いた変形性関節症の治療
























当クリニックでは、国内では数少ない自己の幹細胞を用いた「変形性関節症」「脳卒中」「糖尿病」「肝障害」「肌の再生」などの最先端の再生医療および、PRP(多血小板血漿)の関節内投与を再生医療安全確保法のもと、自由診療にて提供しています。再生医療とは、厚生労働省によって受理されることで行うことのできる治療となります。
坂本理事長のブログ
藤間院長のブログ
スタッフブログ
トピックス
-
- 脊椎
- 脊椎、その他疾患
「腰痛があっても動いた方がいいって本当?」 「昔は安静にした方がいいって聞いたけれど」 「自分の腰痛はどちらなんだろう」 このように迷われている腰痛患者様も多いことでしょう。 結論から申し上げますと、腰痛には動いた方がいいケースと安静が必要なケースが混在します。 本記事では、動いた方がいい腰痛とその理由、安静が必要な腰痛などを中心に解説します。 動いてもいいのか、安静にすべきかの判断がつかずにお悩みの方は、ぜひ最後までご覧ください。 当院リペアセルクリニックでは、公式LINEで再生医療の情報提供や簡易オンライン診断を行っています。 腰痛時の運動についてお悩みの方や、再生医療に興味関心のある方は、お気軽にご登録ください。 腰痛で動いた方がいいとされる理由 以前は「腰痛が起きた場合は安静が望ましい」とされていました。しかし近年では、多くの専門医が軽い運動を続けるように勧めています。 腰痛診療ガイドライン2019においても、「急性腰痛に対しては、安静よりも活動性維持の方が有用である」と記載されています。身体を適度に動かすことで血流改善や筋肉の柔軟性維持が期待でき、筋力低下や関節の硬化を防ぎやすくなるためです。(文献1) ただし、無理に動く必要はありません。強い痛みがあったり、動かすことで痛みが強くなったりする場合は安静にしてください。 腰痛でも動いた方がいいケース 腰痛でも動いた方がいいケースとしては、主に以下の2つがあげられます。 動くと少し楽になる腰痛 慢性的な腰痛 動くと少し楽になる腰痛 「朝だけ腰が痛い」もしくは「長時間座っていると痛い」といった場合は、動くことで症状が和らぐことがあります。 長時間の同じ姿勢は、筋肉のこわばりや柔軟性低下を引き起こす要因のひとつです。 厚生労働省の資料でも、同じ姿勢が長時間続くことは腰痛リスクであると示されています。とくに、座った姿勢は腰に負担をかけます。(文献2) 定期的に身体を動かしたり姿勢を変えたりしましょう。 慢性的な腰痛 腰痛が慢性的に続いている方の場合、無理のない範囲での運動が必要です。 腰痛診療ガイドライン2019においても、「3か月以上続く慢性腰痛では、適度な運動が有用である」と示されています。(文献1) ウォーキングやストレッチ、体幹トレーニングなどは、無理なくできる運動です。 厚生労働省でも、これらの運動は、腰痛の改善や再発予防につながる可能性があるとしています。(文献3) 腰痛が悪化しない程度に身体を動かしてみましょう。 腰痛で安静が必要なケース 安静が必要な腰痛は、主に以下の2種類です。 強い痛みで身体を動かすことが困難な腰痛 動くことで痛みが悪化する腰痛 強い痛みで身体を動かすことが困難な腰痛 ぎっくり腰直後の強い腰痛により、立つ、歩く、寝返りを打つといった日常生活動作が困難な場合は、安静が必要です。 急性腰痛と呼ばれる強い腰痛では、発症直後に炎症が強くなっています。このときに無理に動くと、炎症の悪化や、筋肉および関節への負担増のリスクがあります。 この時期は、楽な姿勢で安静を保ちましょう。 以下の記事では、ぎっくり腰が起きたときの寝る姿勢について解説しています。あわせてご覧ください。 動くことで痛みが悪化する腰痛 身体を動かすことで腰痛が生じる、もしくは悪化する場合は、原因となる動作を避けながらの安静が必要です。(文献4) とくに、前かがみ動作や腰をひねる動作で腰痛が生じている場合は、筋肉や椎間板などに大きな負担がかかっています。 腰痛があるときは、「少し動くと楽になるか」「動くと悪化するか」を確認しながら活動量を調整しましょう。 腰痛時におすすめの体の動かし方 腰痛時におすすめの体の動かし方を以下に示しました。ポイントは「無理のない範囲」です。 無理のない範囲で日常生活を続ける 症状に応じて軽いストレッチを取り入れる 定期的に姿勢を変える 無理のない範囲で日常生活を続ける 腰痛時は、痛みを悪化させない範囲で日常生活を続けることが大切です。具体例を以下に示しました。 家の中を歩く 軽い家事を行う 短時間散歩する 長期間の安静は、筋力低下や活動量の減少を招き、腰痛の慢性化につながる恐れがあります。 ただし、痛みを我慢して無理に活動する必要はありません。「動いて悪化しない範囲」を目安に活動量を調整しましょう。 症状に応じて軽いストレッチを取り入れる 腰痛時は筋肉の緊張や柔軟性の低下によって、動き始めに痛みが出やすくなります。とくに、長時間座位が続く方は、腰に加えて股関節や太ももの筋肉も硬くなりやすい状況です。 症状が落ち着いているときの軽いストレッチは、筋肉のこわばり軽減や柔軟性維持につながります。 ただし、勢いをつけたストレッチや痛みを我慢した動作は、症状悪化につながるため避けましょう。「気持ちよく伸びる程度」を目安に、無理のない範囲で行うことが大切です。 下記の記事で、腰痛時のストレッチを紹介しています。あわせてご覧ください。 定期的に姿勢を変える 同じ姿勢が続くと腰回りの筋肉が緊張し、血流が低下して腰痛が生じやすくなります。 厚生労働省の腰痛予防対策指針でも、長時間同じ姿勢を避ける重要性が示されています。(文献2) 30〜60分ごとに立ち上がる、少し歩く、座り方を変えるなど、こまめに姿勢を変えて、腰への負担を分散させましょう。ただし、腰を急にひねったり反ったりするなど、大きな動きは控えてください。 下記の記事では、長時間の座り姿勢と腰痛の関係について解説していますので、あわせてご覧ください。 腰痛時にやってはいけない行動 腰痛時にやってはいけない行動は主に以下の3点です。 痛みを我慢して激しい運動をする 痛みが軽いときも安静を続ける 自己判断で放置する 痛みを我慢して激しい運動をする ぎっくり腰発症直後といった痛みが強いときは、腰に炎症が起きている状況です。この時期に無理に体を動かすのは、炎症を助長するため避けましょう。 無理に動かすことで、筋肉や関節、椎間板などへの負担も増し、症状悪化につながる可能性もあります。痛みが強い状態での運動は推奨されません。 痛みが軽いときも安静を続ける 腰痛が軽減しているときも安静を続けることは、体力や筋力低下を引き起こす要因の1つです。また安静が長期間続くと、心理的にも影響を及ぼし、腰痛の慢性化リスクを高めることが指摘されています。 近年では、必要以上の安静が慢性腰痛の一因になると指摘されています。可能な範囲で、いつも通りの日常生活を過ごしましょう。 自己判断で放置する 自己判断での腰痛放置は禁物です。とくに、しびれや筋力低下、発熱、排尿障害などを伴う腰痛では、神経障害や感染症など重篤な疾患が隠れている可能性があります。(文献5) また、慢性的な腰痛でも、痛みを我慢し続けることで日常生活や精神面へ影響が及ぶケースがあります。 市販薬やセルフケアだけで改善しない場合や、症状が長引く場合は、医療機関で原因を確認しましょう。痛みの程度だけでなく、症状の経過や全身状態にも注意する必要があります。 医療機関を受診すべき腰痛 腰痛の多くは自然に軽快します。ただし、医療機関での診察が必要なケースもあります。 以下のような症状があるときは、早めに医療機関を受診しましょう。(文献5) 足がしびれる 足に力が入らない 排尿や排便に支障をきたしている 発熱している これらの症状を伴う場合は、神経障害や感染症、内臓疾患などが隠れている可能性があります。 また、転倒後に生じた腰痛や、安静にしていても続く腰痛、数週間以上改善しない腰痛の場合も、早めに医療機関を受診してください。 下記の記事では、内臓由来の腰痛について解説しています。あわせてご覧ください。 腰痛時に行われる主な治療 本章では、腰痛時に行われる主な治療として3種類紹介します。 保存療法 手術療法 再生医療 保存療法 腰痛に合わせて身体を動かす、もしくは安静にするといった対応でも改善されない場合、整形外科を受診しましょう。内臓疾患や感染症など重篤な原因がなければ、腰痛に対する保存療法が行われることが一般的です。 主な保存療法を以下に示しました。 薬物療法 ブロック注射 運動療法(ストレッチや筋力強化など) 物理療法(電気治療や温熱療法など) 保存療法は腰痛の状況にあわせて行われます。 手術療法 手術療法が検討されるケースは主に以下のとおりです。 保存療法で腰痛が改善されない場合 歩行障害やしびれ、排尿障害などの症状がある場合 脊柱管狭窄症、腰椎椎間板ヘルニアなどが疑われる場合 手術方法としては、全内視鏡下脊椎手術や脊椎固定術、リゾトミー、椎間板切除術、椎弓切除術などがあげられます。 慢性腰痛の手術方法やリスクなどを以下の記事で解説しています。あわせてご覧ください。 再生医療 脊柱管狭窄症や腰椎椎間板ヘルニアが原因の腰痛患者様や、手術を避けたい患者様の場合、再生医療も選択肢の1つです。 当院では「自己脂肪由来幹細胞治療」を実施しています。患者様の身体への負担を抑えるため、腹部の脂肪から幹細胞を採取しています。 当院では腰痛の場合、培養した幹細胞を脊髄腔内へダイレクトに注射する方法が一般的です。 以下の記事では、腰部脊柱管狭窄症と腰椎椎間板ヘルニアにおける再生医療の症例を紹介しています。あわせてご覧ください。 【関連記事】 術後1年続いた足裏の異常感覚が緩和 腰部脊柱管狭窄症 50代女性 【手術せずに改善!】 腰椎椎間板ヘルニア 60代女性 動いた方がいい腰痛と安静が必要な腰痛を見極めて対応しよう 以前は、「腰痛の場合は安静」と言われることが多かったものですが、近年ではむしろ動いた方がいいとされています。 しかしこれは、「強い腰痛を我慢して動かす」といった意味ではありません。動くと楽になる腰痛や、慢性腰痛の場合は動いた方がいいといった解釈です。 本記事を参考に、腰痛時にやってはいけない行動も理解しつつ、自分の腰痛は動いた方がいいものか安静が必要なものかを見極めて対応しましょう。 しびれや脱力がある、排尿や排便に支障がある、発熱している場合は、早めに医療機関を受診しましょう。 当院リペアセルクリニックでは、公式LINEによる簡易オンライン診断や再生医療の情報提供を行っています。 腰痛でお悩みの方や、医療機関受診の目安について相談したい方は、お気軽にご登録ください。 腰痛時の運動と安静に関するよくある質問 腰痛にすぐ効くストレッチはありますか? 腰痛に対するストレッチの効果は、症状や原因によって異なります。強い炎症が生じている急性腰痛の場合は、ストレッチによって症状が悪化する可能性があるため避けましょう。 一方で、筋肉の緊張や柔軟性低下が関与している腰痛では、軽いストレッチによって痛みが和らぐ場合があります。腰痛時のストレッチは、勢いをつけず「気持ちよく伸びる程度」で行いましょう。 安静時に腰痛が起きる原因は何ですか? 安静時にも腰痛が生じる原因は複数存在します。主に考えられるのは、腰椎圧迫骨折のほか、感染症やがん、尿管結石といった内臓疾患です。(文献4) 椎間板ヘルニアや脊柱管狭窄症では、安静時でも神経症状が出る場合があります。安静時の腰痛が長期間続く場合や、発熱・しびれなどを伴う場合は、自己判断せず医療機関を受診しましょう。 参考文献 (文献1) 腰痛診療ガイドライン2019|公益社団法人日本整形外科学会・一般社団法人日本腰痛学会 (文献2) 職場における腰痛予防対策指針|厚生労働省 (文献3) 標準的な運動プログラム|厚生労働省健康日本21アクション支援システム~健康づくりサポートネット~ (文献4) 腰痛|MSDマニュアル家庭版 (文献5) 腰痛|公益社団法人日本整形外科学会
2026.05.31 -
- 脊椎
- 脊椎、その他疾患
「ずっと腰痛が続いていてつらい」 「腰痛が自転車で治ったと聞いたけれど本当だろうか?」 腰痛が自転車で治ったと聞いて、「自転車に乗ってみたいけれど、悪化が不安」と思われた方もいらっしゃることでしょう。 自転車で腰痛が治ったケースには、いくつかの理由が存在します。そして、すべての腰痛が自転車で治るとは限りません。逆に自転車で悪化する腰痛もあります。 本記事では、腰痛が自転車で治ったとされる理由や、自転車で治りやすい腰痛と悪化しやすい腰痛の違いなどについて解説します。 ご自身の腰痛がどちらに該当するかを知る判断材料になりますので、ぜひ最後までご覧ください。 当院「リペアセルクリニック」では公式LINEで、再生医療の情報提供や簡易オンライン診断を行っています。 腰痛だけど自転車に乗りたいとお考えの方や、再生医療に興味関心のある方は、お気軽にご登録ください。 自転車で腰痛が治ったとされる要因 自転車で腰痛が治ったとされる要因は、主に以下の3点です。 血流が改善しやすい 体幹や下肢筋力を鍛えやすい 腰への衝撃が少ない 血流が改善しやすい 自転車は有酸素運動の一種です。脚の大きな筋肉をリズムよく動かすため、血流が改善しやすい運動ともいえます。 慢性腰痛の場合、筋緊張や運動不足が原因で、痛みが続いたり強くなったりする方もいます。 また、腰痛診療ガイドライン2019では、慢性腰痛では運動療法が有用であると示されています。(文献1) 自転車は体への衝撃が少なく、比較的取り入れやすい運動です。ただし、腰痛発症直後で強い痛みがあるときや、自転車に乗って悪化するときは無理に乗らないでください。 体幹や下肢筋力を鍛えやすい 自転車は、太ももやおしりなど下半身の筋肉を繰り返し使う運動です。姿勢を維持するために、体幹も働きます。 自転車運動により太ももの筋肉が増加したといった調査報告もあります。(文献2) 慢性腰痛では、加齢や運動不足によって腹筋やおしりの筋肉が低下し、腰に負担がかかっているケースも少なくありません。自転車を使い日常的に身体を動かすことで、筋持久力が維持できる点は腰痛患者にとってもメリットです。 ただし、腰痛予防や再発防止のためには、ストレッチや筋力トレーニングとの組み合わせも必要です。 腰への衝撃が少ない 自転車は、ランニングのように地面からの着地衝撃が繰り返される運動ではありません。そのため、比較的腰への負担が少ない運動です。「歩くときは腰痛が辛いが、自転車のときは腰が楽である」といったケースもあります。 米国整形外科学会では、「サイクリングは体重負荷がかかりにくい運動である」として紹介されています。(文献3) しかし、衝撃が少ないからといって、すべての腰痛に適しているわけではありません。長時間の前傾姿勢やサドルおよびハンドル位置の不適合、路面振動などによって腰痛が悪化する場合もあります。 自転車で改善しやすい腰痛 慢性腰痛の中には、運動を取り入れることで症状が和らぐタイプがあります。 例としては、以下のようなものがあげられます。 長時間の同じ姿勢による筋緊張や血流低下が原因のタイプ 猫背および反り腰など悪い姿勢で腰に負担がかかっているタイプ 自転車は低衝撃の有酸素運動で、体を動かしながら負担を調整しやすい点が特徴です。軽い運動で筋肉を動かすことで血流が促され、腰回りの緊張がゆるみやすくなる方もいます。 ただし、症状が悪化しない範囲で無理なく乗り続けることが前提です。 自転車で悪化する場合がある腰痛 椎間板ヘルニアや坐骨神経痛、急性腰痛では、自転車に乗ることで症状が悪化する場合があります。たとえば椎間板ヘルニアの場合、座位や前傾姿勢で神経への圧迫が強まり、下肢のしびれや痛みが増すメカニズムです。 したがって、腰痛が強いときは、自転車に乗らないようにしましょう。 自転車を中止して受診すべき症状 腰痛があっても自転車に乗れる場合はあります。ただし、以下のような症状がある場合は自転車を中止しましょう。(文献1)(文献4) 下肢のしびれや脱力 排尿や排便の障害 安静時にも続く強い腰痛 発熱や体重減少 これらは単なる筋緊張や筋力低下ではなく、神経障害や感染症、腫瘍など重大な疾患が隠れているサインとされています。 とくに、足に力が入りにくい、尿が出にくい、会陰部に違和感があるといった症状は早めの受診が必要です。少し楽になるからと無理に乗り続けず、整形外科で検査や診察を受けましょう。 腰への負担を減らす自転車の乗り方 この章では腰への負担を減らす自転車の乗り方として、3つのポイントを紹介します。 骨盤を立てた自然な姿勢を意識する 長時間連続で乗り続けない 乗車前後にストレッチを行う ただし、強い痛みがある場合や、伸ばして痛みが増える場合は、ストレッチおよび自転車の使用を中止してください。 骨盤を立てた自然な姿勢を意識する 自転車に乗るときは、猫背や過度な前かがみの姿勢を避けて、骨盤を立てた自然な姿勢を意識しましょう。骨盤が後ろに倒れると腰の自然なカーブが崩れやすく、腰や背中の筋肉に大きな負担がかかる場合があります。 サドルやハンドルの位置が身体に合っていないなど、誤った姿勢で乗り続けると、腰痛悪化につながる可能性があります。自然な姿勢を無理なく維持できるように、サドルやハンドルの位置を調整しましょう。 以下の記事では前かがみ姿勢と腰痛の関係について解説しています。あわせてご覧ください。 長時間連続で乗り続けない 自転車は比較的腰への衝撃が少ない運動です。ただし、長時間乗り続けると、腰まわりの筋肉に疲労が蓄積しやすくなります。 そのため自転車を降りた後に、腰痛および重だるさを感じる方もいます。 腰への負担を減らすためにも、信号待ちで上体を軽く起こす、途中で自転車を降りて歩くなどで、姿勢をこまめに変えてみましょう。 長時間の座位と腰痛の関係を以下の記事で解説していますので、あわせてご覧ください。 乗車前後にストレッチを行う 自転車に乗る前や降りた後には、筋肉の緊張をため込まないよう、ストレッチで腰や股関節まわりの筋肉を軽くほぐしておきましょう。 とくにハムストリングスと呼ばれる太ももの筋肉や、お尻まわり、股関節まわりはペダル操作で繰り返し使われます。ここが硬くなったまま自転車に乗ると、腰に負担がかかりやすくなります。 乗る前に軽く伸ばすことで動かしやすい状態にしておきましょう。降りた後のストレッチでは、腰まわりのこわばり軽減が期待できます。 反動をつけない、心地良い範囲のストレッチが腰痛予防につながります。 腰痛時のストレッチを以下の記事で紹介していますので、あわせてご覧ください。 自転車でも改善しない慢性腰痛の治療法 自転車でも改善しない慢性腰痛の治療法は、主に以下の3種類です。 保存療法 手術療法 再生医療 保存療法 自転車の乗り方を見直しても痛みが続く場合は、整形外科を受診しましょう。腰痛の原因を調べて、適切な治療を受けるためです。 腰痛治療では、保存療法が最初の選択肢になります。主な保存療法は、痛みを抑える薬物療法、ストレッチや筋力強化といった運動療法、温熱療法や電気治療などです。 腰痛の原因が筋肉の緊張や姿勢不良、軽度の椎間板変性である場合は、保存療法で症状軽減が期待できるケースもあります。 手術療法 各種保存療法を続けても腰痛が改善しない場合や、しびれや脱力、排尿障害などの症状がある場合は、手術療法も選択肢に入ります。 主な手術方法としては、全内視鏡下脊椎手術や脊椎固定術、リゾトミーなどがあり、原因や症状に応じて選択されます。 慢性腰痛の手術については以下の記事で解説していますので、あわせてご覧ください。 再生医療 手術は避けたい方や、さまざまな事情で手術を受けられない方の場合は、再生医療も選択肢としてあげられます。 再生医療とは、ヒトが本来持っている自己修復力を活用した治療法です。 当院では、患者様自身の脂肪由来の幹細胞を用いる「幹細胞治療」や、自身の血液を活用する「PRP療法」を実施しています。 自転車で改善・悪化する腰痛を理解してサイクリングを楽しもう 腰痛が自転車で治ったとされる原因は、血流改善や、体幹および下肢筋力を鍛える効果があるためです。腰への衝撃が少ないことも、自転車の利点です。 しかし、すべての腰痛が自転車で治るとは限りません。中には、自転車により悪化する腰痛もあります。 腰への負担を減らしながら自転車に乗っても腰痛が改善しない場合、もしくは悪化する場合は、医療機関で適切な治療を受けましょう。 当院リペアセルクリニックでは、公式LINEによる簡易オンライン診断や再生医療の情報提供を行っています。 腰痛と自転車の関係について相談したい方や、医療機関受診についてお悩みの方は、お気軽にご登録ください。 腰痛と自転車に関するよくある質問 椎間板ヘルニアに自転車通勤は良くないのでしょうか? すべての椎間板ヘルニア患者にとって、自転車通勤が良くないわけではありません。 ただし、腰痛やしびれが生じている方や医師から禁止されている方は、自転車により悪化する可能性があります。 自転車通勤が可能な場合は、前傾姿勢にならないようにサドルやハンドルの位置を調節してから乗りましょう。 長時間の自転車通勤は、腰に負担をかけます。自宅から勤務先が遠い方は、事前に医師へ相談しましょう。 クロスバイクには腰痛改善効果がありますか? クロスバイクに特化した、腰痛改善効果はありません。他の自転車と同様、ハンドルやサドルのセッティング、正しい姿勢の維持が必要です。 大切なポイントは、自転車の種類だけではなく、自分の身体に合った姿勢や乗車時間の調整です。どのような自転車であっても、痛みが強くなる場合は無理に乗らないようにしましょう。 参考文献 (文献1) 腰痛診療ガイドライン2019|公益社団法人日本整形外科学会・一般社団法人日本腰痛学会 (文献2) Cycle exercise training and muscle mass: A preliminary investigation of 17 lower limb muscles in older men|Pubmed® (文献3) Expert Insight and Essential Bike Safety Tips Every Cyclist Needs to Know|American Academy of Orthopaedic Surgeons (文献4) 腰痛|公益社団法人日本整形外科学会
2026.05.31 -
- 変形性股関節症
- 脊椎
- 腰椎椎間板ヘルニア
- 股関節
- 腰部脊柱管狭窄症
「腰と股関節、両方とも痛い」 「医療機関で異常なしと診断されたけれど、痛みが続いている」 「大きな病気の前ぶれではないだろうか」 このような不安をお持ちの方もいらっしゃることでしょう。 股関節と腰の痛みは、人体の構造上同時に生じやすい症状です。レントゲンやCT、MRIといった画像検査で異常がないにもかかわらず、痛みが生じるケースもあります。 本記事では、股関節と腰の痛みが同時に発生する理由や原因となる疾患、痛みへの対処法について詳しく解説します。 治療方法についてもお伝えしますので、自分に合った治療法を知りたい方はぜひ最後までご覧ください。 当院リペアセルクリニックでは、公式LINEで再生医療の情報提供や簡易オンライン診断を行っています。 股関節痛および腰痛にお悩みの方や、再生医療に興味関心のある方は、お気軽にご登録ください。 股関節と腰の痛みが同時に生じる理由 股関節痛と腰痛が同時に生じる理由としてあげられるものは、主に以下の4点です。 股関節と腰が連動して負担が広がるため 関連痛によって離れた部位に痛みが出るため 代償動作によって負担が別の部位に移るため 筋力低下や良くない姿勢によって両方に負担がかかるため 股関節と腰が連動して負担が広がるため 股関節と腰、骨盤は、日常生活において連動して動く部位です。どこか1カ所に不調が生じると、その部位をカバーするため他の部位に負担が集中します。 とくに股関節の可動域が低下すると、腰に負担が集中して腰痛が起こりやすくなります。 前かがみや立ち上がりで腰が痛い方は、股関節の動きが悪くなっている可能性もあります。 関連痛によって離れた部位に痛みが出るため 関連痛とは、原因とは別の場所に痛みを感じる現象です。股関節に問題がある場合、脚の付け根だけではなく、お尻や太もも、膝に不調が出ることもあります。(文献1) 「腰が痛い=腰に原因がある」とは限りません。股関節に問題があるときも、腰痛が生じるケースがあります。 痛みだけで原因を見分けることは難しいものです。痛む範囲だけで判断せず、「どんな動作をすると痛みが生じるか」も確認しましょう。 代償動作によって負担が別の部位に移るため 代償動作とは、正常な動作とは異なる運動パターンで目的の動作を行うことです。(文献2) 股関節痛があるときに、無意識に体を傾けて歩くことも代償動作の1つです。この状態が続くと、腰やお尻など、本来問題のない部位にも痛みが広がります。 海外の文献では、股関節の機能低下により、腰椎の動きが増加して腰痛が生じる事例が紹介されています。(文献3) 筋力低下や良くない姿勢によって両方に負担がかかるため 股関節まわりの筋力が低下すると、骨盤が不安定になり腰への負担が増します。 また、お尻の筋肉が弱くなると、立つ動作や歩く動作で骨盤が左右に揺れやすくなり、腰に負担がかかります。猫背や反り腰といった姿勢の崩れは、股関節と腰の両方に影響します。 「長時間座るとつらい」「立ち姿勢が崩れている」と感じる場合は、姿勢や筋力の見直しが必要です。 【パターン別】股関節痛と腰痛の原因 股関節痛および腰痛の場合、股関節や腰そのものに原因があるケースと、検査で異常がないケースがあります。 それぞれ詳しく解説します。 腰由来の症状が疑われるケース 腰由来の代表的な疾患は、椎間板ヘルニアや脊柱管狭窄症です。これらの疾患では、腰痛や下半身のしびれ、脱力がみられ、歩行で腰痛が悪化します。(文献4)(文献5) 「片脚に痛みやしびれがある」「歩くと腰が痛み、休むと楽になる」といった症状は、腰由来の疾患が関係している可能性があります。 股関節由来の症状が疑われるケース 股関節由来の代表的な疾患は、変形性股関節症です。この疾患の特徴は、立ち上がりや歩き始めに生じるそけい部(脚の付け根)の痛みです。(文献6) 進行すると、寝ているときも痛みが生じたり、日常生活上の動作に支障をきたしたりします。 「脚の付け根が痛い」「股関節をひねると痛い」場合は、股関節が関係している可能性があります。 検査で異常がなくても痛みが出るケース 検査で異常が見つからなくても、関節の使い方や筋力のバランスによって腰痛や股関節痛が生じる場合があります。考えられるケースが、仙腸関節障害や大転子部痛症候群などです。 仙腸関節とは背骨と下半身の間にある関節で、上半身と下半身の力を伝える重要な役割を担っています。仙腸関節が障害されると、姿勢を変えたときに鼠径部やお尻に痛みが生じます。(文献7) 股関節痛および腰の痛みへの対処法 この章では、股関節痛や腰痛が強いときの対処法と、痛みが軽減されたときに行えるセルフケアを中心に解説します。 セルフケアで改善しないときに見直すポイントも、あわせて紹介します。 痛みが強いときの対処法 痛みが強いときは完全に寝込むのではなく、痛みを悪化させる動作を避けながら過ごしましょう。前かがみや深くしゃがむ動作、長時間の立ち姿勢は、股関節や腰に負担をかけます。 股関節痛や腰痛が急に現れたときは、保冷剤や冷たいタオルで冷やすと痛みが和らぎます。 市販の痛み止めを使用する際は、副作用や他の薬との飲み合わせを確認するため、薬剤師に相談しましょう。あわせて、薬に添付されている説明書も必ず確認してください。(文献8) 以下の記事では、鎮痛消炎剤について詳しく解説しています。あわせてご覧ください。 痛みが軽減されたときに行えるセルフケア 痛みが落ち着いてきたら、股関節や腰まわりを少しずつ動かしていきましょう。セルフケアとしては、お尻や足の付け根、もも裏のストレッチ、体幹およびお尻の筋力運動があげられます。 最初から多くの種目を行う必要はありません。痛みが出ない範囲で短時間から始めることが大切です。 運動中に鋭い痛みが出る、しびれが強くなるといった場合は、無理に続けず中止してください。 以下の記事では、6種類のストレッチを紹介しています。あわせてご覧ください。 セルフケアで改善しないときに見直すポイント セルフケアを続けても改善しない場合は、ケアの方法やタイミングが症状に合っていない可能性があります。 腰と股関節は連動して動くため、股関節が原因の腰痛が生じる、あるいはその逆のケースも珍しくありません。 腰痛の原因が股関節である場合、腰だけをケアしても改善しないことがあります。 セルフケアのタイミングも、改善を妨げる原因です。腰痛や股関節痛が強いときに、ストレッチや筋力運動などを行うと、かえって悪化します。 セルフケアで改善しない場合は、一度ケアを中止し、医療機関を受診しましょう。 股関節と腰の痛みに対する受診が必要となるケース 股関節と腰痛において、受診が必要となるケースは主に以下の3種類です。 すぐに受診すべき危険サイン 早めの受診が望ましいケース 内臓疾患の可能性があるケース すぐに受診すべき危険サイン 以下の症状がある場合は、早急に医療機関を受診しましょう。 尿が出ない、もしくは失禁する 会陰部がしびれる 歩行困難である 転倒後に強い股関節痛が生じている 発熱を伴う強い痛みがある 背部や腹部が激しく痛む これらの症状は、神経障害や感染症、骨折、大動脈疾患などが原因の可能性があります。放置すると後遺症が残ったり、命に関わったりするケースもあります。 とくに、背部や腹部の痛みがある場合は、迷わず救急外来を受診してください。 早めの受診が望ましいケース 緊急ではないものの、早めの受診が必要な状況を以下に示しました。 痛みが4~6週間以上続く セルフケアを続けても痛みが改善しない 歩けるが痛みが続く 股関節痛が徐々に強くなる このような場合は、整形外科で原因を確認しましょう。早期受診で適切な治療につながります。 内臓疾患の可能性があるケース 腰痛および股関節痛が、内臓疾患由来の場合もあります。想定される症状を以下に示しました。 安静にしていても持続する 発熱や吐き気、血尿を伴う 激しい痛みが突然始まる これらの症状の場合、尿路結石や感染症、大動脈疾患などの可能性があります。筋肉や関節の痛みとは異なり、姿勢で変わりにくい点が特徴です。 異変を感じた場合は早めに内科を受診しましょう。内科で異常がない場合は、整形外科が受診先となります。 以下の記事で、内臓由来の腰痛について解説していますので、あわせてご覧ください。 股関節と腰の痛みの主な治療法 股関節痛と腰痛の治療法としては、主に以下の3点があげられます。 保存療法 手術療法 再生医療 保存療法 保存療法は、股関節痛および腰痛に対する第一の選択肢です。薬物療法やブロック注射、運動療法、体重管理および杖の使用を含めた生活指導などにより、痛みの軽減を目指します。 腰痛では運動や生活改善、股関節痛では負担を減らしながら筋力や可動域を保つことが重要です。 ただし、保存療法を続けても症状が改善しない場合や悪化する場合は、治療方針の見直しが必要です。 手術療法 手術療法は、腰椎や股関節の変形が進んでいる場合、神経の圧迫によって歩行障害やしびれなどがある場合に検討されます。股関節では人工股関節置換術、腰では脊柱管狭窄症に対する除圧術や、必要に応じた固定術などが主な選択肢です。 症状の著しい改善が期待できる一方で、入院やリハビリ、合併症のリスクも伴います。症状の強さだけでなく、画像所見や生活への影響、保存療法の効果なども踏まえた上での選択が必要です。 慢性腰痛の手術については以下の記事でも詳しく解説していますので、あわせてご覧ください。 再生医療 保存療法を続けても十分な改善が得られない場合や、すぐに手術を選びたくない場合は、再生医療も選択肢になり得ます。 再生医療とは、ヒトが持っている「再生する力」を用いた治療法です。 当院では、幹細胞治療(腹部の脂肪から幹細胞を採取)やPRP療法を実施しています。ただし、人工関節置換術後は再生医療を受けられません。 股関節と腰の痛みのメカニズムを把握して適切なケアを行おう 股関節痛と腰の痛みは、同時に現れることも珍しくありません。股関節や骨盤、腰の連動、関連痛、代償動作などが関係しているためです。 そのため、痛みの部位だけで、原因を判断するのは困難です。 軽い痛みであればセルフケアで様子を見ることも可能ですが、痛みが長引く場合や悪化する場合は、早めに医療機関を受診しましょう。原因を把握した上で適切な治療を選ぶことが大切です。 当院リペアセルクリニックでは、公式LINEによる簡易オンライン診断や再生医療の情報提供を行っています。 股関節痛や腰痛でお悩みの方や、治療法について相談したい方は、お気軽にご登録ください。 股関節と腰の痛みに関するよくある質問 股関節が左側だけ急に痛むのはなぜですか? 片側の股関節痛は、日常生活における姿勢や動作の癖、もしくはリウマチや大腿骨頭壊死といった疾患が原因として考えられます。また、内臓疾患が隠れている可能性もあります。 いずれにしても放置せず、整形外科を受診しましょう。整形外科で異常がない場合は、内科を受診してください。 以下の記事では、片側だけに股関節痛が生じる原因について詳しく解説しています。あわせてご覧ください。 股関節や腰に痛みがあるときにストレッチをしても良いですか? 強い痛みやしびれがあるときは、無理なストレッチは禁物です。 痛みがある程度和らいだときは、お尻や足の付け根、もも裏を軽く伸ばす程度のストレッチが役立ちます。 ただし、ストレッチ中に鋭い痛みが出たりしびれが増えたりする場合は、無理に続けず中止しましょう。 参考文献 (文献1) Bilateral Anterior Tibial Pain: Referred Pain From Osteoarthritis of the Hip. A Case Report|ResearchGate (文献2) 運動器疾患における代償動作|関西理学療法学会 (文献3) Hip-Spine Syndrome: A Vexing Clinical Entity|UPMC (文献4) 腰椎椎間板ヘルニア|公益社団法人日本整形外科学会 (文献5) 腰部脊柱管狭窄症|公益社団法人日本整形外科学会 (文献6) 変形性股関節症|公益社団法人日本整形外科学会 (文献7) 仙腸関節障害の今そしてこれから|日本脊髄外科学会 (文献8) 添付文書(おくすりに添付されている説明書)の読み方|日本OTC医薬品協会
2026.05.31 -
- 脊椎
- 腰椎椎間板ヘルニア
- 腰部脊柱管狭窄症
- 脊椎、その他疾患
「太ったためなのか、腰が痛くなってきた」 「肥満状態が続くと、腰痛も悪くなるのではないか」 「痩せるために運動した方が良いと思うが、動くと腰痛が悪化しそうで怖い」 腰痛と肥満、両方で悩まれている方も一定数いらっしゃることでしょう。 腰痛と肥満は密接な関係があり、肥満により悪化する腰痛も存在します。 本記事では、腰痛と肥満の関係、肥満解消法、肥満による腰痛の治療法などを紹介します。 今まさに腰痛と肥満でお悩みの方の助けになりますので、ぜひ最後までご覧ください。 当院「リペアセルクリニック」では公式LINEで、再生医療の情報提供や簡易オンライン診断を行っています。 腰痛および肥満でお悩みの方や、再生医療に興味関心のある方は、お気軽にご登録ください。 腰痛と肥満の関係 腰痛と肥満は密接に関係しています。 肥満により腰痛が発症もしくは悪化する原因としてあげられるものは、主に以下の3点です。 物理的負荷が増大する 姿勢バランスが崩れる 体内環境が悪化する 物理的負荷が増大する 肥満による体重増加は、腰への物理的な負担を増大させます。 山形大学医学部の研究結果では、BMIが4年間で5%増加すると、腰痛の発症リスクが11%高くなることが示されています。(文献1) BMIとは【体重(㎏)】÷【身長(m)×身長(m)】で計算される体格指数です。 日本肥満学会の基準では25以上を肥満と定義しています。(文献2) 姿勢バランスが崩れる 肥満による内臓脂肪の蓄積は重心を前方へと移動させ、バランスを保つために姿勢が変化します。いわゆる「反り腰」です。 反り腰は姿勢バランスが崩れた状態であり、腰椎や椎間板への圧迫を強め、慢性的な腰痛を引き起こす要因となります。 以下の記事で、自分が反り腰かどうかを確認する方法を紹介していますので、あわせてご覧ください。 体内環境が悪化する 肥満状態では、脂肪細胞が肥大化します。肥大した脂肪細胞からは、TNF-αやレジスチンなどの物質が分泌されます。これらは、炎症促進性サイトカインと呼ばれるものです。(文献3) これらの物質により生じた炎症が、腰椎周辺の神経や組織の感受性を高めます。その結果、通常よりも痛みを感じやすくなるのです。 肥満により悪化しやすい腰痛 肥満の影響で悪化しやすい腰痛は、主に以下の3種類です。 腰椎椎間板ヘルニア 腰部脊柱管狭窄症 変形性腰椎症 腰椎椎間板ヘルニア 椎間板ヘルニアとは、椎骨(背骨)と椎骨の間に存在している椎間板の内容物が外に飛び出してしまう疾患です。外に飛び出したゼリー状の内容物が神経を圧迫したり刺激したりするために痛みが生じます。 椎間板ヘルニアの80%は腰に発生します。いわゆる、腰椎椎間板ヘルニアです。(文献4) 腰椎椎間板ヘルニアの主な症状を以下に示しました。 腰痛 臀部痛 下肢のしびれや脱力 腰椎椎間板ヘルニアの原因は、肥満のほか、悪い姿勢での作業や重いものを持ち上げる動作などです。 腰部脊柱管狭窄症 腰部脊柱管狭窄症とは、腰の神経の通り道である脊柱管が狭くなり、腰から脚に伸びている神経が圧迫される疾患です。主な症状を以下に示しました。 腰痛 下肢のしびれや筋力低下 間欠性跛行(かんけつせいはこう) 間欠性跛行とは、腰痛のために長時間歩けず「歩いては休む」を繰り返すものです。 腰痛は歩いているときに限らず、立っているだけでも生じます。逆に、背中を曲げたり座ったりすると腰痛が軽減します。 馬尾神経が圧迫されるタイプでは、排尿障害や便通異常といった膀胱直腸障害が現れる場合があり、症状によっては早期の治療判断が必要になります。 変形性腰椎症 変形性腰椎症は、肥満による整形外科疾患の1つです。過度な体重を長期間にわたり支え続けることで、腰痛や腰の動かしにくさなどが生じます。 BMIが1増えるごとに、変形性腰椎症発症のリスクが1.1倍程度増えるとの研究データもあります。(文献5) 肥満に関係する原因もしくは関連する健康障害の1つが変形性脊椎症であり、変形性腰椎症は変形性脊椎症の一部です。 以下の記事では、変形性腰椎症の方がやってはいけないことについて詳しく解説していますので、あわせてご覧ください。 腰痛の方に適した肥満解消法 腰痛の方に適した肥満解消法として、この章では3種類紹介します。 食事管理 寝たままできるストレッチ 水中運動 食事管理 肥満解消のためには、体格に適したエネルギー摂取量が求められます。しかし、急激な減量はタンパク質やビタミン、ミネラルなど身体に必要な栄養素まで不足するリスクがあります。 主食と主菜、副菜をバランス良く食べましょう。肥満に伴う慢性的炎症を抑制するためにも、野菜や果物に含まれる抗酸化物質を豊富に含む食材を取り入れることが必要です。主な食材は、にんじんやトマト、パプリカ、ブロッコリーなどです。 間食は、曜日や時間を決めて食べましょう。 寝たままできるストレッチ 肥満の方の場合、立った姿勢および座った姿勢でのストレッチは腰に負担をかけてしまい、かえって逆効果です。 そこでおすすめなのが、寝たままできるストレッチです。腰への負担を最小限に抑えながら筋肉を活性化させるため、腰椎の安定性が高まります。 寝たままできるストレッチの代表例は、両膝抱えストレッチやドローインなどです。 以下の記事でも、寝たままできるストレッチを紹介していますので、あわせてご覧ください。 【関連記事】 腰痛ストレッチで即効ケア|座ったまま・立ったまま・寝ながらでできる方法を紹介 【医師監修】ぎっくり腰向けのストレッチ6選!適切な開始時期と具体的な方法も解説 水中運動 水中運動は、水温や浮力、水圧、抵抗などの水の特性を利用した運動です。水中ウォーキングやアクアビクスなどが挙げられます。具体的な効果を以下に示しました。 筋肉の緊張が緩和される 体力や筋力の向上が期待できる 全身をバランスよく鍛えられる 初めて水中運動を行う場合は、医師による健康チェックを受けることをおすすめします。事故防止のため、専門家の指導を受けつつ実施しましょう。 体調が悪いときは運動を中止してください。 肥満による腰痛の治療法 肥満による腰痛の治療法としては、主に以下の4つがあげられます。 痛みを和らげる治療 肥満に対する治療 手術療法 再生医療 痛みを和らげる治療 痛みを和らげる主な治療法は、消炎鎮痛剤およびブロック注射です。 消炎鎮痛剤 急性腰痛や、慢性腰痛の悪化による強い痛みがある場合は、湿布や内服薬などの消炎鎮痛剤で痛みを和らげる選択肢があります。 消炎鎮痛剤の主な役割は、体内で炎症を引き起こす物質の生成を抑えることです。 主な消炎鎮痛剤としてはNSAIDs(非ステロイド性抗炎症薬)やアセトアミノフェンなどがあげられます。 消炎鎮痛剤については、以下の記事でも詳しく解説していますので、あわせてご覧ください。 ブロック注射 ブロック注射は、神経やその周りに局所麻酔薬やステロイドなどを注射して、痛みを一時的に遮断する方法です。ただし、すべての慢性腰痛に効果があるとは限りません。 一定回数施行しても腰痛の改善が見られない場合は、別の治療法への切り替えが検討されます。 肥満に対する治療 肥満に対する主な治療は、栄養指導と運動指導です。 栄養指導 医療機関での栄養指導は、腰痛の程度や肥満の状況(身長・体重・BMI)、基礎代謝量などに基づいたものです。 医師や管理栄養士により設定された1日のエネルギー摂取量や目標体重に基づき、個別の食事計画が作成されます。 自己流のダイエットで陥りがちな栄養の偏りやリバウンドを防ぐため、管理栄養士が生活環境に合わせ栄養指導を実施します。 運動指導 運動指導では、医師や理学療法士が腰痛および肥満の状況を評価した上で、腰に負担をかけない運動プログラムを設定します。 肥満がある方の場合、いきなり激しい運動をすると腰痛を悪化させるリスクがあります。そのため、インナーマッスルの強化や姿勢矯正を中心とした、その方に合った効果的な運動を指導します。 手術療法 痛みを和らげる治療や肥満に対する治療でも腰痛が改善されない、歩行障害や排尿障害などがあるときは、手術療法が選択肢に加わります。 主な手術方法は、全内視鏡下脊椎手術や脊椎固定術、リゾトミーなどです。 以下の記事で腰痛の手術について詳しく解説していますので、あわせてご覧ください。 再生医療 手術を避けたい場合や、さまざまな事情で手術が困難な場合は、再生医療も選択肢としてあげられます。 再生医療とは、ヒトが持っている「再生する力」を用いた治療です。体内でさまざまな役割を果たせる「幹細胞」の修復力を活かしています。 当院では、患者様の腹部の脂肪から採取した幹細胞による「自己脂肪由来幹細胞治療」を実施しています。当院の腰痛治療では、培養した幹細胞を脊髄腔内へダイレクトに注射する方法が一般的です。 腰痛と肥満の関係を理解した上で適切な治療を受けよう 腰痛と肥満は深い関係にあり、肥満を放置すると腰痛悪化のリスクも高まります。 肥満解消と腰痛治療で共通しているのは、食事管理および運動です。自分自身で食事管理や運動を続けても、腰痛および肥満が改善されない場合は、医療機関での指導が必要になってきます。 腰痛治療としては、消炎鎮痛剤やブロック注射を用いた痛みの緩和や手術療法、再生医療などがあります。肥満を含めた身体状況を加味して、自分に合った腰痛治療を受けましょう。 当院リペアセルクリニックでは、公式LINEによる簡易オンライン診断や再生医療の情報提供を行っています。 腰痛や肥満について相談したい方や、医療機関受診についてお悩みの方は、お気軽にご登録ください。 腰痛と肥満に関するよくある質問 痩せたら腰痛は治りますか 痩せることで腰痛が治るケースも報告されています。主な理由としては、以下の3点があげられます。 体重減少により腰への負担が軽減される 反り腰が改善される 肥大した脂肪細胞から分泌される炎症促進物質が減少する しかし、ヘルニアや脊柱管狭窄症などの疾患が原因の腰痛では、痩せるだけで治ることは難しい状況です。 肥満が解消されても腰痛が続く場合は整形外科を受診し、原因を明らかにした上で、適切な治療を受けましょう。 腰痛解消ストレッチで簡単なものはありますか 本記事で紹介した両膝抱えストレッチやドローインは、比較的簡単で腰に負担がかからないものです。 それ以外には、太ももの筋肉を伸ばすストレッチがあります。やり方を以下に示しました。 仰向けに寝た状態で、片側の股関節と膝を90度に曲げる 両手で膝裏を支えたまま、膝の曲げ伸ばしを数回繰り返す 痛みのない範囲で、足先を天井に向けるように膝をゆっくり伸ばす 参考文献 (文献1) BMIが4年間で5%増加すると、6年後の腰痛リスクが約10%高くなり、その影響は、握力が弱い人に著明|山形大学医学部 (文献2) あなたの肥満、治療が必要な「肥満症」かも!?|一般社団法人日本肥満学会 (文献3) 肥満と炎症|オレオサイエンス (文献4) 椎間板ヘルニア|MSDマニュアル家庭版 (文献5) 肥満症に伴う各々の健康障害の発症・進展とBMIの関係と減量による改善効果|一般社団法人日本肥満学会
2026.05.31