『あの頃の自分』を取り戻したいと
願うあなたへ。
脳卒中後遺症に立ち向かう、
再生医療という新たな治療の選択肢。

まずは当院の特長をご紹介
-
- 冷凍しないフレッシュ細胞
-
新鮮な、生きた細胞を
そのまま投与するので生存率が高い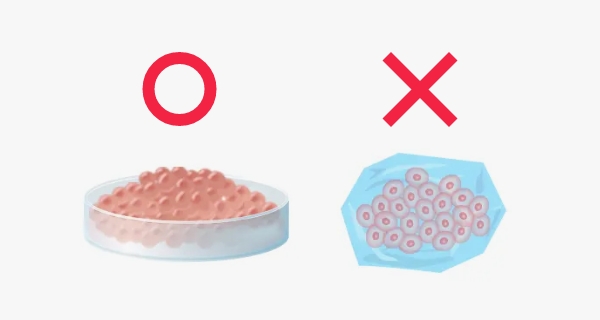
-
- 1回あたり2億個投与
-
1億個×2回より高い効果が期待
-
- 脂肪由来の幹細胞
-
神経・血管など幅広い修復
※以下、詳細説明箇所にて論文データあり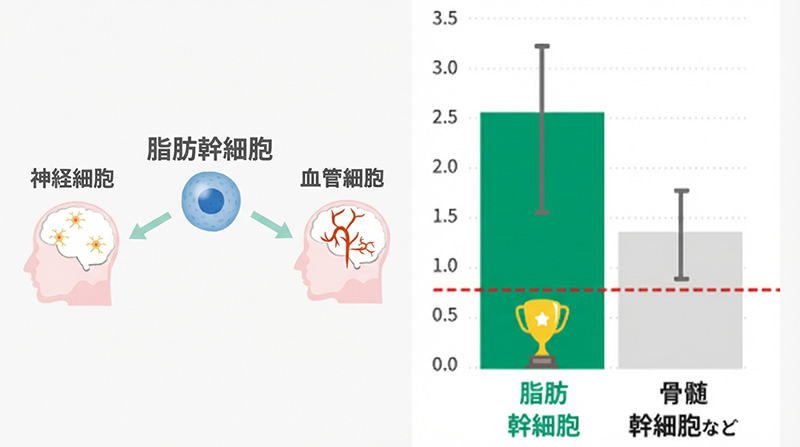
-
- 自己血で培養
-
牛血清不使用で
アレルギーのリスクが心配なし
-
- 化学薬品を使わない培養
-
独自のシートでダメージを抑制し
生き生きした細胞をつくる

- 専任の医療
カウンセラーが対応 - メール・電話
どちらでもOK - 症状に合わせた
治療プランをご提案
- 電話で相談する
- 0120-706-313
リペアセルクリニックは、累計14,000例以上(2019年6月〜2026年1月末時点)の治療実績をもち、脳卒中(脳梗塞・脳出血)の後遺症に対し、自己脂肪由来幹細胞治療を提供している厚生労働省届出済の再生医療専門クリニックです。
冷凍せずにご自身の血液のみでその都度培養し、化学薬品・添加物を使用しないことで、幹細胞の高い生存率と安全性を実現しています。1回の点滴で2億個の幹細胞をまとめて投与することが特長で、脳卒中患者様の94%が「変化があった」と実感されています(2023年4月〜2024年4月、東京院集計)。手足のしびれや麻痺、言語機能の低下、嚥下機能の低下、視覚や認知機能の変化などの後遺症を対象としています。東京・大阪・札幌の3院で完全予約制の診療を行っています。
このような後遺症が
治療対象です
突然の脳卒中から懸命に回復を目指す中で、以前とは違う身体や生活に、
戸惑いやもどかしさを感じていらっしゃるかもしれません。
日常生活でふとした瞬間に感じる不自由さや、『もっと良くなりたい』という切実な思い。
例えば、以下のような症状にお悩みではないでしょうか。
-
- しびれや麻痺
-

- 手足のしびれや麻痺による日常動作の困難
- 感覚鈍麻による細かい作業の障害
- 筋力低下による歩行や立ち上がりの不安定さ
- 関節や筋肉の痛みによる睡眠や活動の妨げ
-
- 日常生活の制限
-

- 言語機能の低下によるコミュニケーション障害
- 嚥下機能の低下による食事摂取の問題
- 視覚や認知機能の変化による生活の質の低下
- 排泄コントロールの障害による社会活動の制限
-
- 再発への不安
-

- 再発の恐怖で眠れない
- 再発すると悪化すると聞き不安が募る
- 4人に1人が重症化という現実
- 家族への負担増加に関する心理的苦痛
このような症状で悩んでる方は、しっかりとした治療と早めの対応が大事だよ。寝たきりになったり再発したりするリスクも重要なポイントだから、次で説明するね。
- 脳卒中は
「寝たきりの原因」
第1位 - 脳の障害を受けて後遺症が残り、上肢や下肢の運動麻痺が出たり、考える力や自発力が低下して、独りでの日常生活が困難となることで、寝たきりの最大の原因となっています。

脳卒中は、寝たきりの原因の第1位で、さらに発症後の再発率が高いことが問題なんだよ。
脳卒中は、寝たきりの原因の第1位で、さらに発症後の再発率が高いことが問題なんだよ。
脳卒中の高い再発率に注意
脳卒中は再発のリスクが高く、最初は軽度の症状でも安心はできません。
脳卒中の治療後やリハビリ期間中に脳血管が閉塞したり破裂して、再発する可能性があるからです。
生活習慣病により脳血管の問題が起きやすい体質になっている可能性もありますので、これにも警戒が必要です。
さらに症状を悪化させないためには、脳卒中の再発を抑制することが極めて重要です。
- 脳卒中の種類別・期間別再発率
- 発症後の経過年数によって再発リスクは大きく上昇します

5年以上経過すると半分以上の人が再発するんだね
そうなんだよ。当院の再生医療では、麻痺の回復はもちろん、再発率を下げることにも力をいれているんだよ。
再生医療による
新たな治療法が、
これらの悩みを解決する
可能性をもっています。
再生医療(幹細胞治療)で
改善が期待できること
-

- 日常生活でできることが増える
- 「一人で近所まで散歩できた」「家族との会話がスムーズになった」など、治療を通じてできることが増えれば、行動範囲が広がり、日々の生活に彩りが生まれることも期待されます。
-

- 目に見えるリハビリ成果が、
さらなる意欲を生む - 再生医療と並行してリハビリを行うことで、幹細胞が損傷した脳神経を再生および修復させて、より身体機能の回復の効果を高めることができます。もちろん、発症後数年経った方でも回復の期待はできます。
- 目に見えるリハビリ成果が、
-

- 最初の不安から解放され、
安心して毎日を過ごせるように - 脳卒中の怖いところは再発率が高いということです。再生医療は傷ついた脳細胞を再生させるだけでなく、今後、脳出血や脳梗塞になるかもしれない傷ついた血管を、予防的に修復させて再発をおさえてくれます。
- 最初の不安から解放され、
再生医療による機能回復とリハビリを併用することで相乗効果があるんだ。それは当院の豊富な治療実績で裏付けられているんだよ。
14,000件以上の
治療実績
再生医療専門の医師たちが携わり、これまでに14,000件を超える豊富な治療実績を重ねてきました。
その中の脳卒中患者様の94%が「変化があった」と実感されています。
当クリニックで
治療を受けた
94%以上の方が
「変化があった」と
回答しています
集計期間(東京院):2023年4月〜2024年4月

集計期間(東京院):2023年4月〜2024年4月
2億個の幹細胞を
1回でまとめて点滴投与!
注目の症例報告
2億個の幹細胞を1回でまとめて点滴投与することにより、多くの患者様に驚くべき効果がありました。
この症例は、50代女性が10年間の脳出血後遺症に対して幹細胞治療を受け、劇的な改善を遂げた事例です。
治療前の状況
患者様は10年前の脳出血により、右半身麻痺で右腕がほとんど動かせず、筋肉の拘縮も進行していました。歩行には常に杖と下肢装具が必要で、右足首の変形により数年前には骨切り手術も受けられていました。また、言葉が出にくい失語症状や食事時のむせなどの嚥下機能低下もあり、日常生活に大きな支障をきたしていました。10年間週4回のリハビリを続けても大幅な改善は得られず、脳出血の再発率が10年以内に55%という統計への不安も抱えながら過ごされていました。
治療後の驚くべき変化
リペアセルクリニックでの幹細胞治療(2億個の細胞を3回点滴投与)により、患者様の状態は劇的に改善しました。初回投与直後から右手足の筋力向上と拘縮の改善が見られ、関節可動域が大幅に拡大しました。3回目投与から3ヶ月後には、言葉の流暢さが格段に向上し、周囲から「早口になった」と言われるほどになりました。
身体機能では、スクワット10回ができるようになり、家の中では装具や杖なしで壁を伝いながら移動が可能となりました。肩の可動域も改善し、「腕を大きく回せるようになった」と語られています。
この症例は、10年経過した脳出血後遺症でも適切な幹細胞治療により機能回復が可能であることを示しており、同様の症状で苦しむ患者様にとって治療選択肢の一つとして参考になる事例です。
| 性別 | 女性 |
|---|---|
| 年齢 | 50代 |
| 疾患名 | 脳出血後遺症(左視床出血) |
| 症状 |
|
| 治療内容 | 自己脂肪由来幹細胞点滴投与(2億個の細胞を使用) |
| 治療回数 | 3回 |
| 治療費 | 242万円(税込)/ 1回あたり |
| 主なリスク・副作用 |
|

脳卒中の症例紹介
掲載している症例紹介は、14,000件の治療実績のうち患者様の同意を得た一部の事例のみです。
プライバシー保護のため、詳細な情報は一部修正している場合があります。
-
- 脳卒中の症例
- 脳神経・脊髄の症例
- 幹細胞治療の症例
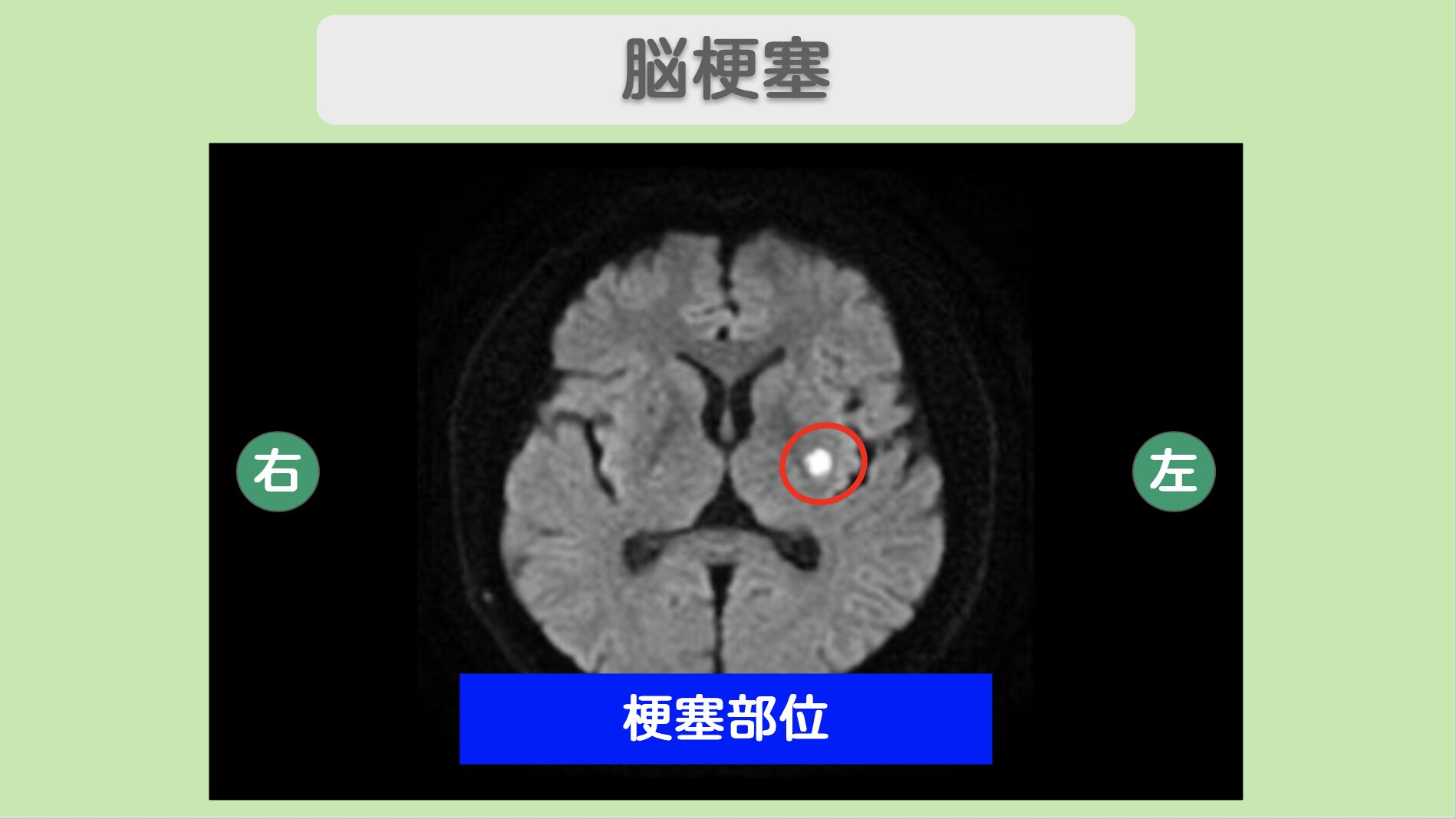
スポーツインストラクター復帰を目指す50代男性の脳梗塞後遺症再生治療 「思うように体が動かず、仕事に支障が出ている」——脳幹梗塞の後遺症に悩まされていた50代男性の患者様。"リペア幹細胞"による治療を経て、右手のしびれがほぼ消失し、歩行の安定性とバランスが大きく改善しました。スポーツインストラクターとしての本格的な復帰への希望が見えてきた症例です。 治療前の状態 右手にしびれが出現し、物を落とすようになったことをきっかけに発症 総合病院で脳幹梗塞と診断され、点滴治療を受けるも症状は進行 呂律困難・右上肢がほとんど動かない状態まで悪化し、3週間の入院を経験 スポーツインストラクターの仕事に復帰するも、思うように体が動かず支障が出ていた 右手にしびれを感じて物を落とすようになったことから総合病院を受診し、脳幹梗塞と診断された患者様。点滴治療を受けたものの、症状はその後も進行し、呂律困難や右上肢がほとんど動かない状態となってしまいました。3週間の入院を経て自宅退院は可能となりましたが、職業であるスポーツインストラクターへ復帰した際、思うように体が動かず仕事に支障が出ていました。 従来の点滴治療だけでは十分な回復が得られず、再生医療の力で自分の体を思い通りに動かせるようになりたいという強い希望から、当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて脳梗塞を認めます。 <治療内容>"リペア幹細胞"2億個を計3回点滴投与 2億個の"リペア幹細胞"を計3回にわたり点滴投与しました。脳組織へ幹細胞を届けるホーミング効果を期待した静脈点滴による治療で、入院の必要はありませんでした。 治療後の変化 3回目の投与後に、階段を下りる際に手すりを持たなくても良くなるほど歩行が安定 右手のしびれがほぼ消失するまでに回復 バランスが取りやすくなり、片脚立位や蹲踞の安定性が向上、歩行速度も向上 かかりつけ医院でのMRI検査でも脳梗塞の進行は認められず、再発予防への安心感も得られた 計3回の"リペア幹細胞"投与を終えた時点で、患者様からは「階段の下りで手すりを持たなくても良くなった。歩行が安定した」と確かな回復のお声をいただきました。右手のしびれはほぼ消失し、バランスが取りやすくなったことで歩行の動揺性が軽減し、歩行速度も向上しています。片脚立位や蹲踞といった動作の安定性向上は、投与前と比較して動画でもはっきりと変化が確認できるほどでした。 「思うように体が動かず、仕事に支障が出ている」という不安を抱えて来院された患者様が、スポーツインストラクターとしての本格的な復帰へ前進されています。かかりつけの医院でのMRI検査でも脳梗塞の進行は認められず、全身の血管の修復による再発予防効果も期待される結果となりました。 こちらは診察時の様子です。治療前の状態や経過について、担当医が詳しくご説明しています。再生医療による回復の過程をぜひご覧ください。 https://www.youtube.com/watch?v=fXCGinfrw-4 治療後の変化について、患者様ご本人にお話しいただきました。右手のしびれがほぼ消失し、歩行やバランスが改善された実際の体験をご覧いただけます。 https://www.youtube.com/watch?v=xWRJi0j-tro
2026.05.26 -
- 脳卒中の症例
- 脳神経・脊髄の症例
- 幹細胞治療の症例
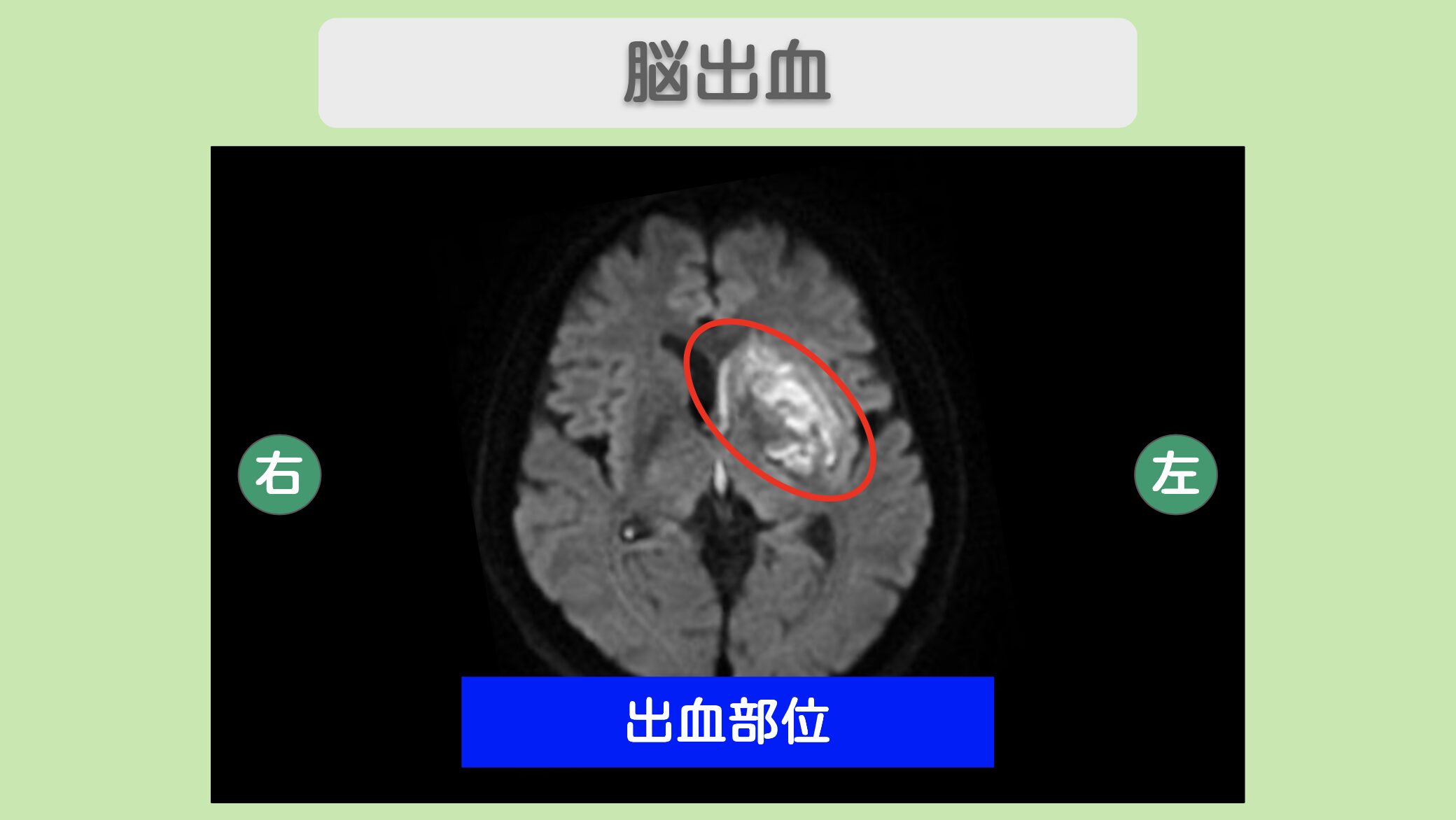
客観的な改善を積み重ねる50代男性の脳出血後遺症再生治療 「右手が思うように動かない。この先、改善するのだろうか」——脳出血後遺症による右上肢の麻痺に悩まされてきた50代の男性患者様です。ボタンやチャックの操作が困難で、片足立ちや走行にも不安を抱えておられました。"リペア幹細胞"2億個を計7回にわたり点滴投与したところ、右片脚立ちが壁に寄りかかる状態から5秒間保てるようになり、筋電図でも筋活動の向上が確認されました。周囲の方からは表情や発語の改善も指摘されています。さらなる改善にも期待が持てる状況です。 治療前の状態 脳出血後遺症により右上肢に麻痺が残存 ボタンやチャックの操作が困難で、日常生活に支障をきたしていた 片足立ちや走行に不安があり、右片脚立ちは壁に寄りかかる状態 肘の内側に違和感があり、右手指の細かな動きが制限されていた 患者様は脳出血を発症し、後遺症として右上肢を中心とした麻痺が残りました。筋力検査では右手指の筋力が著しく低下しており、ボタンやチャックの操作など日常的な動作に大きな支障をきたしていました。片足立ちや走行にも不安があり、右片脚立ちは壁に寄りかからなければ保てない状態でした。 懸命にリハビリを続けてこられましたが、回復の停滞を感じておられた患者様は、さらなる改善の可能性を求めて再生医療に希望を見出し、当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて脳出血を認めます。 <治療内容>点滴にて2億個の"リペア幹細胞"を計7回投与 点滴にて1回あたり2億個の"リペア幹細胞"を計7回にわたり投与しました。手術や入院の必要はなく、脳の神経細胞の修復・再生を目指して継続的に治療を行いました。 治療後の変化 4回目投与時、右片脚立ちが5秒間可能に(治療前は壁に寄りかかる状態) 5回目投与時、友人から「表情が良くなった、話し方がスムーズになった」と言われた 筋電図検査にて筋活動が通常10%程度から50〜60%に向上する場面も確認 手指の反応や筋肉の動きに改善が見られ、今後も経過を観察していく 治療開始から4回目の投与時には、壁に寄りかかるしかなかった右片脚立ちが5秒間保てるようになりました。5回目投与時には、ご友人から「表情が良くなった」「話し方がスムーズになった」と言われるなど、周囲の方が気づく変化も現れました。6回目投与時の筋電図検査では、通常10%程度の感知だった筋活動が50〜60%に向上する場面も確認されています。 患者様ご自身としては劇的な変化を感じにくいとおっしゃっていますが、右片脚立ち5秒の達成、筋電図での筋活動向上、動画上での指の反応や筋肉の動きの改善など、客観的な指標では着実に改善が積み重なっています。ボタン操作が困難で片足立ちにも不安を抱えていた治療前と比べ、確かな前進が見られます。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.05.08 -
- 脳卒中の症例
- 脳神経・脊髄の症例
- 幹細胞治療の症例
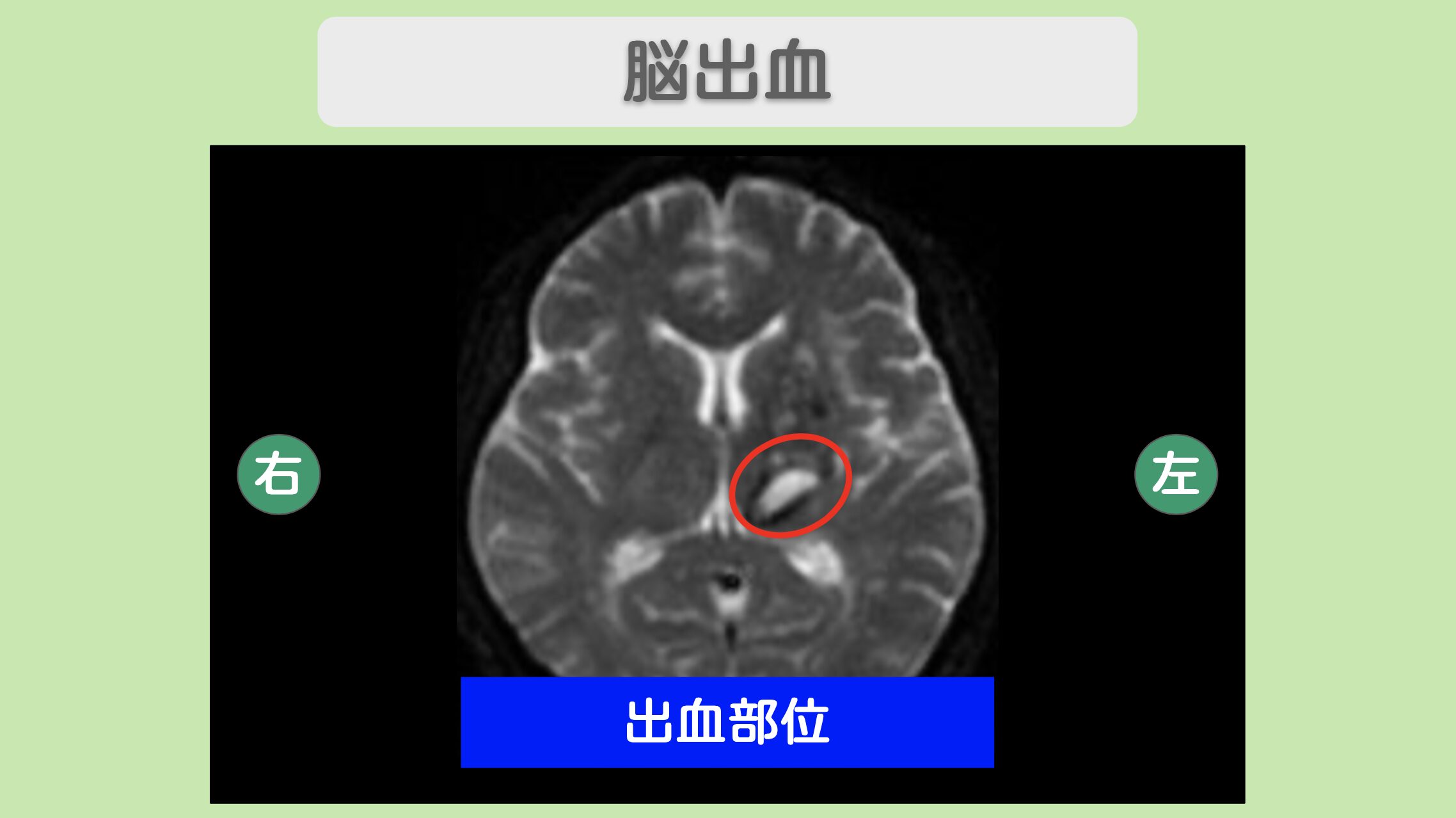
右手の動きと発話の改善へ前進した50代女性の脳出血後遺症の再生治療 「右手を動かせるようにしたい、もっとしゃべりやすくなりたい」——こちらの患者様は、3年前に脳出血を発症し、右半身麻痺と呂律困難という深刻な後遺症を抱えていました。食事はフォークを使い、日常のあらゆる場面で不自由を感じる日々。さらに脳出血の再発への恐怖も重なり、不安の中で過ごされていました。そんな中、再生医療による改善の可能性を知り、当院を受診。"リペア幹細胞"を1億個ずつ計3回にわたり点滴投与した結果、右手でピンセット箸が使えるようになり、ナ行・ラ行の発音も話しやすくなるなど、着実な改善を実感されています。 治療前の状態 発症時期 3年前に脳出血を発症し、その後遺症に苦しんでいた 主な症状 右半身麻痺と呂律困難 日常生活への影響 食事はフォークを使用、右手がほとんど動かせない状態 患者様の不安 後遺症の改善だけでなく、脳出血の再発(1年以内に25%、5年以内に50%)への強い恐怖を抱えていた こちらの患者様は3年前に脳出血を罹患され、右半身の麻痺と呂律が回りにくいという後遺症に悩まされていました。右手を動かせるようにしたい、しゃべりやすくなりたいという強い希望に加え、脳出血の再発を予防したいという切実な思いを抱えて当院を受診されました。 脳出血は再発率が非常に高く、患者様にとっては後遺症の辛さと再発への不安という二重の苦しみでした。リハビリテーションだけでは限界を感じ、近年研究が進む"リペア幹細胞"を用いた再生医療に希望を見出し、治療を決意されました。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 <治療内容>1億個の"リペア幹細胞"を計3回点滴投与 "リペア幹細胞"1億個を計3回にわたり静脈から点滴投与しました。当院では投与のたびに幹細胞を培養し、冷凍保存せずに生き生きとした質の高い細胞を使用するため、2回目・3回目の投与でもホーミング効果が十分に期待できます。 治療後の変化 初回投与後 腕を上げる時の肩肘の代償動作が減少、下肢の筋緊張が緩和、ナ行とラ行が話しやすくなった 3回目投与前 立ち膝の状態から麻痺足を介助しなくても立ち上がれるように 食事動作の改善 健側で麻痺側を介助して口に運べるようになり、フォークからピンセット箸での食事が可能に 発話の改善 呂律困難が改善し、以前より滑らかに会話できるように 初回投与後から早くも変化が現れ、腕を上げる際の代償動作の減少や下肢の筋緊張の緩和を実感されました。さらに治療を重ねるにつれて改善は着実に進み、3回目投与前の時点では立ち膝の状態から麻痺足を介助しなくても立ち上がれるまでに回復。食事面でも、以前はフォークを使っていたのがピンセット箸で食事ができるようになるという大きな進歩がみられました。 治療前は右手がほとんど動かず、会話も思うようにできないもどかしさを抱えていた患者様。"リペア幹細胞"による治療を経て、右手の細かな動きと発話の両面で改善が進み、日常生活の質が着実に向上しています。脳出血の再発予防効果も期待しながら、前向きにリハビリに取り組まれています。 こちらは診察時の様子です。治療前の状態や経過について、担当医が詳しくご説明しています。再生医療による回復の過程をぜひご覧ください。 https://www.youtube.com/watch?v=VoFvJa_yBGI&list=PLQULGKT43nrFp1cqjOqxoCT6ZxQgvBRCK&index=6 治療後の変化について、患者様ご本人にお話しいただきました。右手の動きやすさや発話の改善など、実際の体験をご覧いただけます。 https://www.youtube.com/watch?v=AoMLP77h-c4&list=PLQULGKT43nrFp1cqjOqxoCT6ZxQgvBRCK&index=5
2026.05.04 -
- 脳卒中の症例
- 脳神経・脊髄の症例
- 幹細胞治療の症例
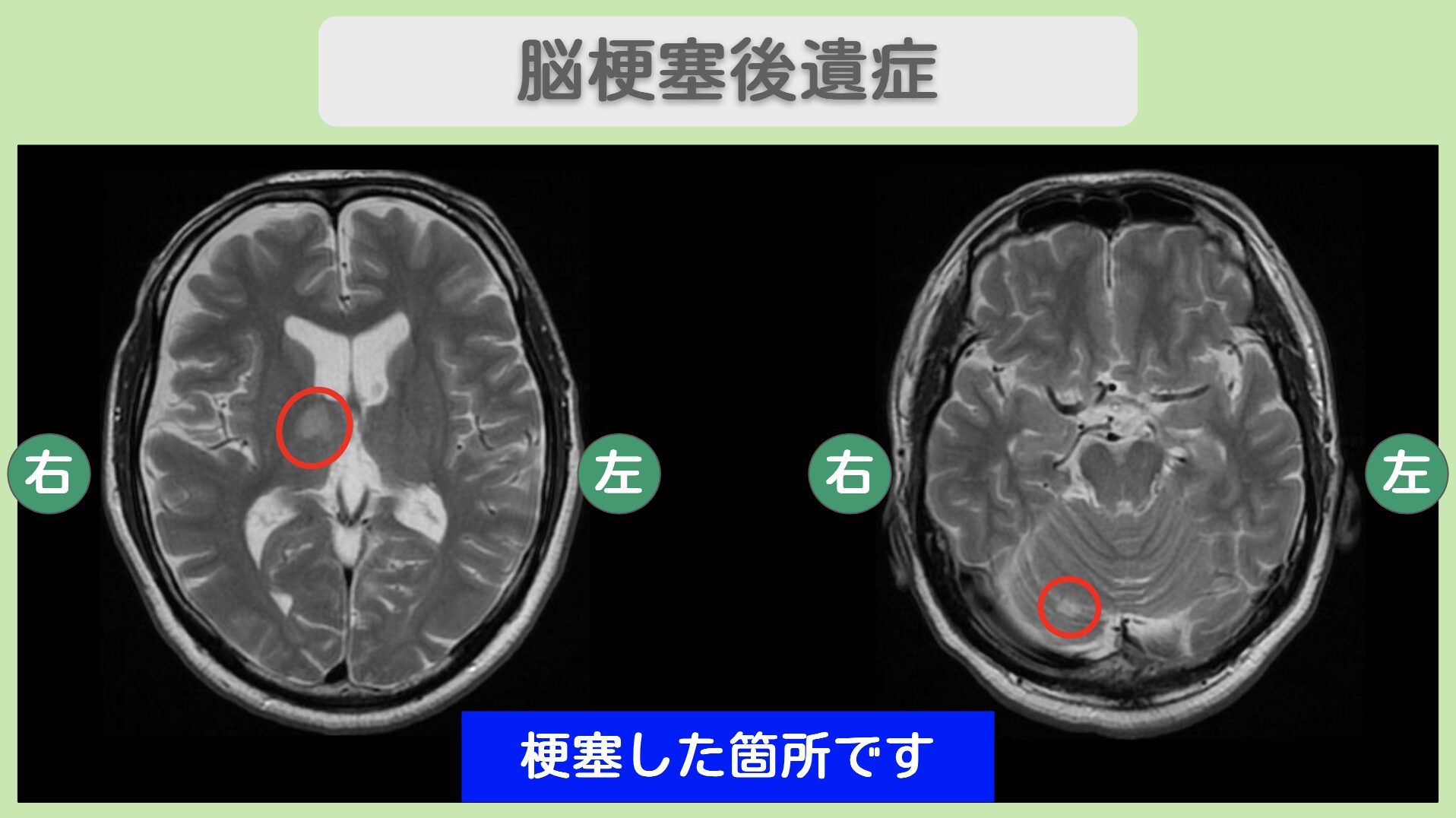
脳梗塞の後遺症が改善し日常を取り戻した60代男性の再生治療 「このまま後遺症が残ってしまうのでは…」。2か月前に脳梗塞を発症し、目の奥の痛みや物忘れ、疲れやすさに悩んでいた患者様。医療機関では「経過を見るしかない」と言われ、回復への不安を抱える日々を過ごされていました。"リペア幹細胞"の点滴投与による治療を受けたところ、目の奥の痛みが消失し、物忘れも改善、バランス機能も向上されました。発症から早期に再生医療を開始したことで、より良い回復が得られた症例です。 治療前の状態 2か月前に脳梗塞を発症し、10日間の入院治療を実施 退院後も目の奥の痛み、疲れやすさ、物忘れが残存 医療機関では「経過を見るしかない」と言われていた 回復が止まり後遺症として固定してしまうのではないかという不安を抱えていた 患者様は脳梗塞発症後、10日間の入院治療を経て退院されました。しかし退院後も目の奥の痛みや疲れやすさ、物忘れといった症状が続いており、医療機関からは「経過を見るしかない」と伝えられていました。 一般的に、脳梗塞後の神経症状の回復には限りがあり、時間の経過とともに改善が鈍くなるとされています。このまま後遺症として残ってしまうのではないかという不安から、患者様は再生医療による治療を決意されました。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて視床・小脳梗塞を認めます。 <治療内容>2億個の"リペア幹細胞"を計3回投与(点滴投与) 2億個の"リペア幹細胞"を計3回にわたり点滴投与しました。高い生存率を誇る"リペア幹細胞"を血管内に直接届けることで、損傷した脳の神経細胞の再生・修復を促します。 治療後の変化 3回目投与後に目の奥の痛みが消失 物忘れが気にならなくなった 片脚立位が安定し、バランス機能が向上 3回の投与を終えた後、目の奥の痛みが消失し、患者様には大変喜んでいただけました。さらに、以前から気になっていた物忘れも改善し、日常生活で気にならないレベルまで回復されました。バランス機能も向上し、片脚立位が安定するなど、身体機能全般にわたる改善が見られました。 脳梗塞の発症からわずか2か月という早い段階で再生医療を開始できたことが、良好な回復につながったと考えられます。脳卒中後の幹細胞治療は、早期に開始するほど神経症状の回復が良いことがわかってきています。"リペア幹細胞"は投与後も継続して効果を発揮するため、さらなる改善も期待できます。 治療後の変化について、患者様ご本人にお話しいただきました。脳梗塞の後遺症がどのように改善されたか、実際の体験をご覧いただけます。 https://www.youtube.com/watch?v=GRF8jwwwedc
2026.03.29
治療にかかる標準的な費用
スクロールできます
| 2億の幹細胞 | 1回投与 | 2回投与 | 3回投与モニター制度あり |
|---|---|---|---|
| 投与総数 | 2億個 | 4億個 | 6億個 |
| 価格 | 242万円(税込) | 440万円(税込) | 一般594万円(税込) モニター440万円(税込) |
- 表示価格は税込です。自由診療のため保険適用外となります。
- 別途、初診料・カウンセリング料(3,300円/税込)および血液検査料(11,000円/税込)が必要です。
- 当院では標準投与量を2億個とし、1億個相当の価格に設定しています。
- モニター制度の詳細については、よくある質問をご覧ください。

- 専任の医療
カウンセラーが対応 - メール・電話
どちらでもOK - 症状に合わせた
治療プランをご提案
- 電話で相談する
- 0120-706-313
リペアセルクリニックは、累計14,000例以上(2019年6月〜2026年1月末時点)の治療実績をもち、脳卒中(脳梗塞・脳出血)の後遺症に対し、自己脂肪由来幹細胞治療を提供している厚生労働省届出済の再生医療専門クリニックです。
冷凍せずにご自身の血液のみでその都度培養し、化学薬品・添加物を使用しないことで、幹細胞の高い生存率と安全性を実現しています。1回の点滴で2億個の幹細胞をまとめて投与することが特長で、脳卒中患者様の94%が「変化があった」と実感されています(2023年4月〜2024年4月、東京院集計)。手足のしびれや麻痺、言語機能の低下、嚥下機能の低下、視覚や認知機能の変化などの後遺症を対象としています。東京・大阪・札幌の3院で完全予約制の診療を行っています。
“脂肪幹細胞”による
脳卒中の再生医療について
-
1960年代
骨髄幹細胞の発見マウスの骨髄細胞の中から、血液細胞を作り出す細胞(幹細胞)が発見されました。
-
2001平成13年
脂肪幹細胞の発見脂肪幹細胞の採取は、骨髄幹細胞と比べて身体への負担が少ないうえ、より多くの細胞を確保できるという利点があります。この細胞は神経と血管の再生や修復能力において特に優れており、こうした特性から脳出血や脳梗塞治療への可能性が注目され、世界各国で研究が進められています。
-
2020令和2年
基礎研究の報告脳卒中に対する幹細胞治療の研究で、脂肪由来の幹細胞が骨髄由来のものより高い効果を示すことが論文発表されました。論文の研究結果では、脂肪幹細胞の方が骨髄幹細胞より血管の新生・運動機能の向上・神経機能の再建において、優れた成果を示したと報告されています。
これまで主流だった
骨髄幹細胞の代わりに、
脂肪幹細胞を使う治療が
世界的に広まっています。
脂肪幹細胞は採取が簡単で、
患者への負担も
少ないだけでなく、
優れた治療効果を発揮する
ことから、新しい再生医療
として期待されています。
リペアセルクリニックでは、
この脂肪幹細胞の優れた特性を
最大限に活かし、
さらに独自の技術と経験で
治療効果を高めています。
当院では、
次のような特長があります。
一歩先をいく再生医療
リペアセルクリニックの
脂肪幹細胞5つの特長
-
- 冷凍しないフレッシュ細胞
-
新鮮な、生きた細胞を
そのまま投与するので生存率が高い
-
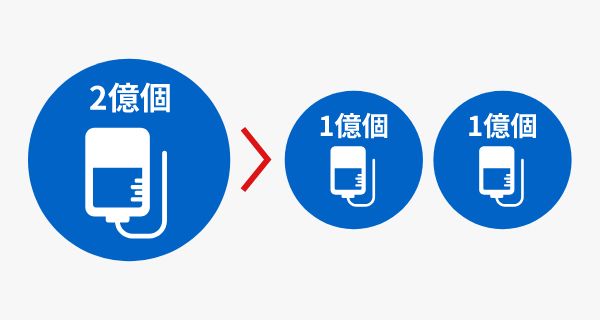
- 1回あたり2億個投与
-
1億個×2回より高い効果が期待

-
- 脂肪由来の幹細胞
-
神経・血管など幅広い修復
※以下、詳細説明箇所にて論文データあり
-
- 自己血で培養
-
牛血清不使用で
アレルギーのリスクが心配なし
-
- 化学薬品を使わない培養
-
独自のシートでダメージを抑制し
生き生きした細胞をつくる
まず最初にご紹介したい特長が、“冷凍せず生きたまま届けるフレッシュ細胞”です。この仕組みが、幹細胞の高い生存率を支えています。
すごい!こんなにも特長があるんだね!
そうなんだよ。幹細胞には強いこだわりを持って作っているんだ。
これだけの特長を網羅できているのは見たことがないよ!

生きたまま届ける
“フレッシュ細胞”

冷凍せずに投与に合わせてその都度培養するので、幹細胞の高い生存率を誇ります。
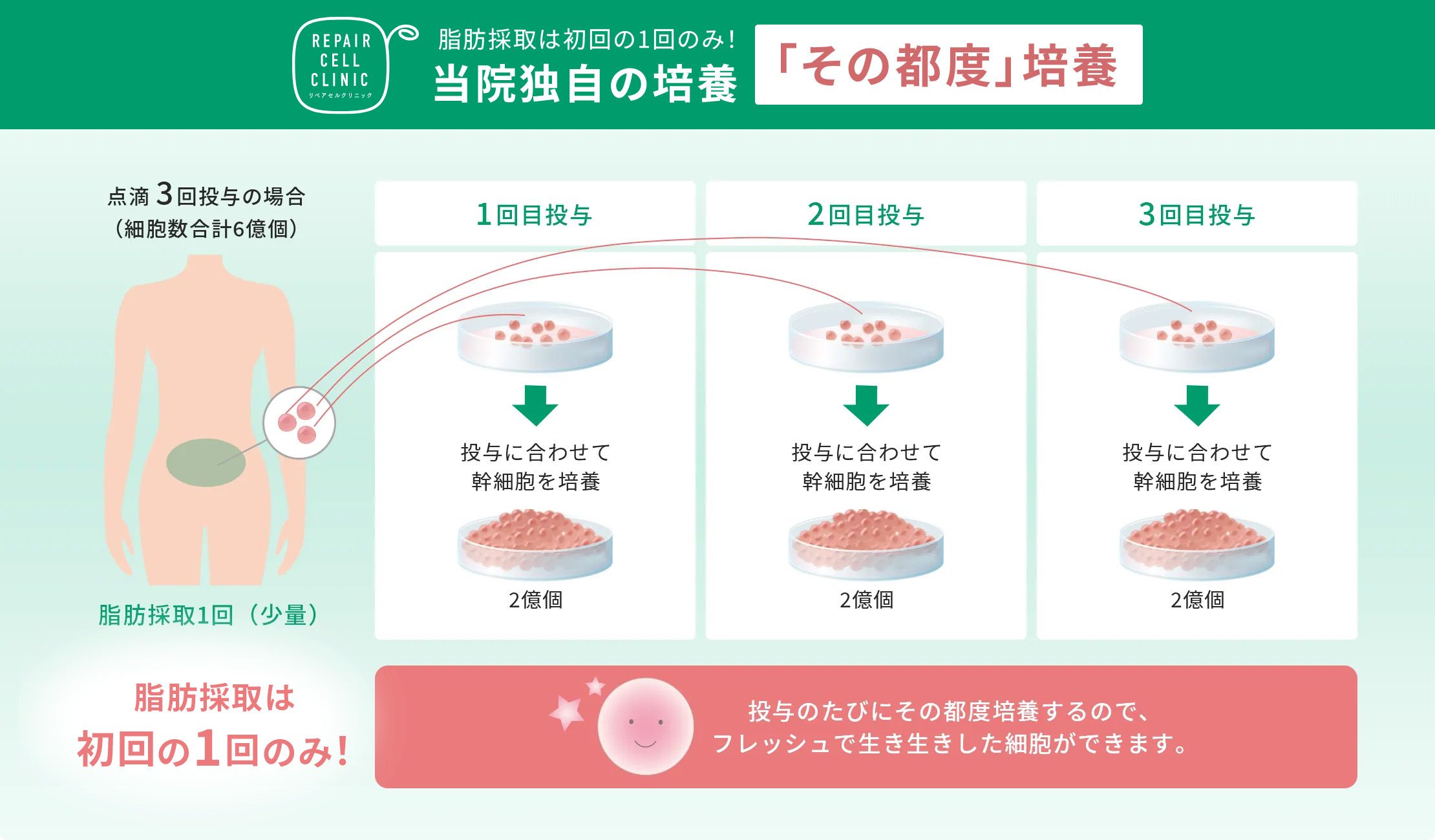
投与に合わせて「その都度」培養するのは、実は手間がかかるんだ。でも投与時の生存率が高まるから当院ではこの方法を採用しているんだ!
培養したての細胞は、フレッシュで生き生きしているね!生存率も活動率も高い細胞が毎回投与できるのは、当院独自なんだね。

国内最高水準
2億個の
幹細胞を1回で点滴投与

合計投与量が同じ2億個であっても、1億個ずつ2回に分けて投与するより、
2億個を1回でまとめて投与する方が高い治療効果が期待できます。
当院は、1億と2億の点滴治療を多数経験しているからこそ、
効果の違いを実感しています。
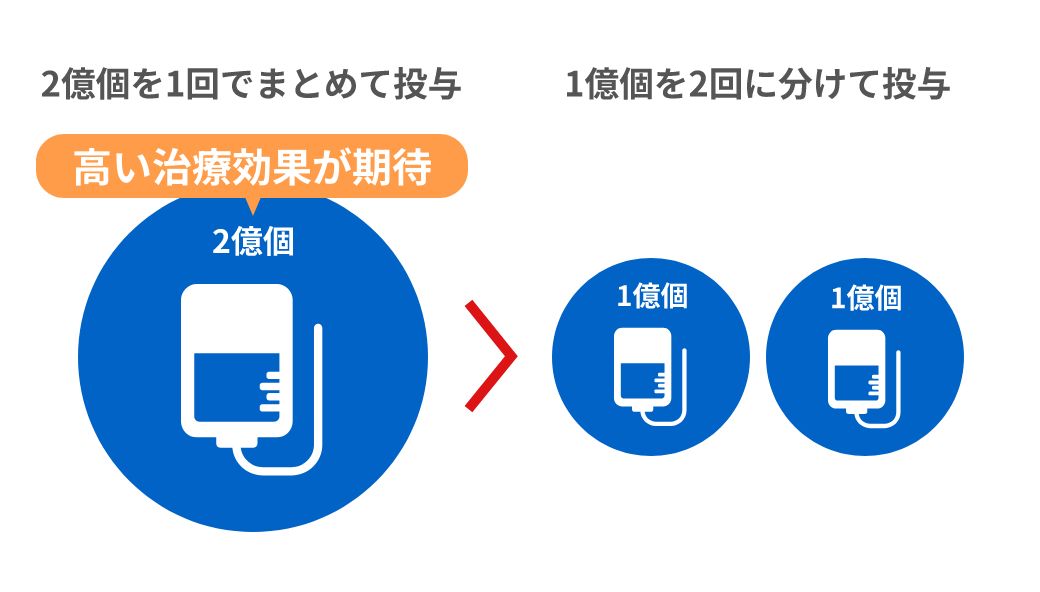
国内の点滴投与は一般的には1億個投与が多くないですか?
そうなんだ。当院では国内では珍しく1回の投与で2億個を投与できるんだ。これには厚生労働省の届出が必要で受理されないとできないんだよ。
1回の投与で2億個を投与することで、骨髄幹細胞を上回る神経再生が期待できます。
さらに、脂肪幹細胞は血管再生にも優れ、再発リスクの低減にもつながります。
スクロールできます

一度に2億個投与って、1億個投与よりも神経細胞への再生能力が2倍になるんだね!
そうなんだよ。さらに血管も再生されて、再発率もグンと下がりそうだね!

自己脂肪由来の幹細胞で、
神経・血管などの幅広い
修復

医学研究が解明した
新真実:脂肪幹細胞の
優れた治療効果
~国際研究20件が
証明した驚異の2倍効果~
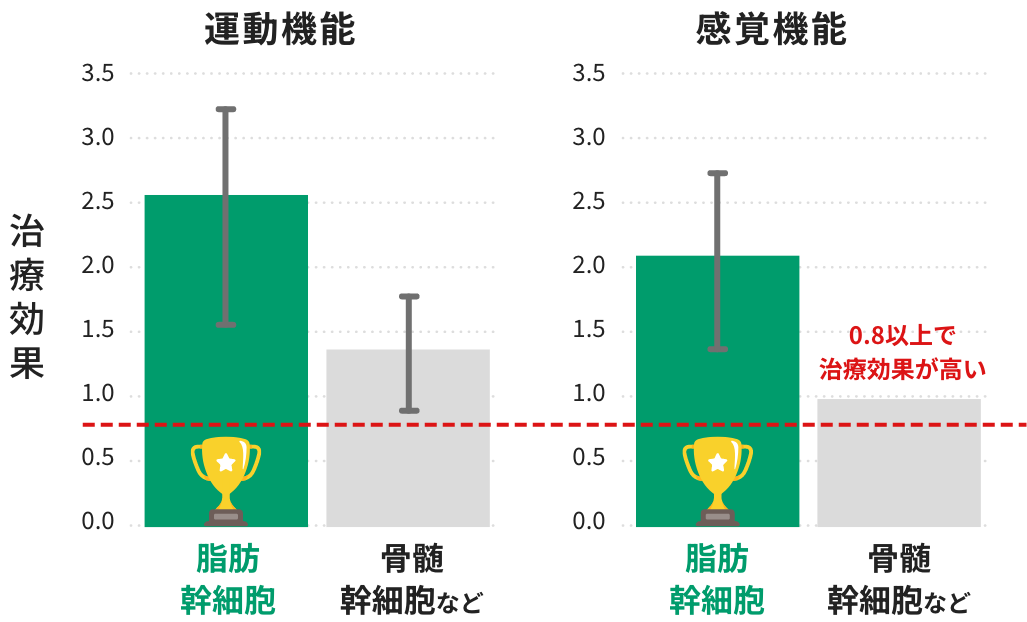
2020年に世界的な医学雑誌(BMC Neurology)に発表された
20件の研究をまとめた大規模な分析により、
脂肪から採取した幹細胞が、従来の骨髄から採取する幹細胞よりも
約2倍の治療効果があることが報告されました。
スクロールできます
- 重要ポイント
- 脂肪由来幹細胞は、効果の大きさを表す数値(SMD)が2.0以上という結果が得られました。
医学研究では、0.8以上で「大きな効果がある」と判断されますが、
脂肪由来幹細胞はその基準を2倍以上も上回っています。
これは、従来の治療法と比較して格段に優れた効果が期待できることを意味します。
この研究結果により、脂肪幹細胞が骨髄幹細胞より脳卒中などの治療において
スタンダードな治療法になる可能性が示されました。
当院では、この研究成果をさらに発展させ、独自の幹細胞治療を行っています。
2億個の幹細胞一括投与や14,000例を超える実績から最適な治療法を確立し、
患者様の機能回復を最大限サポートする、次世代の再生医療をご提供しています。

自身の血液で
副作用を最小化

高い安全性と生存率を実現
当院では、ご自身の血液で培養するため、不純物や化学薬品などを含まず高い安全性と生存率が実現しています。国内での多くの施設では、牛の血液や無血清培地という人工の血液を使用して培養されています。
一般的に、研究用の培養を行う際には牛の血液や無血清培地が使われておりますが、実際に人体へ投与する臨床の場合には、やはりアレルギーや狂牛病等の懸念もあります。
また、自身の血液を使用して幹細胞を培養するには高い培養技術を必要としますが、自身の血液で培養された幹細胞は強い生命力を持ち、損傷した部位をしっかりと修復し高い再生力の期待できる治療を可能としてくれます。
自身の血液を使って培養することはとても難しいんだけど、その方が強くて生き生きした細胞が育つんだよ。
やっぱり自身の細胞と血液を使う方が相性がいいんだね。

幹細胞の抽出に先端技術
化学薬品・添加物を
使わない独自の分離シート

当院では、長年研究を重ねて開発された独自の分離シートを使用することで、化学薬品や添加物を使わず、強い生命力を持った幹細胞を培養することが可能となりました。
ほとんどの医療機関では、従来の脂肪分解酵素(化学薬品)を使用した培養方法が主流で、これだと細胞が弱くなり生存率は低くなってしまいます。さらに化学薬品となるため、アレルギーなどが懸念となります。

再生医療といっても、幹細胞の培養の方法はクリニックによって全然違うんだよ。
同じ食材を使っても、調理人やレシピによって全く違う味の料理ができるのと同じだね。
独自開発の「分離シート」を使うことで強い生命力を持った幹細胞の培養ができるんだ。
これなら従来の脂肪分解酵素という化学薬品を使わなくて済むので、アレルギーの心配がないんだ。
高い技術力を必要とする「分離シート」での細胞培養は、国内ではほとんど行われていないんだね。
さらに化学薬品を使わず、無添加なんてすごい!これなら安心して身体に投与できるね。
当院の細胞培養加工施設では日々、幹細胞の培養方法を研究していて、さらなる生命力の強い幹細胞の培養を目指しているんだ!
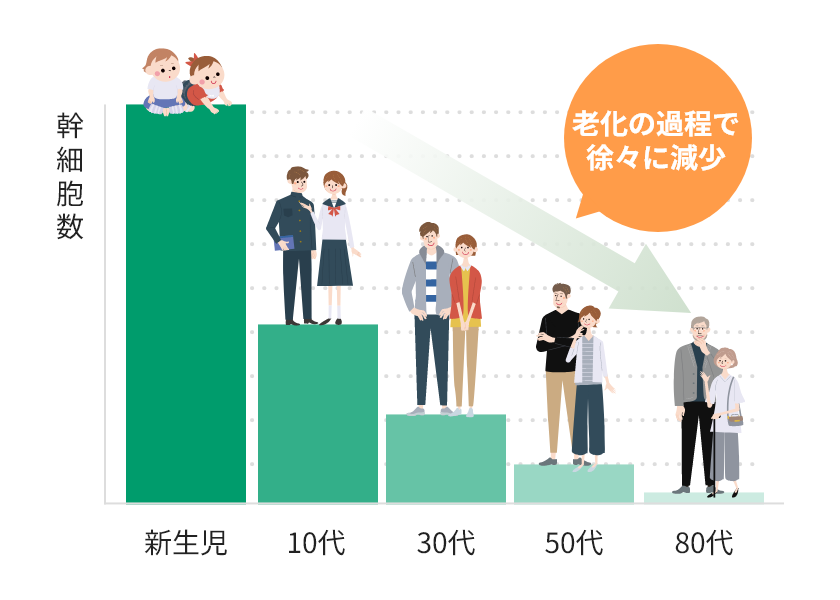
年齢とともに減少する
体内の幹細胞と当院独自の
培養技術
老化の過程で、全細胞に占める幹細胞の割合は徐々に減少します。加齢期の骨髄中の間葉系幹細胞の割合は、新生児の1/200以下と報告されています。
しかし、当院独自の培養によって、80歳の方でも一回の点滴で最大2億個まで培養が可能となっています。
当院では患者様の安全を第一に考え、幹細胞上清液(点滴療法、点鼻療法)、
サイトカインカクテル、エクソソームなどの製品は取り扱っておりません。

なぜなら、これらは他人から作られた場合が多く、他人の遺伝子物質が含まれる可能性があるため、十分な安全性の検証がなされていないからです。また、自分自身のものであっても、これらの製剤は現行の再生医療等安全性確保法による規制対象外であるため、必要な安全基準を満たしているか確認できていない状況です。

第三者機関による
品質保証があるから
安心です

全ての幹細胞は、品質基準を
満たしたことを確認

厳格な管理のもと培養された幹細胞が、実際どうなのかを第三者の目でしっかり品質の評価がされているんだ!
ダイヤモンドの指輪が本物なのか、またどの程度の品質なのかを証明する鑑定書みたいだね。
リペアセルクリニックと
一般的な幹細胞治療まとめ
スクロールできます
 当院の幹細胞治療 |
一般的な幹細胞治療 | ||
|---|---|---|---|
| 治療方法 |
脂肪幹細胞
|
脂肪幹細胞
|
骨髄幹細胞
|
| 特徴 |
冷凍せず培養
|
冷凍保存なので |
冷凍保存なので |
| 投与個数 | 2億個 |
〜1億個 |
〜1億個 |
| 期待できる効果 |
 |
 |
 |
| 治療について | ほとんど痛みなし |
ほとんど痛みなし |
脊髄穿刺に伴う痛みあり |
| 入院 | 必要なし |
必要なし |
ときに入院が必要 |
| 再発予防 |

|
 |
 |

生まれる相乗効果


点滴中のリハビリで
幹細胞の効果を効率的に最大化
当院では幹細胞治療の点滴を受けている間に、機械を使ったリハビリテーションを併用しています。
筋肉に電気刺激を与えて動きを促す治療や、視覚的な錯覚を利用して脳に「動いている」という感覚を届ける手法を組み合わせることで、脳の活動性を高めながら、幹細胞が損傷部位へより効率的に働きかける環境を整えます。

回復を支える
マンツーマンのリハビリケア
治療後の回復をさらにサポートするため、当院では理学療法士によるマンツーマンのリハビリテーションも提供しています。
脳卒中後遺症に対する専門的な知識と技術を持つスタッフが、患者様お一人おひとりの状態に合わせたリハビリプログラムを実施。
日常生活で必要な動作の回復を目指し、自宅でできるトレーニングも指導いたします。
LICENSE厚生労働省届出済医療機関
第二種・第三種再生医療等提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に届出し、受理されました。
自己脂肪由来幹細胞を用いた脳血管障害の治療
当クリニックでは、国内では数少ない自己の幹細胞を用いた「脳卒中」「脳梗塞」「脳出血」などの最先端の再生医療を再生医療安全確保法のもと、自由診療を提供しています。再生医療とは、厚生労働省が認めた特定認定再生医療等委員会において、厳しく審査が行われ、治療の妥当性・安全性・医師体制などが適切と認められる事ではじめて厚生労働省に治療計画を提出することができます。
よくあるご質問
- なぜ2億個という数なのですか?1億個ではダメなのでしょうか?
- 幹細胞治療では「量」が効果に直結します。当院の臨床経験から幹細胞の合計投与量が同じ2億個であっても、1億個ずつ2回に分けて投与するより、2億個を1回でまとめて投与する方が高い治療効果が期待できます。これは、脳の損傷エリアに十分な数の幹細胞が1回で到達することで、神経再生と血管修復の効果が最大化されるためです。
- どのような症状に効果が期待できますか?
- 脳卒中の後遺症である手足の麻痺、言葉の障害、飲み込みの困難さなどの改善が期待できます。症状や回復の程度は患者様によって異なりますので、現在のお悩みをお聞かせください。最適な治療プランをご提供いたします。
- 発症からどれくらい経っていても治療は可能ですか?
- 一般的には発症からの期間が短いほど、治療効果が期待できる可能性が高いと考えられていますが、十数年経っている方でも当院では良い治療成績を得られた方はたくさんおられます。詳しくはご相談ください。
- 治療は痛みを伴いますか?
- 脂肪組織の採取は局所麻酔で行うため、痛みは最小限です。骨髄採取と比較して患者様の負担が比較的少ないのが特徴です。幹細胞の投与は通常の点滴と同様の感覚です。
- 治療後はすぐに効果が現れますか?
- 多くの方は、治療開始から2~3ヶ月で変化を実感されています。早い方では、もっと早い段階で改善を感じることもあります。効果の現れ方には個人差がありますが、継続的に治療を受けていただくことで、良い変化を感じていただけると考えています。治療中、気になることがありましたら、いつでもご相談ください。しっかりサポートいたします。
- モニター制度について教えてください
-
モニター様としてご協力いただく場合は、再生医療の普及のため、治療経過や治療後の状況をインターネットや各種メディアで公開させていただきます。お顔へのモザイク処理など、プライバシーには十分配慮いたしますので、ご安心ください。
モニター様には、3回投与を条件に440万円(税込)の価格にてご提供いたします。ご希望の方は診察の上で適用を確認させていただきますので、まずはお気軽にご相談ください。


- 専任の医療
カウンセラーが対応 - メール・電話
どちらでもOK - 症状に合わせた
治療プランをご提案
電話から相談する
- 受付時間 9:00~18:00
- 0120-706-313
メールから相談する








