専門医が語る、選ばれる再生医療
の安全性と秘密
【再生医療】治療の新たな選択肢に!
低リスクで元の元気な体に戻る治療法をプロがお話します!
なぜ!?当院が選ばれるのか??
そこには幹細胞の強さに秘密があった!!
独自の培養技術について詳しく解説を行います。
症例紹介
東京・大阪・札幌の3院で、変形性関節症、脳卒中後遺症、脊髄損傷など、さまざまな疾患で改善を実感された症例をご紹介します。
-
- 股関節の症例
- 関節の症例
- 幹細胞治療の症例
ゴルフ復帰を目指す60代女性の両股関節再生治療 「痛みを楽にして趣味のゴルフを楽しみたい」――20年来の両股関節痛が2年前から悪化し、人工関節を勧められていた60代の患者様。右股関節の痛みは10段階中10、左股関節は8と深刻な状態でした。"リペア幹細胞"による治療を経て、最終投与後1年で両股関節とも痛みが10段階中3まで改善。人工関節を回避し、趣味のゴルフを楽しめる日常に近づいています。 治療前の状態 20年前から両股関節に痛みが出現し、2年前から痛みが悪化 整形外科で両側中期の変形性股関節症と診断 右股関節の痛みは10段階中10、左股関節は8と非常に強い痛みが続いていた 主治医から人工関節を勧められたが、趣味のゴルフを楽しむために回避を希望 患者様は20年前から両股関節に痛みを感じていたものの、当初は強くなかったため様子を見ていました。しかし2年前から痛みが悪化し、整形外科を受診したところ両側中期の変形性股関節症と診断されました。まだ軟骨が残っていたため直ちに人工関節は必要ないものの、将来的には必要になると告げられていました。 最近では右股関節の痛みが特に強くなり、主治医から人工関節を勧められましたが、趣味のゴルフを楽しみ続けたいという強い思いから人工関節以外の治療法を探し、当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認めます。 <治療内容>両股関節に5000万個の"リペア幹細胞"を計3回投与 両股関節に"リペア幹細胞"5000万個ずつを計3回にわたり投与しました。手術や入院の必要はなく、股関節の軟骨を温存したまま治療を進めることができました。 治療後の変化 初回投与後1ヶ月で右股関節の痛みが10段階中10から5へ、左股関節は8から5へと半減 1回目の投与から早くも効果を実感 最終投与後1年で両股関節とも痛みが10段階中3まで改善 人工関節を回避し、趣味のゴルフ復帰に向けて順調に回復 初回投与後わずか1ヶ月で、右股関節の痛みは10段階中10から5へ、左股関節は8から5へと半減。1回目の投与から早くも効果が現れ、順調なスタートとなりました。最終投与後1年の時点で両股関節とも痛みは10段階中3まで改善し、良好な経過をたどっています。 治療前は右股関節の痛みが10段階中10と非常に強く、人工関節を勧められていた患者様ですが、人工関節を回避したまま痛みが大幅に軽減し、趣味のゴルフを楽しめる状態に近づいています。「痛みを楽にしてゴルフを楽しみたい」という願いに向けて着実に前進されています。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.14 -
- 股関節の症例
- 関節の症例
- 幹細胞治療の症例
スポーツクラブ復帰も実現した60代女性の両股関節再生治療 「人工関節にするとアクティブな活動が制限されてしまう」――10年来の両股関節痛により軟骨がほとんど残っていないと診断された60代の患者様。乗馬や工場勤務の重労働が原因で痛みが悪化し、人工関節を勧められていました。"リペア幹細胞"による治療を経て、右股関節の痛みは10段階中3から0に、左股関節は6から2へと大幅に改善。スポーツクラブにも通えるほどの快適な生活を取り戻されています。 治療前の状態 10年前から乗馬をきっかけに両股関節に違和感が出現し、3年前から痛みが悪化 工場勤務での重労働も加わり、痛みが増強 整形外科で初期の両変形性股関節症と診断され、最近の再検査では両股関節の軟骨がほとんど残っていない状態 主治医から人工関節を勧められたが、活動制限を避けたいと再生医療を希望 患者様は長年続けてきた乗馬が原因で、10年前から両股関節に違和感を感じ始めました。工場勤務での重労働も重なり、3年前から痛みが悪化。整形外科を受診したところ、初期の両変形性股関節症と診断されました。将来的に軟骨のすり減りが進行し人工関節が必要になると告げられていましたが、最近の再検査では両股関節の軟骨がほとんど残っていないことが判明しました。 人工関節にすると耐用性や脱臼の問題からアクティブな活動が制限されてしまうため、人工関節を回避したいという思いから再生医療を希望され、当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認めます。 <治療内容>両股関節に5000万個の"リペア幹細胞"を計3回投与 両股関節に"リペア幹細胞"5000万個ずつを計3回にわたり投与しました。手術や入院の必要はなく、股関節の軟骨を温存したまま治療を進めることができました。 治療後の変化 初回投与後1ヶ月で右股関節の痛みが10段階中3から1へ、左股関節は6から2へと半減 わずか1回の投与で痛みが大幅に軽減し、順調なスタート 最終投与後1年で右股関節の痛みが0に消失、左股関節は2まで改善 スポーツクラブにも通えるようになり、快適に過ごせている 初回投与後わずか1ヶ月で、右股関節の痛みは10段階中3から1へ、左股関節は6から2へと半減。1回の投与でこれだけの改善が見られ、幸先の良いスタートとなりました。その後も順調に改善が進み、最終投与後1年の時点で右股関節の痛みは0に消失、左股関節は2と非常に良好な結果が得られました。 治療前は「軟骨がほとんど残っていない」と診断され、人工関節を勧められていた患者様ですが、現在ではスポーツクラブにも通えるほどの快適な生活を取り戻されています。「人工関節を回避してアクティブな活動を続けたい」という願いが叶い、笑顔で過ごされています。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.12 -
- 半月板の症例
- 関節の症例
- 肩関節の症例
- 幹細胞治療の症例
サッカーのある日常を取り戻した4関節同時の再生治療 「4つの関節すべてが痛くて、手術しかないのかと不安でした」――そう語る患者様は、3年前から両肩・両膝の痛みに悩まされてきました。両肩腱板損傷、左膝半月板損傷、右膝半月板変性と診断され、ステロイドやヒアルロン酸注射、内服やリハビリなどの保存療法を続けてきましたが、痛みは悪化の一途をたどっていました。特に右肩の痛みは10段階中8にまで達し、趣味のサッカーも思うようにできない状態でした。"リペア幹細胞"による4関節同時治療を経て、最終投与後1年で右肩の痛みは10段階中8から2へ、左膝は5から1へと大幅に軽減。日常生活ではほぼ痛みを感じないところまで回復され、サッカー復帰への希望が見えてきました。さらなる改善にも期待が持てる状況です。 治療前の状態 3年前から両肩・両膝に痛みが出現し、趣味のサッカーがきっかけで両膝の痛みが悪化 MRI撮影で両肩腱板損傷、左膝半月板損傷、右膝半月板変性と診断 ステロイド・ヒアルロン酸注射、内服、リハビリなどの保存療法を継続するも痛みは悪化 痛みは右肩10段階中8、左膝10段階中5、右膝10段階中4、左肩10段階中4と、すべての関節で日常生活に支障が出る状態 患者様は約3年前から両肩と両膝の痛みに悩まされてきました。整形外科でMRI撮影を受けたところ、両肩腱板損傷、左膝半月板損傷と診断され、その後右膝にも半月板変性が認められました。ステロイドやヒアルロン酸の注射、内服やリハビリなど保存療法を続けてきましたが、痛みは改善されず悪化する一方でした。 4つの関節すべてに手術が必要となると治療期間が長期にわたり、現実的ではありません。手術による拘縮リスクや半月板切除後の変形性関節症への進行といったデメリットへの不安もあり、一度に4つの関節を治療できる再生医療を求めて来院されました。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて両肩の腱板断裂を認めます。MRIにて右膝の半月板変性を認め、左膝の半月板損傷を認めます。 <治療内容>両膝に7000万個ずつ、両肩に3000万個ずつ、"リペア幹細胞"を計4回投与 両膝関節に7000万個ずつ、両肩に3000万個ずつ、"リペア幹細胞"を計4回にわたり投与しました。手術や入院の必要はなく、腱板・半月板を温存したまま4関節を一度に治療することができました。 治療後の変化 初回投与1か月後から痛みの軽減を実感し、投与を重ねるごとに順調に改善 最終投与後1年で右肩の痛みは10段階中8から2へ、左膝は5から1へ大幅に軽減 右膝は10段階中4から2へ、左肩は4から1へ改善し、日常生活ではほぼ痛みを感じない状態に 痛みを感じるのは膝は急な段差で踏ん張ったときのみ、肩は普段と違う動作をしたときのみ 初回投与1か月後には、右膝の痛みは10段階中4から2へ、左膝は5から3へ、右肩は8から3へ、左肩は4から3へと軽減が見られました。その後も投与のたびに順調に改善が進み、最終投与後1年で右膝2、左膝1、右肩2、左肩1と、すべての関節で大幅な痛みの軽減を実感されています。 患者様からは「痛みを感じるのは、膝は急な段差で踏ん張ったときのみ、両肩は普段と違う動作をしたときのみです。日常生活ではほぼ痛みは0です」とご報告いただきました。4つの関節すべてに手術が必要かもしれないという不安を抱えて来院された患者様が、手術を受けることなく、日常生活でほぼ痛みのない状態にまで回復されました。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.10 -
- ひざ関節の症例
- 関節の症例
- 手・足・肘関節の症例
- 幹細胞治療の症例
料理も階段も痛みなくこなせるようになった60代女性の多関節再生治療 「あちこちが痛くて、日常の動作がつらい」――両膝と両手のCM関節に慢性的な痛みを抱えていた60代の患者様。右手の痛みは10段階中10、左手は8と、特に手指の症状が深刻でした。"リペア幹細胞"とPRP療法の併用による4部位同時治療を経て、6ヶ月後には全部位で痛みが0〜1まで改善。「日常動作は完全に問題なし」と笑顔で語られています。 治療前の状態 両膝および両手母指CM関節に慢性的な関節痛を抱えて来院 変形性膝関節症および両手CM関節症と診断 右手の痛みは10段階中10、左手は8と、手指の痛みが特に深刻な状態 右膝は10段階中2、左膝は3の痛みがあり、日常動作に支障 患者様は両膝と両手のCM関節に慢性的な痛みを抱え、日常生活のさまざまな動作に支障をきたしていました。特に手指の痛みが深刻で、つまむ・ひねる・握るといった動作が困難な状態でした。 複数の関節に同時に痛みがある状況のなか、ご自身の細胞を使った再生医療であれば低侵襲で複数部位を同時に治療できる可能性があることから、当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて両膝関節の狭小化を認めます。両手CM関節の狭小化を認めます。 <治療内容>両膝・両手CM関節に5000万個の"リペア幹細胞"を1回投与+PRP 両膝および両手CM関節の4部位に対し、"リペア幹細胞"5000万個を1回投与しました(右膝2cc、左膝2cc、右CM関節0.6cc、左CM関節0.4cc)。また、事前にPRP療法を両膝に施行し、組織修復の活性化をサポートしました。 治療後の変化 治療開始から1ヶ月で「膝が軽く感じる」と変化を実感 2ヶ月目には正座が少しできるようになり、物をつかむときの痛みも軽減 6ヶ月後には全部位で痛みが0〜1まで改善し、日常動作に支障なし 料理や家事も不自由なくこなせるようになった 治療開始からわずか1ヶ月で「膝が軽く感じる」「日中の痛みが少ない」と変化を実感。左膝の痛みは10段階中3から2へ、右膝は2から1〜2へと改善が見られました。2ヶ月目には正座が少しできるようになり、手指では物をつかむときの痛みが軽減。6ヶ月後には右膝が0、左膝が0〜1、右手が1、左手が0〜1と、全部位で大幅に改善しました。 治療前は両膝と両手の痛みにより日常のあらゆる動作に不自由を感じていた患者様ですが、現在では階段の上り下りもスムーズにでき、料理や家事も不自由なくこなせるようになりました。「痛みはほぼ感じない」「日常動作は完全に問題なし」と、治療の成果に満足されています。
2026.04.08
自分の細胞を活用し、
蘇らせる「再生医療」とは?
薬での治療は限界ではないだろうか。本当に手術は必要だろうか。
そんな思いで悩んだり、あきらめたりしていませんか?
ケガをしても傷跡が少しずつ薄くなる・・
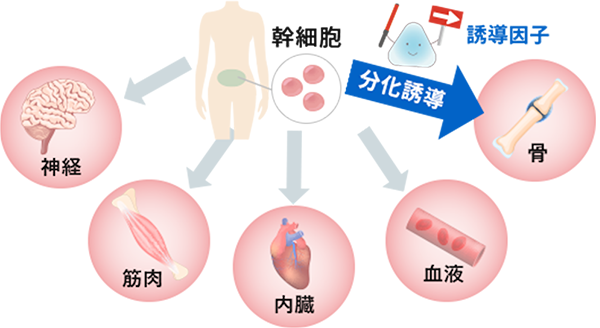
当たり前のようですが、あなた自身の細胞には、弱ったところ、傷ついたところを修復するチカラがあります。
その細胞のチカラを最大限に引き出して治療を行うことを「再生医療」と呼び、おすすめしています。
リペアセルクリニックの特長
当クリニックは、疾患・免疫・美容という分野すべてを、自己細胞を用いた最先端の医療で行うことができる国内でも珍しい部類の医療機関です。
CPC(細胞培養加工施設)の高い技術により、冷凍しない方法で幹細胞を投与できるので高い生存率を実現。
ご自身の細胞や血液を利用するため、アレルギーや拒絶反応といった副作用の心配が少ないおすすめの治療方法です。
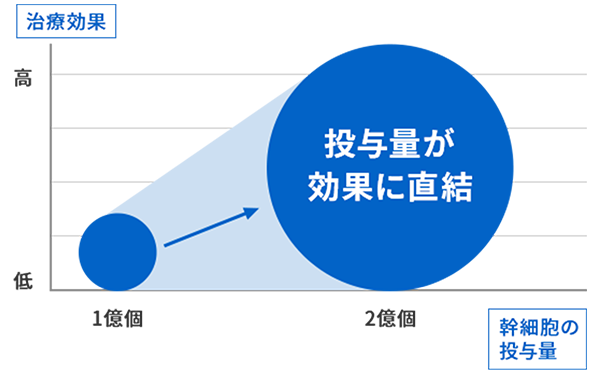
- 2億個の細胞を
投与可能※但し適応による - 高い
安全性 - 入院不要
日帰り - 身体への
負担が少ない - 高い技術力を
もったCPC

LICENSE厚生労働省届出済医療機関
第二種・第三種再生医療等提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に届出し、受理されました。
-

自己脂肪由来幹細胞を用いた脳血管障害の治療
-

自己脂肪由来幹細胞を用いた糖尿病の治療
-

自己脂肪由来幹細胞を用いた肝障害の治療
-

自己脂肪由来幹細胞を用いた変形性関節症治療
-

自己脂肪由来幹細胞を用いた顔面萎縮症、皮膚再生治療
-

自己脂肪由来幹細胞を用いた脊髄損傷の治療
-

自己脂肪由来幹細胞を用いた慢性疼痛の治療
-

多血小板血漿(PRP)を用いた変形性関節症の治療
-

多血小板血漿(PRP)を用いた筋腱炎、靭帯炎の治療
-

多血小板血漿(PRP)を用いた皮膚再生療法
-

悪性腫瘍の予防に対する活性化NK細胞を用いた細胞治療
-

自己脂肪由来幹細胞と自己前骨芽細胞分化誘導上清液を用いた変形性関節症の治療
























当クリニックでは、国内では数少ない自己の幹細胞を用いた「変形性関節症」「脳卒中」「糖尿病」「肝障害」「肌の再生」などの最先端の再生医療および、PRP(多血小板血漿)の関節内投与を再生医療安全確保法のもと、自由診療にて提供しています。再生医療とは、厚生労働省によって受理されることで行うことのできる治療となります。
坂本理事長のブログ
藤間院長のブログ
スタッフブログ
トピックス
-
- 足部、その他疾患
- 足部
「昨日まで普通に歩けていたのに、急に足首の外側が痛む」 「足を捻っていないのになぜ痛むの?」 「足は腫れていないから大丈夫かな」 足を捻っていない、かつ腫れもないのに足首の外側が痛む場合、歩きすぎや単なる疲れと楽観視する方も少なくありません。 しかし、捻っていない、腫れていない場合でも、痛みを放置するのは危険です。放置すると、足首だけにとどまらず、膝や腰にまでダメージが進む可能性があるためです。 本記事では、捻ったり腫れたりしていないのに足首の外側が痛む原因や、緊急性の高い症状などを中心に解説します。 足首の痛みから深刻なダメージを引き起こさないようにするためにも、ぜひ最後までご覧ください。 足首の痛みに関して原因や治療法を知りたい方は、リペアセルクリニックの無料電話相談をご利用ください。 捻ってない(腫れてない)のに足首の外側が痛む主な原因 捻ったり腫れたりしていないにもかかわらず、足首の外側が痛む原因は、主に以下の2つです。 疲労骨折 絞扼性神経障害 疲労骨折 疲労骨折とは、小さな負荷が継続して骨に加わることで、ひびや小さな骨折といった損傷が生じている状態です。(文献1) 疲労骨折では、外傷原因の骨折と異なり、強い痛みや腫れ、皮下出血といった症状は見られません。 捻っていないのに痛みが生じるのは、骨の損傷に対して修復が追い付いていないためです。 疲労骨折の場合、初期段階では骨の変化がレントゲンに写らないことが多く、異常なしと誤診されるケースもあります。「痛いけれど、異常なしなので大丈夫だろう」と自己判断で活動を続けると、完全な骨折に至る可能性が高くなります。 痛みが続く場合は、MRIやCTなどの検査を受けた上で、足首に体重をかけない生活を心がけましょう。 足首の疲労骨折については、下記の記事でも詳しく解説していますので、あわせてご覧ください。 絞扼性神経障害 絞扼性(こうやくせい)神経障害とは、足首の骨や靱帯などで神経が圧迫されることにより、足首や足の裏に痛みが生じる疾患です。神経の圧迫は、腫れたり捻ったりしていなくても生じます。 足首を動かしたり、きつい靴で締め付けられたりすると痛みが悪化する場合もあります。 歩いているときや座っているときに痛むことが多く、立つことが難しいケースも少なくありません。 捻ってない足首外側の痛みで緊急性が高い症状 捻っていない状況で足首外側が痛む場合でも、緊急性が高い症状があります。主な症状を以下に示しました。 歩行直後から足首が痛み始める 階段の昇り降りで足首が不安定になる くるぶしの外側に熱感や違和感がある 歩行直後から足首が痛み始める 通常の筋肉疲労であれば、歩くうちに血流が改善して痛みが和らぎます。しかし、歩行直後から痛む場合は、骨や関節軟骨に大きな損傷が生じている可能性があります。 そのまま歩き続けることは、軟骨が損傷している状態で無理に動かしているに等しい状況です。そのため、歩くたびに骨同士が直接ぶつかり合い、削れてしまいます。 少し痛いだけだからと我慢すると、軟骨のダメージを加速させてしまいます。 歩行直後からの痛みは、身体からの重要なSOSサインです。早急に医療機関を受診して検査や治療を受けましょう。 階段の昇り降りで足首が不安定になる 階段昇降時に足首がグラついたり、力が抜けたりする状態は、関節を支える力が弱っている証拠です。 捻挫の後遺症により、このような症状が出る場合があります。関節の構造的な安定性が低下するためです。 足首の不安定さは、関節内部で骨と骨の衝突を引き起こし、軟骨のすり減りをハイスピードで進行させます。加えて、将来の転倒や骨折につながる可能性もあります。 足首に不安定さを感じるときは、「まだ歩ける」と無理をせずに、早めに治療を受けましょう。 下記の記事では、捻挫の後遺症について解説しています。あわせてご覧ください。 くるぶしの外側に熱感や違和感がある くるぶしの外側が熱を持っていたり違和感があったりする場合は、痛風や化膿性関節炎の可能性があります。 痛風とは、関節内に生じた尿酸の結晶が関節に沈着して、激しい痛みや炎症が断続的に起こる疾患です。(文献2) 化膿性関節炎とは、関節内に細菌が侵入して化膿する疾患です。関節軟骨が破壊され、重度の関節破壊が生じる場合もあります。進行すると骨が溶ける可能性もあります。 くるぶしの外側に熱感や違和感を覚えた場合は、早急に医療機関を受診し血液検査やエコー検査などを受けて、原因を特定しましょう。 痛風と化膿性関節炎、いずれの場合も早期発見と早期治療が重要です。 化膿性関節炎については、以下の記事でも解説していますので、あわせてご覧ください。 捻ってない足首外側の痛みを放置するリスク 捻ってない足首外側の痛みを放置すると、さまざまなリスクが生じます。一例を以下に示しました。 痛みをかばって歩くことで膝や腰に負担をかける 身体的ダメージが大きくなり歩行や正座などが難しくなる 痛みをかばって歩くことで膝や腰に負担をかける 足首は、歩行時の衝撃を吸収するクッションの役割があります。 足首を傷めると、吸収しきれなかった歩行時の衝撃がそのまま膝や腰、さらには股関節へとダイレクトに伝わります。その衝撃が膝や腰、股関節に負担をかけます。 足首をかばう不自然な歩き方は、骨盤をゆがませる原因の1つです。骨盤のゆがみによって、本来痛みがない部分に痛みが生じる可能性もあります。 足首の治療を後回しにした結果、膝や腰に負担をかけて慢性的な膝痛や腰痛に悩まされる場合もあります。 痛みがある足首の早期治療が、膝や腰を守ることにつながるのです。 身体的ダメージが大きくなり歩行や正座などが難しくなる 軟骨や腱の損傷は、ある一定のラインを越えて進行すると、痛み止めの内服や注射などの治療では回復が難しくなります。 進行を放置すると、関節を金属で固定したり、人工関節に入れ替えたりといった手術の可能性も高まります。 手術により症状は回復しますが、足首をスムーズに動かすことが難しくなる場合も少なくありません。その結果、歩行や正座、階段昇降が難しくなる可能性もあります。 痛みの放置は、症状の悪化を受け入れているに等しいものです。 痛みそのもの、及び手術による大きなダメージを防ぐためにも、放置せず早急に医療機関を受診しましょう。 捻ってないのに痛む足首の治療方法 捻っていないにもかかわらず痛む足首を治療する方法は、主に以下のとおりです。 医師による問診及び各種検査 保存療法 手術療法 再生医療 医師による問診及び各種検査 治療の第一歩は、正確な現状把握です。 レントゲンやCT、エコー、MRIなどの検査で腱や骨内部の状況を確認し、原因を把握します。 医師による問診も、原因把握のために大切なものです。問診では、症状の強さや痛みが発生する具体的な状況、スポーツの実施状況などを聞き取ります。 保存療法 保存療法としてあげられるものは、主に以下のとおりです。 足首の保護 痛みの軽減 筋力の回復 足首を保護する方法は、安静やアイシング、足底板の利用などです。 注射により痛みを軽減し、ストレッチや筋トレといったリハビリを通じて、筋力を回復させます。 医師や理学療法士の指示のもと、正しい保存療法を受けることで、手術を回避できる可能性もあります。 手術療法 足首の関節や軟骨、骨の損傷が大きくなり、日常生活に支障がある場合には、手術も選択肢としてあげられます。 手術方法は、内視鏡手術から骨の角度を調整する骨切り術までさまざまです。原因疾患や症状によって、術式は異なります。 医師とよく相談し、納得した上で症状に適した術式を選択しましょう。 再生医療 保存療法や手術療法とも異なる、新たな治療方法が再生医療です。 再生医療とは人間が持っている自己治癒能力に着目したアプローチで、主なものとしては、幹細胞治療とPRP療法があげられます。 幹細胞治療は、身体の機能を修復する幹細胞を培養し、点滴や注射などで投与する方法です。 PRP療法は、自分の血液から精製された血小板を濃縮した液体を患部に注射する方法です。血小板は傷ついた組織や細胞に集まり、細胞の増殖や分裂を促すタンパク質の一種である成長因子を放出します。 捻ってないのに足首外側が痛む原因を把握して適切な治療を受けよう 捻っていないのに足首の外側が痛いときは、整形外科疾患だけではなく内科疾患のサインの可能性があります。 捻っていないから大丈夫、もしくは歩けるから様子を見ようと考えて放置すると、心身の状況が悪化し、日常生活にも支障をきたすこともあります。 早急に医療機関を受診し、必要な治療を受けることで回復、もしくは悪化防止に努めましょう。 足首外側の痛みがあり強い不安を感じている方は、リペアセルクリニックの無料電話相談をご利用ください。 現在の症状や不安な点などを直接うかがい、必要な情報を提供いたします。 捻ってない足首外側の痛みに関するよくある質問 外くるぶしの下が歩くと痛いのはなぜですか? 主な原因は、本記事で紹介した足首の捻挫です。足首の捻挫では、直後から足首の外側が痛むことが多く、腫れや皮下出血が生じることもあります。 捻挫の急性期はRICE処置を行い、その後徐々にリハビリを進めていきます。RICEとは、安静(REST)、冷却(ICE)、圧迫(COMPRESSION)、挙上(ELEVATION)の頭文字を用いた名称です。 捻挫であっても、足関節の症状が強く残る場合は、手術も選択肢となります。 下記の記事で、足首の捻挫における対処法を解説していますので、あわせてご覧ください。 くるぶしがぷよぷよと腫れて痛む原因はなんですか? 主な原因としては、ガングリオンや滑液包炎などがあげられます。 ガングリオンは関節周囲に発生する良性の腫瘍で、滑液包炎は関節と皮膚の間にある滑液包の炎症です。 治療法としては、腫れている部分の内容物を吸引して排出する、手術によって病変を除去するなどがあります。 腫れが生じる理由は1つとは限らないため、自己判断せずに、医療機関で詳しい検査を受けて原因を明確にしましょう。原因把握が回復の第一歩です。 足にできるガングリオンについては、以下の記事で詳しく解説していますので、あわせてご覧ください。 参考文献 (文献1) 疲労骨折|日本スポーツ整形外科学会 (文献2) 痛風|MSDマニュアル家庭版
2026.03.31 -
- 肩関節、その他疾患
- 肩関節
「レントゲンでは異常がなかったのに、左肩が痛い」 「ネットで調べたら、左肩が痛いときにはスピリチュアルな意味があると書いてあった」 「いったいどういうことなんだろう」 原因がわからないまま左肩痛が続く方は、多くの疑問や不安を抱えていることでしょう。 左肩の痛みには、未来への不安や「ツインレイ」との出会いなどスピリチュアルな意味があるとの説も一概には否定できません。 しかし、スピリチュアルな意味を探るだけで終わっては、身体の不調を見逃す可能性があります。 本記事では、左肩が痛みに隠されたスピリチュアルな意味と、主な原因疾患について解説します。 左肩の痛みについて、心身両面から原因を探れる内容ですので、ぜひ最後までご覧ください。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。 左肩の痛みが気になる方も、お気軽にご登録ください。 左肩が痛いスピリチュアルな意味とは 左肩が痛いときのスピリチュアルな意味は、主に以下の3つです。 未来への不安 人間関係の負荷 ツインレイとの共鳴 未来への不安 左肩が痛いときに考えられるスピリチュアルなメッセージの1つが、未来への不安です。仕事に関するキャリア、子どもの将来や親の介護といった家庭における不安などが関係しています。 体の左側は「女性性」をあらわすとされており、恋愛や結婚、出産などの悩みも関係するといわれています。 不安は誰でも感じるものですが、悩み過ぎは禁物です。ストレスにより左肩痛以外の症状が生じる場合もあるため、可能な限り、未来ではなく今に集中しましょう。 人間関係の負荷 左肩が痛い場合、人間関係の負荷といったメッセージが隠れています。とくに、家族や職場での負荷が肩に蓄積しやすいとされています。 人間関係の負荷が多い方は、言い換えると強い責任感の持ち主です。「すべて自分でやらなくては」との思いが強くなると、筋肉の緊張として現れる場合があります。 大変なときは他の方の力を借りる、自分の時間を持つ、信頼できる方に苦しい気持ちを話すといった対策が必要です。 ツインレイとの共鳴 ツインレイとは、スピリチュアル用語で、魂の伴侶を意味します。前世で1つだった魂が、2つの身体に宿った際の片方がツインレイです。 運命の相手とされるツインレイと出会うときに、左側に予兆が現れるといわれます。 電気が走るような痛みや、内側から響くような痛みは、ツインレイとの出会いのタイミングであるとされます。 病院で「異常なし」と診断される左肩痛の原因 医療機関で異常なしといわれても左肩が痛い場合は、自律神経やホルモンバランスの乱れなどが関係しているケースがあります。 筋膜や自律神経の乱れ レントゲンやCTなどで見つからない左肩痛の原因としてあげられるものは、筋膜の癒着やストレスによる自律神経の乱れです。 筋膜とは筋肉を包む膜であり、筋肉を使い過ぎたり同じ姿勢が続いたりすると、周囲に癒着して神経を刺激します。 また、ストレスにより交感神経が優位になると血管が収縮し、痛み物質が作られやすくなります。 ストレスが続いた場合、脳が痛みに敏感になり、少しの刺激で痛むケースも少なくありません。 ホルモンバランスの変化と関節炎 女性ホルモンの1つであるエストロゲンには、関節内の腱や腱鞘を保護するはたらきがあります。 更年期によりエストロゲンが減少すると、関節の柔軟性が低下し、五十肩と呼ばれる肩関節周囲炎が起こりやすくなります。 更年期は精神的なストレスも重なりやすく、心身両面から肩に負担がかかる時期です。 【スピリチュアル以外】左肩が痛いときに考えられる主な疾患 スピリチュアルな原因ではなく、整形外科疾患や内臓疾患により左肩痛が生じる場合もあります。 主な疾患としては、以下のようなものがあげられます。 肩峰下インピンジメント症候群 肩関節唇損傷 石灰沈着性腱板炎 腱板断裂 内臓疾患 肩峰下インピンジメント症候群 肩峰下インピンジメント症候群とは、肩関節に明確な損傷がない状況において、肩の痛みが生じる疾患です。 原因としては、肩の使い過ぎや筋力の低下、加齢による腱板(肩甲骨と腕の骨をつなぐ腱)の変性などがあげられます。 肩峰下インピンジメント症候群は、ゴルフをされる方がクラブのスイングにより肩関節を損傷する、「ゴルフ肩」の原因の1つです。 ゴルフ肩の詳細については、以下の記事で解説しています。あわせてご覧ください。 肩関節唇損傷 肩関節唇損傷とは、肩関節の一部である関節唇がなんらかの原因で損傷した状態です。 原因としてあげられるものは、スポーツによる肩の使い過ぎ(オーバーユース)や、転倒及び脱臼といった外傷です。 主な症状としては、肩関節痛や可動域制限などがあります。また、肩関節の違和感を生じる場合も多く、再脱臼への不安を抱える方も少なくありません。 石灰沈着性腱板炎 夜も眠れないほどの激痛がある場合、石灰沈着性腱板炎の可能性があります。 石灰沈着性腱板炎とは、腱の中に存在するリン酸カルシウム結晶化により生じる、急性の炎症です。40~50代の女性に多く、石灰の性状がミルク状から石膏状へ変化する際、救急外来レベルの激痛を伴います。(文献1) 激痛で肩関節を動かすことが困難になる場合もあります。 腱板断裂 「腕を上げたり下ろしたりするときに痛む」「肩が動かしにくい」といった症状がある場合は、腱板断裂の可能性があります。 腱板断裂とは、肩甲骨と上腕(いわゆる二の腕)の骨をつないでいる腱が切れた状態です。原因としては、加齢による変性や、転倒による外傷、重い荷物を持ったために生じる肩への強い負荷などがあげられます。(文献2) 腱板断裂を放置すると筋肉が脂肪に変わり、最終的に肩関節が変形するリスクもあります。 内臓疾患 整形外科で異常がないにもかかわらず痛みが続く場合、内臓疾患が隠れている可能性があります。 心筋梗塞や狭心症といった虚血性心疾患では、左肩からあご、胸などにかけて痛みが生じます。冷や汗や息苦しさを伴う場合は、一刻を争うため、早急に医療機関を受診しましょう。 膵炎や膵臓がんに関連する痛みは、背中や左の肩甲骨付近にかけて突き抜けるようなものです。 また、胃潰瘍ではみぞおちや左背部、肩が痛む場合があります。 肩の痛みと内臓疾患の関係については、以下の記事でも紹介していますので、あわせてご覧ください。 左肩が痛いときの治療方法 左肩が痛いときの治療方法としては、問診及び検査、保存療法、手術療法があげられます。 医師による問診及び各種検査 医師による問診では、現在の症状に加えて、仕事や家事、育児、介護といった日常生活の状況を聞き取ります。 肩の痛みに関する検査は、レントゲンや超音波検査、MRIなどです。 レントゲンでは、骨の構造や石灰化の有無を確認し、超音波検査では、腱及び筋膜の動き、微細な炎症などを観察します。 MRIは、腱板断裂の範囲や筋肉の萎縮度など、肩関節の軟部組織を評価する検査です。 保存療法 保存療法は、注射や薬を用いて痛みによる辛い症状を和らげるものです。詳細を表に示しました。 治療方法 詳細 薬物療法 抗炎症薬(NSAIDs)をベースに、神経の過敏性を抑える薬で痛みの悪循環を遮断する ステロイド注射 急性期の強い痛みを和らげる ヒアルロン酸注射 関節内の滑りをスムーズにし、摩擦やすり減りを軽減する ハイドロリリース 超音波で筋肉の状況を確認しながら、筋肉と筋膜の間に生理食塩水を注射し、癒着をはがす 以下の記事では、ステロイド注射について詳しく解説していますので、あわせてご覧ください。 手術療法 肩関節の筋肉や組織の損傷が激しい場合、手術を検討するケースもあります。手術が検討される主な状況を以下に示しました。 完全な腱板断裂 保存療法を数カ月続けても改善しない痛み 日常生活に著しい支障がある状況 近年は関節鏡(内視鏡)を用いた手術も実施されています。関節鏡手術は、傷跡が小さく体への負担が少ないところが利点です。 慢性的な左肩の痛みの新たな選択肢「再生医療」について 再生医療とは、人間が持っている再生する力を用いた治療法です。 当院リペアセルクリニックでは、幹細胞治療とPRP療法を実施しています。 幹細胞治療は、自分の体内にある幹細胞を培養し、点滴や関節及び脊髄腔への注射などで投与する方法です。幹細胞には、身体の機能を修復する役割があります。 PRP療法は、自分の血液から精製された血小板を濃縮した液体を患部に注射する方法です。血小板は傷ついた組織や細胞に集まり、タンパク質の一種である成長因子を放出します。 以下の記事は、肩腱板損傷に対する幹細胞治療の症例です。あわせてご覧ください。 左肩が痛いときはスピリチュアルな意味も考えつつ医療機関を受診しよう 左肩の痛みは、体や心からのSOSサインと考えられます。未来への不安や人間関係の負担といったスピリチュアルなメッセージの可能性もあれば、年齢による体の変化、各種疾患の可能性もあります。 スピリチュアル面での気づきや行動も大切にしつつ、それでも改善されない場合は、医療機関を受診して適切な治療を受けましょう。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。ぜひご利用ください。 左肩の痛みとスピリチュアルに関するよくある質問 左肩が痛いときには霊が取りついているのですか? スピリチュアルの考えでは、肩が痛かったり重かったりするときは、霊的存在が取りついているとされています。 左肩の重さを負のエネルギーと呼ぶ場合もあります。しかし、それは他人からの念ではなく、自分自身の責任感や過度な我慢が影響していることが多い状況です。 また、責任感や我慢強さがストレスになって左肩の痛みにつながるケースもあります。信用できる方に悩みを相談したり、医療機関で診察を受けたりして痛みを和らげていきましょう。 スピリチュアルな意味が気になるときも医療機関を受診した方が良いでしょうか? 夜眠れないほどの痛みがある場合や、1週間以上左肩痛が続く場合は、早急に受診しましょう。 スピリチュアルな気づきではなく、身体からのサインの可能性もあります。放置すると腱板断裂のように自然治癒が難しい疾患へ進行したり、内科疾患を見逃したりする場合もあります。 早めに受診して、自分の心身を守っていきましょう。 参考文献 (文献1) 石灰沈着性腱板炎(石灰性腱炎)|公益社団法人日本整形外科学会 (文献2) 腱板断裂|北里大学北里研究所病院
2026.03.31 -
- 脊椎
- 脊椎、その他疾患
「朝、顔を洗おうとして前かがみになった瞬間に腰がピリッと痛む」 「ゴミを拾おうとして前かがみになると重だるさがある」 そんな、前かがみの腰痛に悩んでいる方も多いことでしょう。 前かがみの姿勢は、まっすぐ立っているときよりも腰に多くの負担をかけています。 本記事では、前かがみで腰が痛む3つの原因や、今すぐ試せるストレッチ、治療方法について解説します。 腰痛への不安を解消する助けになりますので、ぜひ最後までご覧ください。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。 腰痛でお悩みの方は、ぜひご登録ください。 前かがみ腰痛が起こる主な原因 そもそも前かがみは、腰に負担がかかる姿勢です。 高知工科大学の研究では、まっすぐ立った姿勢の腰椎負担を100とした場合、前かがみで立った姿勢は最大165まで増加しました。前かがみで座った姿勢では、最大185まで増加しています。(文献1) それに加えて、腰椎のクッションである椎間板や筋肉および筋膜、仙腸関節などにトラブルが生じると、前かがみ腰痛につながるのです。 椎間板由来 「ピリッ」と電気が走るような腰痛や足のしびれは、腰椎のクッションである椎間板への負担が関係しています。前かがみになることで椎間板の中身が後ろへ飛び出し、神経に触れてしまうのが腰痛の直接的な原因です。 レントゲンで大きな異常がなくても、椎間板の機能低下により神経が過敏になっているケースも少なくありません。椎間板の機能低下を放置すると、慢性的な腰痛やしびれにつながる可能性があります。 腰痛が続く場合は、レントゲン以外の検査を受けることも検討しましょう。 筋・筋膜由来 腰痛に加えて、腰全体が重かったりだるくなったりする場合は、筋肉および周りの膜(筋膜)の血流低下が主な原因です。 同じ姿勢が長時間続くと、腰の筋肉が緊張し、血流の低下や酸素不足を招きます。血流低下により筋肉内の老廃物が蓄積され、トリガーポイントが生じます。トリガーポイントとは、痛みの引き金になる硬いしこりです。 前かがみ姿勢になると、トリガーポイントが刺激され、腰痛やだるさを引き起こします。 冷えやストレスで体がこわばるとさらに悪化しやすく、マッサージをしてもすぐ元に戻る点が特徴です。筋肉そのものを柔らかくし、血流を再開させるアプローチが必要になります。 以下の記事でも、筋・筋膜性の腰痛について解説していますので、あわせてご覧ください。 仙腸関節由来 腰の中央ではなく、お尻のすぐ上が痛むときは、骨盤のつなぎ目である仙腸関節が原因と考えられます。 仙腸関節は数ミリしか動かない関節です。前かがみ姿勢のときに仙腸関節の可動性が制限されると、関節周囲の靭帯に過剰なストレスがかかり、腰痛につながります。 骨盤が前や後ろに傾きすぎていると、仙腸関節に常時ストレスがかかり、特定の角度になった瞬間に強い腰痛が生じます。 腰だけケアしても治りにくい腰痛では、多くの場合、仙腸関節や骨盤が原因です。 前かがみ腰痛を和らげるストレッチ この章では、前かがみ腰痛を和らげるためのストレッチを3種類紹介します。 以下の記事でも、腰痛のストレッチを紹介しておりますので、あわせてご覧ください。 【ハムストリングス】前屈をスムーズにする太もも裏の柔軟 ハムストリングスと呼ばれる太もも裏の筋肉は、骨盤とつながっています。 ハムストリングスが硬いと、前かがみになろうとしたときに骨盤が後ろに引っ張られてしまい、スムーズに動きません。動かない骨盤の代わりに腰椎が無理に曲がり、腰痛が生じます。 ここでは、ハムストリングスを柔軟にするストレッチとして、ジャックナイフストレッチを紹介します。手順を以下に示しました。 立った状態で、両手で自分の足首をしっかり掴む 胸と太ももをピタッとくっつける(膝は曲がっていてOK) 胸と太ももを離さないように意識しながら、ゆっくりとお尻を上に突き出す 太ももの裏が「痛いけど気持ち良い」と感じる場所で10秒キープする これを朝晩5回ずつ行うことで、ハムストリングスの柔軟性が向上し、前かがみの動作がスムーズになります。(文献2) 無理に膝を伸ばそうとせず、胸を離さないことが腰を守る大切なポイントです。 【腸腰筋】骨盤を正しい位置へ戻す股関節リリース 足の付け根にある腸腰筋(ちょうようきん)は、背骨と足をつなぐ筋肉です。 長時間座っていると腸腰筋が縮んで固まり、立ち上がった後も骨盤をゆがませる可能性があります。骨盤がゆがんだ状況で前かがみになると、腰の骨にも不自然なねじれが加わり、腰痛が生じるのです。 ここでは、腸腰筋をほぐして骨盤を正しい位置に戻すための片膝立ちストレッチを紹介します。手順を以下に示しました。 床に片膝をつき、もう片方の足を前に出す 背筋をまっすぐ伸ばしたまま、重心をゆっくり前へスライドさせる 後ろ側の足の付け根が心地よく伸びているのを感じながら、20秒キープする 反対側も同様に行う 腰を反らせるのではなく、おへそを前に突き出すイメージで行うのがポイントです。 腸腰筋がほぐれると骨盤が正しい位置に戻り、前かがみになったときに生じる、腰のつっぱり感が軽減されます。 【オフィスケア】座ったまま1分でできる腰痛予防 オフィスワーク中など、立って身体をほぐす時間がないときに役立つのが、座ったままできるストレッチです。手順を以下に示しました。 椅子に浅く座り、片足を前にピンと伸ばす。この際、つま先は天井に向ける 両手をもう片方の膝の上に置き、背筋を伸ばしたままゆっくりお辞儀する 伸ばしている方の足の裏側が伸びているのを感じながら、15秒キープする 反対側も同様に行う 座ったままのストレッチも腰痛予防に役立ちますが、可能であれば、1時間に1回程度、立ち上がって背伸びをしましょう。椎間板にかかる圧力や腰の負担が軽減されます。 前かがみ腰痛の治療方法 この章では、前かがみ腰痛の治療方法として、保存療法と手術療法および再生医療について解説します。 保存療法 湿布や飲み薬、注射など、いわゆる保存療法は、今ある腰痛を抑えるために必要な治療です。腰痛を我慢して無理に動くと、腰をかばって別の場所まで傷めてしまいます。 ただし、保存療法はあくまでも痛みを和らげるものです。保存療法を続けても状態が変わらないと感じたときは、手術療法も選択肢としてあげられます。 手術療法 前かがみによって生じる腰痛の中には、早急に手術を検討しなければならないケースもあります。 具体例を以下に示しました。 足に力が入らず、つまずきやすい状態である 排尿や排便に支障をきたしている 強い腰痛で歩行困難である これらは神経が強く圧迫されているサインです。 こういった症状がある場合や、保存療法を続けていても腰痛が改善されない場合は、早急に主治医へ相談しましょう。 再生医療 保存療法、手術療法以外の選択肢としてあげられるのが再生医療です。 再生医療の1つに、幹細胞治療があります。 幹細胞治療とは、自分の体内にある幹細胞を培養し、点滴や注射などで投与する方法です。幹細胞には、身体機能を修復する役割があります。 当院、リペアセルクリニックでは、患者様の脂肪から幹細胞を採取し、培養後体内に戻す方法を採用しています。 以下の記事は、腰椎椎間板ヘルニアにおける幹細胞治療の症例記事です。あわせてご覧ください。 前かがみ腰痛の改善にはセルフケアと適切な治療が必要 前かがみの腰痛は、椎間板や筋肉、骨盤など複数の要因が絡み合って起こります。そのため、原因に合わせたセルフケアおよび治療が必要です。 本記事ではセルフケアの一環として3種類のストレッチを紹介しました。ストレッチを行っても腰痛が続く場合は医療機関を受診し、痛みの状況に合った治療を受けましょう。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しておりますので、ぜひご利用ください。 前かがみ腰痛に関するよくある質問 前かがみ腰痛にサポーターは有効ですか? 腰を支えたり、急に前かがみ姿勢になることを防いだりする点で、サポーターは有効です。多くのサポーターは、良い姿勢を保つ効果や、腰の動きを制限して痛みを防ぐ効果があります。 ただし、常にサポーターを使用していると筋力が低下する可能性もあります。 締め付けすぎることで血行不良を起こすリスクもあるため、長時間の使用は控えましょう。 前かがみの腰痛はどれくらいで治りますか? 腰痛の原因にもよりますが、筋肉の炎症由来であれば、安静やストレッチなどにより1〜2週間程度で和らぐことが一般的です。 ただし、ピリッとしたしびれを伴うもの(椎間板由来)や、特定の角度で激痛が走る(骨盤由来)のものは、慢性化する可能性があります。 2週間以上経過しても治らない、しびれや歩きにくさを伴う、腰痛が強くなるなどの場合は早急に医療機関を受診しましょう。 参考文献 (文献1) 椎間板に加わる負荷の推定方法の研究|高知工科大学 (文献2) ジャックナイフストレッチが下肢筋タイトネスとキック動作に与える影響|デサントスポーツ科学
2026.03.31 -
- 頭部
- 頭部、その他疾患
- その他、整形外科疾患
三叉神経痛は、洗顔や歯磨きなどで顔に少し触れただけでも激痛が走る疾患です。顔の痛みが強くて直接触れられないものの、「何とかして痛みを和らげる方法はないか」と悩んでいる方もいるのではないでしょうか。 三叉神経痛の痛みを和らげるには、顔から離れた「手」のツボ押しが効果的です。手のツボであれば、痛む顔に直接触れることなく、手軽にセルフケアができます。 本記事では、三叉神経痛に効果的な手のツボの位置や正しい押し方を解説します。ツボ押し以外の治療法も紹介するので、ぜひ参考にしてください。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。神経痛の治療法でお悩みの方は、ぜひ公式LINEにご登録ください。 三叉神経痛に手のツボ押しが有効な理由 三叉神経痛を緩和するためには、手のツボ押しがおすすめです。ここでは、手のツボ押しが有効とされる主な理由を説明します。 遠隔からアプローチできるため 三叉神経痛に対して手のツボ押しが有効なのは、症状が出ている顔に直接触れずに遠隔からアプローチできるためです。 三叉神経痛は顔に少し刺激が加わっただけでも電気が走るような激痛が誘発されることが多く、直接顔のツボを押すのはおすすめできません。 たとえば、遠絡療法などの考え方では、痛む顔とつながっている手首や手の甲のツボを刺激することで、気の流れを整え、痛みを和らげられるとされています。刺激に敏感な三叉神経痛のケアには、顔への負担を避けて遠隔からアプローチできる手のツボ押しが適しています。 自律神経を整えて痛みの緩和につなげられるため 自律神経を整えて痛みの緩和につなげられる点も、手のツボ押しが有効な理由の一つです。 三叉神経痛の悪化には、精神的なストレスや疲労による自律神経の乱れが深く関係していると考えられます。痛みが続くと交感神経が優位になって体が緊張し、さらに痛みが強くなるという悪循環に陥る可能性が高いため注意が必要です。 この場合、手のツボを優しく刺激することで、副交感神経が優位になり心身がリラックスできます。また、脳に伝わる刺激によって鎮痛物質が分泌されやすくなる効果も期待できます。手のツボ押しは、ストレスによる自律神経の乱れを整え、痛みの悪循環を断ち切るために有効な方法の一つです。 三叉神経痛に効果的な手のツボと押し方 ここからは、三叉神経痛に対するツボ押しとして手軽に試せる、具体的なツボの位置と押し方を紹介します。 合谷(ごうこく) 三叉神経痛におすすめしたいツボが「合谷(ごうこく)」です。合谷は脳に刺激が伝わりやすく、痛みを緩和する鎮痛物質(エンドルフィン)の分泌を促す効果が期待できます。 合谷は、手の甲側の親指と人差し指の骨が交わる付け根から、やや人差し指側のくぼみにあります。押し方のポイントは以下のとおりです。 反対の手の親指と人差し指で挟むように持つ 親指の腹で少し痛気持ち良いと感じる程度の強さで押す ゆっくり優しく圧をかける 合谷は顔の痛みを和らげる代表的なツボです。日々のセルフケアにぜひ手のツボ押しを取り入れてみてください。 内関(ないかん) 三叉神経痛に効果的な手のツボとして「内関(ないかん)」も挙げられます。内関は、自律神経を整えたり、心身をリラックスさせたりする効果が期待できるツボで、ストレスからくる痛みの緩和につながります。 場所は、手首の内側(手のひら側)の横ジワから指幅3本分ほど肘側に上がったところの、2本筋の間にあります。押し方のポイントは以下のとおりです。 反対の手の親指をツボに当てる 息をゆっくり吐きながら、優しく押し込む 深呼吸をしながら数回繰り返す 内関は押すと気持ちが落ち着くツボです。痛みによる不安やストレスを感じたときに押しましょう。 三叉神経痛の手のツボを押す際の注意点 三叉神経痛に対する手のツボ押しは手軽にできるセルフケアの一つです。しかし、誤った方法でツボを押すと逆効果になる場合もあります。 以下で、ツボ押しによるセルフケアの注意点を解説します。 気持ち良さを感じる程度に優しく押す 手のツボを押す際は、力任せに押さず、じんわりとした痛みを感じる程度の強さにとどめましょう。我慢して強く押しすぎると、筋肉や神経を痛めるだけでなく、身体に対する新たなストレスとなり、かえって痛みを悪化させてしまうリスクがあります。 早く痛みをなくしたいと焦って強く揉むのは避けてください。三叉神経痛の手のツボは、ゆっくりと深呼吸をしながら呼吸に合わせて優しく押しましょう。 適切な強さで優しくツボを押すことで、心身がリラックスし、期待する効果を得やすくなります。 痛みが悪化する場合は無理をしない ツボ押しによるセルフケアをしていて痛みが悪化する場合は、無理に続けず医療機関に相談してください。 三叉神経痛になりやすい人の多くは、血管による神経の圧迫など根本的な原因が潜んでいる可能性が高く、ツボ押しなどのセルフケアだけでは改善に限界があります。 ツボ押しをしても痛みが引かない場合や、食事や会話など日常生活に支障が出るほどの痛みが続く場合は、自己判断でのケアを中止し、専門家の診断を仰ぎましょう。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。三叉神経痛の痛みでお悩みの方は、ぜひ公式LINEにご登録ください。 ツボ押し以外の三叉神経痛の治療法 セルフケアで痛みが治まらない場合は、専門的な治療が必要です。ここでは、ツボ押し以外の三叉神経痛の治療法を紹介するので、ぜひ参考にしてください。 鍼灸治療 鍼灸院での治療は、三叉神経痛に対する東洋医学的アプローチとして選択されます。鍼灸治療によって全身の気血の流れや自律神経を整えることで、痛みを感じる境界を上げ、発作の頻度や痛みの程度の軽減が可能です。 具体的には、顔面のツボだけでなく、手足の遠隔のツボなども使いながら、一人ひとりの体質に合わせて施術します。これにより、心身がリラックスし、痛みの悪循環を断ち切りやすくなります。 鍼灸治療は薬の副作用が心配な方や、手術を避けたい方にとって、痛みをコントロールするための有効な手段です。 西洋医学的アプローチ 痛みを直接的に抑えたり、根本的な原因を取り除いたりするためには、病院やクリニックでの西洋医学的なアプローチが効果的です。 症状の程度に合わせて、痛みの伝達を抑える内科的治療から原因を取り除く外科手術まで、適切な治療法を選択できます。 それぞれの治療法の概要と特徴は以下のとおりです。 治療法 概要と特徴 内服治療 抗てんかん薬などを使用して神経の異常な興奮を抑える 初期治療として選ばれる 副作用や長期間の使用で効果が薄れることがある 神経ブロック注射 神経節やその周辺に麻酔薬などを注射して痛みの伝達を遮断する 筋肉のこわばりを取り、血流を良くする効果が期待できる 外科手術 耳の後ろを切開し、三叉神経を圧迫している血管を移動させる「微小血管減圧術」などを行う 全身麻酔と入院が必要になる まずは内服薬やブロック注射で痛みを和らげ、それでも改善が難しい場合に手術が検討されます。段階的に治療を進められる点も、西洋医学的アプローチならではの特徴です。 漢方薬による体質改善 三叉神経痛には、漢方薬を服用して体質改善や痛みの緩和を目指すアプローチもあります。漢方薬は、西洋薬の副作用が合わない場合や、冷え・ストレスなどの根本的な体質から改善したい場合にとくにおすすめです。 具体的には、患者の症状に合わせて体を温めて血の巡りを良くする漢方や、自律神経を整えて気の巡りを改善する漢方などが処方されます。 鍼灸治療や西洋薬と併用して使用されることも多く、身体の状態を底上げしながら痛みを和らげたい方にとって、漢方薬は有効な選択肢になります。 手のツボで三叉神経痛を和らげ専門機関への相談も検討しよう 三叉神経痛による顔の激痛に対し、直接顔に触れずにできる手のツボ押しは痛みを和らげるセルフケアとしておすすめです。手のツボは、優しく気持ち良さを感じる程度の強さで押しましょう。 ただし、ツボ押しはあくまで痛みを緩和する補助的な手段であり、根本的な原因を解決するものではありません。痛みが悪化したり、長引いたりする場合は、西洋医学的な治療や鍼灸治療なども検討するようにしてください。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。三叉神経痛の治療法でお悩みの方は、ぜひ公式LINEにご登録ください。 三叉神経痛に関するよくある質問 三叉神経痛に効くツボは手以外にもありますか? 三叉神経痛に効くツボは、手以外にも存在します。実際に、顔のツボである下関(げかん)や頬車(きょうしゃ)も痛みの緩和に役立つとされています。 しかし、痛みがひどい時は無理に顔に触らないでください。代わりに手のツボや足にある足三里(あしさんり)など、顔から離れたツボを使うと効果的です。三叉神経痛の痛みを和らげたいときには、まず手足のツボから試すようにしましょう。 ツボ押し以外に自分でできる対策はありますか? 三叉神経痛を改善するためには、ツボ押し以外にも、ストレスを減らして自律神経を整えることが重要です。疲労や精神的なストレス、体の冷えは自律神経を乱し、三叉神経痛の発作を誘発したり痛みを悪化させたりする要因になりかねません。 また、三叉神経痛のときに明確に禁止されている食べ物はありませんが、冷たい飲み物や硬い食べ物は咀嚼時に痛みを誘発しやすいため避けましょう。
2026.03.31