専門医が語る、選ばれる再生医療
の安全性と秘密
【再生医療】治療の新たな選択肢に!
低リスクで元の元気な体に戻る治療法をプロがお話します!
なぜ!?当院が選ばれるのか??
そこには幹細胞の強さに秘密があった!!
独自の培養技術について詳しく解説を行います。
症例紹介
東京・大阪・札幌の3院で、変形性関節症、脳卒中後遺症、脊髄損傷など、さまざまな疾患で改善を実感された症例をご紹介します。
-
- 脳神経・脊髄の症例
- 頚椎・腰椎ヘルニア・狭窄症・脊髄損傷・脊髄梗塞などの症例
- 幹細胞治療の症例
歩行スピードの改善を実現した50代女性の脊髄損傷再生治療 「鎮痛薬を4種類飲んでも、この痛みは治まらないのでしょうか…」。胸髄腫瘍の摘出手術後、脊髄損傷による後遺症に約7年間悩まされてきた50代女性の患者様。右上半身には洋服の摩擦や風が当たるだけでヤスリで擦られるような激しい痛みが常時あり、臍から下の感覚も消失している状態でした。"リペア幹細胞"を脊髄腔内に投与する治療を経て、筋力検査で複数の筋群に向上がみられ、周囲から認識されるほど歩行スピードが改善しました。さらなる改善にも期待が持てる状況です。 治療前の状態 約7年前から背部・腹部への激しい痛みが出現し、のちに胸髄腫瘍と診断された 腫瘍摘出手術を受けたものの、術後に脊髄損傷の後遺症が残存 右上半身に常時疼痛があり、鎮痛薬4種類を服用しても効果は限定的 臍から下の表面感覚が消失し、目で見ないと衣服の着脱も判断できない状態 患者様は約7年前から咳をするたびに背部や腹部に激しい痛みが走るようになりました。複数の医療機関を受診しましたが原因が特定されず、その後、右上半身の温度や熱の感覚が消失し始めました。精密検査の結果、第7胸椎に良性の脊髄腫瘍があり、脊髄空洞症を引き起こしていることが判明。腫瘍の摘出手術を受けましたが、術後に脊髄損傷の後遺症が残りました。 退院後は鎮痛薬を4種類処方されていましたが、右上半身の激しい痛みへの効果は限定的でした。担当医からは「これ以上の増量は医療麻薬が必要になる」と説明を受け、新たな改善の手段を求めて当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて脊髄損傷がみられます。 <治療内容>脊髄腔内に2500万個の"リペア幹細胞"を計3回投与+1億個を点滴投与 脊髄腔内ダイレクト注射により2500万個の"リペア幹細胞"を計3回にわたり投与しました。また、慢性疼痛に対して1億個の"リペア幹細胞"を点滴で1回投与しました。手術や入院の必要はなく、患者様の状態に合わせた段階的な治療を進めることができました。 治療後の変化 1回目の投与後、筋力検査で複数の筋群に向上が確認された 2回目の投与後、周囲から認識されるほど歩行スピードが改善 医師の処方によるスクワットの自主トレーニングを継続中 右上半身の慢性疼痛は継続観察中で、さらなる改善に期待 1回目の"リペア幹細胞"投与後、筋力検査において複数の筋群で向上が確認されました。太もも裏の筋力は右側で5段階中4から5へ、腸腰筋は左側で5段階中4から5(マイナス)へと改善がみられています。2回目の投与後には歩行スピードの向上が周囲から認識されるレベルまで改善し、現在はスクワットによる自主トレーニングも継続されています。 鎮痛薬4種類を服用しても改善が困難だった状況から、筋力や歩行機能に確かな変化が現れたことは、患者様にとって大きな希望となっています。右上半身の慢性疼痛については半年から1年かけて効果が発現すると見込まれており、継続的な観察を行っています。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.26 -
- ひざ関節の症例
- 半月板の症例
- 関節の症例
- 幹細胞治療の症例
手術を回避し膝の痛みを和らげた60代女性の再生治療 「このまま痛みが続くなら手術しかないのかな…」。20年前の受傷をきっかけに、右膝の痛みに長年悩まされてきた60代女性の患者様。右変形性膝関節症・右半月板損傷と診断され、ヒアルロン酸注射などの保存療法では効果が限定的でした。痛みは10段階中7〜8という深刻な状態でしたが、"リペア幹細胞"による治療を経て、痛みが10段階中3まで軽減し、日常生活の質が向上しました。さらなる改善にも期待が持てる状況です。 治療前の状態 20年前にしゃがんだ際に右膝を受傷し、その後痛みが再燃した サポーターの装着や関節穿刺、ヒアルロン酸注射を受けたが効果は限定的 右膝に水腫がみられ、レントゲン検査で変形性膝関節症中期と診断 痛みは10段階中7〜8と深刻で、日常生活に大きな支障が出ていた 患者様は20年ほど前にしゃがんだ際、右膝から音がして受傷されました。その後は落ち着いていたものの、昨年の夏に右膝の痛みが再燃。サポーターを装着しても改善せず、水腫がみられたため関節穿刺やヒアルロン酸注射を受けましたが、効果は限定的でした。 レントゲン検査では右変形性膝関節症と診断され、同時に半月板の損傷も確認されました。保存療法では根本的な改善が難しく、手術に頼らずご自身の組織修復力を活かす再生医療を選択されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認め、同時に半月板の損傷も認められます。 <治療内容>右膝に5000万個の"リペア幹細胞"を計2回投与+PRP 右膝に5000万個の"リペア幹細胞"を計2回にわたり投与しました。また、PRP療法も1回施行し、ご自身の血液成分を活用した組織修復の促進を図りました。手術や入院の必要はなく、半月板を温存したまま治療を進めることができました。 治療後の変化 痛みが10段階中7〜8から3まで軽減し、全体的に痛みが和らいだ 長時間の歩行では痛みが出ることがあるものの、日常生活の質が向上 手術を回避しながら、半月板を温存した状態で改善を実現 "リペア幹細胞"の継続的な効果により、さらなる改善にも期待 "リペア幹細胞"の投与とPRP療法を組み合わせた治療の結果、痛みは10段階中7〜8から3まで軽減しました。長時間の歩行で痛みが出ることはあるものの、全体的に痛みが和らぎ、日常生活の質が大きく向上しています。 手術への不安を抱えていた患者様にとって、半月板を温存したまま痛みの軽減を実現できたことは大きな安心につながりました。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.24 -
- 股関節の症例
- 関節の症例
- 幹細胞治療の症例
人工関節を回避し歩く喜びを取り戻した60代女性の股関節再生治療 「もう人工関節しかないのでしょうか…」。3年以上にわたり右股関節の激しい痛みに悩まされてきた60代女性の患者様。右変形性股関節症と診断され、足を曲げる動作や外側に開く動作のたびに強い痛みが走り、右足への荷重を避ける歩き方が習慣化していました。痛みは10段階中8という深刻な状態でしたが、"リペア幹細胞"による治療を経て、痛みが10段階中2まで大幅に軽減し、何かにつかまらずに歩けるまでに回復されました。 治療前の状態 3年以上続く右股関節の強い痛みで、日常生活に大きな支障が出ていた 足を曲げる動作や外側に開く動作で激痛が出現し、股関節の伸展は0度までしかできない状態 右足への荷重を避ける歩き方が習慣化し、歩行パターンが崩れていた 痛みは10段階中8と深刻で、人工関節手術への不安を抱えていた 患者様は特に足を曲げる動作や外側に開く動作で強い痛みが出現し、右足への荷重を避けるような歩き方が習慣化していました。その結果、股関節の後ろへの動きは0度までしか行えない状態にまで悪化していたのです。人工関節手術には抵抗があり、自身の細胞を活用した治療で少しでも痛みを軽減したいというお気持ちから当院を受診されました。 3年以上続く変形性股関節症では、保存的治療による根本的な改善は困難とされています。関節の変形が進行した状態では人工関節置換術が選択されることが多くなりますが、手術への不安や抵抗感をお持ちの患者様も少なくありません。そこで、ご自身の細胞を活用した再生医療という新たな選択肢をご提案いたしました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認めます。 <治療内容>右股関節に約1億個の"リペア幹細胞"を計3回投与+追加5000万個 右股関節に約1億個の"リペア幹細胞"を計3回にわたり投与し、さらに補完として5000万個の追加投与を実施しました。また、PRP療法(自己多血小板血漿)も併用し、段階的な治療を進めました。手術や入院の必要はなく、関節を温存したまま治療を行うことができました。 治療後の変化 PRP療法後に痛みが明確に軽減し、前向きな変化を実感 "リペア幹細胞"投与後、痛みが10段階中8から2まで大幅に改善 何かにつかまらずに少し歩けるようになるまで回復 人工関節手術を回避しながら、日常生活動作の継続的な改善を実現 まずPRP療法を複数回施行した結果、痛みが明確に軽減するという前向きな変化が確認されました。その後、右股関節へ"リペア幹細胞"を計3回投与し、さらに補完として5000万個の追加投与を行った結果、痛みは10段階中8から2まで大幅に軽減しました。何かにつかまらずに少し歩けるようになったと、患者様からは感謝のお言葉もいただいています。 人工関節手術を避けたいという強い思いを抱えていた患者様にとって、ご自身の細胞を活用した再生医療は新たな希望となりました。手術を回避しながら痛みの大幅な軽減と歩行機能の改善を実現し、日常生活の質が向上しています。
2026.04.22 -
- 股関節の症例
- 関節の症例
- 幹細胞治療の症例
人工関節の不安から解放された50代女性の両股関節再生治療 「軟骨のすり減りが進むのをただ待つのが不安でたまらない」――臼蓋形成不全による両変形性股関節症で、将来の人工関節が必要と告げられていた50代の患者様。数年前から痛みが悪化し、長距離歩行が困難になっていました。"リペア幹細胞"による治療を経て、右股関節の痛みは10段階中4から2へ、左股関節は6から2へと改善。軟骨の再生を促しながら、人工関節の回避に向けて順調な経過をたどっています。 治療前の状態 数年前から両股関節に痛みが出現し、臼蓋形成不全による初期の変形性股関節症と診断 将来的に軟骨のすり減りが進み、人工関節が必要になる可能性があると告げられた 痛み止めで経過を見ていたが、最近になり痛みが悪化し長距離歩行が困難に 軟骨のすり減りを止めて人工関節を回避したいと再生医療を希望 患者様は数年前から両股関節に痛みを感じ、整形外科を受診したところ臼蓋形成不全による初期の変形性股関節症と診断されました。臼蓋形成不全とは骨盤側の受け皿が浅い状態で、軟骨に負担がかかりやすく変形性関節症に進行しやすい特徴があります。主治医からは将来的に人工関節が必要になる可能性があると告げられていました。 痛み止めを内服しながら経過を見ていましたが、最近になって痛みが悪化し長距離歩行が困難に。軟骨のすり減りの進行を止めて人工関節を回避したいという思いから、再生医療を希望され当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化・臼蓋形成不全を認めます。 <治療内容>両股関節に5000万個の"リペア幹細胞"を計2回投与 両股関節に"リペア幹細胞"5000万個ずつを計2回にわたり投与しました。手術や入院の必要はなく、股関節の軟骨を温存したまま治療を進めることができました。 治療後の変化 初回投与後1ヶ月で右股関節の痛みが10段階中4から2へ、左股関節は6から3へ軽減 1回目の投与から早くも効果を実感 2回目投与後3ヶ月で右股関節2、左股関節2と両側ともさらに改善 長距離歩行の不安が軽減し、人工関節回避に向けて順調な経過 初回投与後わずか1ヶ月で、右股関節の痛みは10段階中4から2へ、左股関節は6から3へと軽減。1回目の投与から早くも効果が現れました。2回目投与後3ヶ月の時点で右股関節2、左股関節2と、両側ともさらに改善が見られています。 治療前は「軟骨がすり減るのをただ待つしかない」という不安を抱えていた患者様ですが、痛みが大幅に軽減し、長距離歩行への不安も和らいでいます。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.20
自分の細胞を活用し、
蘇らせる「再生医療」とは?
薬での治療は限界ではないだろうか。本当に手術は必要だろうか。
そんな思いで悩んだり、あきらめたりしていませんか?
ケガをしても傷跡が少しずつ薄くなる・・
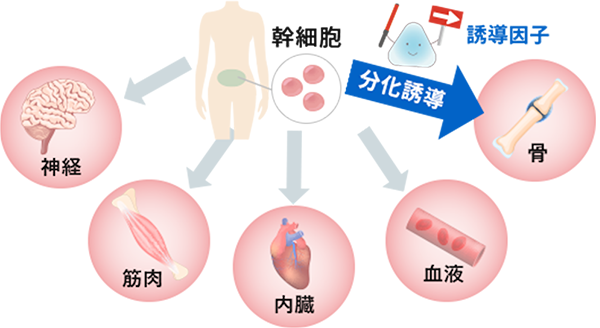
当たり前のようですが、あなた自身の細胞には、弱ったところ、傷ついたところを修復するチカラがあります。
その細胞のチカラを最大限に引き出して治療を行うことを「再生医療」と呼び、おすすめしています。
リペアセルクリニックの特長
当クリニックは、疾患・免疫・美容という分野すべてを、自己細胞を用いた最先端の医療で行うことができる国内でも珍しい部類の医療機関です。
CPC(細胞培養加工施設)の高い技術により、冷凍しない方法で幹細胞を投与できるので高い生存率を実現。
ご自身の細胞や血液を利用するため、アレルギーや拒絶反応といった副作用の心配が少ないおすすめの治療方法です。
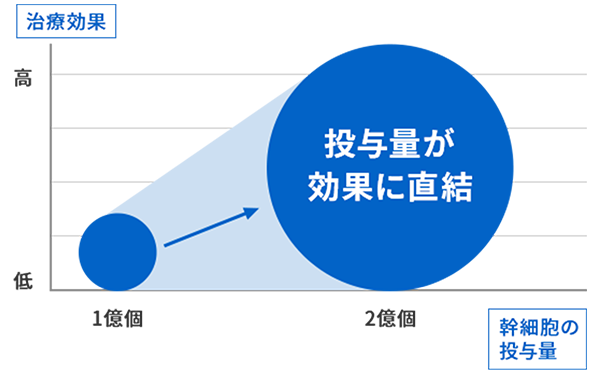
- 2億個の細胞を
投与可能※但し適応による - 高い
安全性 - 入院不要
日帰り - 身体への
負担が少ない - 高い技術力を
もったCPC

LICENSE厚生労働省届出済医療機関
第二種・第三種再生医療等提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に届出し、受理されました。
-

自己脂肪由来幹細胞を用いた脳血管障害の治療
-

自己脂肪由来幹細胞を用いた糖尿病の治療
-

自己脂肪由来幹細胞を用いた肝障害の治療
-

自己脂肪由来幹細胞を用いた変形性関節症治療
-

自己脂肪由来幹細胞を用いた顔面萎縮症、皮膚再生治療
-

自己脂肪由来幹細胞を用いた脊髄損傷の治療
-

自己脂肪由来幹細胞を用いた慢性疼痛の治療
-

多血小板血漿(PRP)を用いた変形性関節症の治療
-

多血小板血漿(PRP)を用いた筋腱炎、靭帯炎の治療
-

多血小板血漿(PRP)を用いた皮膚再生療法
-

悪性腫瘍の予防に対する活性化NK細胞を用いた細胞治療
-

自己脂肪由来幹細胞と自己前骨芽細胞分化誘導上清液を用いた変形性関節症の治療
























当クリニックでは、国内では数少ない自己の幹細胞を用いた「変形性関節症」「脳卒中」「糖尿病」「肝障害」「肌の再生」などの最先端の再生医療および、PRP(多血小板血漿)の関節内投与を再生医療安全確保法のもと、自由診療にて提供しています。再生医療とは、厚生労働省によって受理されることで行うことのできる治療となります。
坂本理事長のブログ
藤間院長のブログ
スタッフブログ
トピックス
-
- その他、整形外科疾患
痛み止めとしてポンタールを処方され「他の痛み止めとどう違うの?」「強さや副作用は大丈夫?」と気になる方もいるのではないでしょうか。 ポンタールは、痛みや炎症を抑えるNSAIDs(非ステロイド性抗炎症薬)の一種で、正しく使えば効果が期待できる薬です。ただし、インフルエンザ時の使用など注意すべきポイントもあるため、事前に理解しておくことが大切です。 この記事では、ポンタールの効果・強さ・ロキソニンとの違い・副作用・注意点までをわかりやすく解説します。ぜひ最後までお読みいただき、ポンタールの不安を解消してください。 なお、当院「リペアセルクリニック」の公式LINEでは、神経痛の治療に用いられている再生医療に関する情報提供と簡易オンライン診断を実施しています。ぜひご登録ください。 ポンタールの基本情報 ポンタールは、痛みや炎症を抑えるNSAIDs(非ステロイド性抗炎症薬)に分類される薬です。まずは、どのような成分でどんな痛みに効果があるのか、基本情報から具体的にみていきましょう。 ポンタールの成分 ポンタールの有効成分はメフェナム酸で、NSAIDs(非ステロイド性抗炎症薬)に分類されます。(文献1) NSAIDsはCOX(シクロオキシゲナーゼ)という酵素を阻害し、炎症・痛み・発熱を引き起こす物質「プロスタグランジン」産生を抑えます。ポンタールはその中でもアントラニル酸系という系統に属しており、比較的古くから使われてきた薬です。 同じNSAIDsには、ロキソニン(ロキソプロフェン)・ボルタレン(ジクロフェナク)・ブルフェン(イブプロフェン)などがあります。 ロキソニンの効果や副作用、効く痛みの種類については、別記事で詳しく解説しています。気になる方はあわせてご確認ください。 ポンタールの効果・効能 ポンタールは、頭痛・歯痛・生理痛・関節痛・術後の痛み・発熱など、幅広い痛みや発熱に使われます。(文献1) 炎症を伴う痛みに効果を発揮しやすいのが特徴で、生理痛や歯科治療後の痛みなどに処方されることが多い薬です。 炎症の原因となる物質の働きを抑えることで、ズキズキとした痛みや腫れを和らげる作用があるため、以下のような症状でよく使用されます。 生理痛がつらい場合 歯の治療後に痛みが出た場合 関節や筋肉の炎症による痛み 剤形は、カプセル(250mg)とシロップ(3.25%)の2種類が代表的で、カプセルが飲みにくい子どもには、シロップが処方されることもあります。 ポンタールの用法・用量 ポンタールの用法・用量は、年齢や体重によって異なります。また、胃への負担を避けるため、空腹時を避けて服用し、できるだけ短期間の使用にとどめることが大切です。 主な用法・用量の目安は以下の通りです。(文献1)(文献2) 対象 用法・用量 成人 【手術後および外傷後など】 ・初回は500mg(2カプセル) ・その後:6時間ごとに250mg(1カプセル) 【急性上気道炎の解熱・鎮痛】 ・1回500mg(2カプセル)をつらいときに服用 ・原則は1日2回まで ・1日最大1,500mg 小児 ・体重1kgあたり6.5mgを目安に服用 用量を超えて服用したり空腹時に服用したりすると、副作用のリスクが高まります。安全に使用するためにも、医師・薬剤師の指示に従って服用するようにしましょう。 ポンタールの副作用 ポンタールは、正しく使用すれば基本的には安全に使用できる薬ですが、他の薬と同様に副作用があらわれることもあります。 ここでは、ポンタールの副作用について以下2つに分けて解説します。 よくある副作用 重篤な副作用 体調に異変を感じた場合は無理に服用を続けず、医療機関へ相談するようにしましょう。 よくある副作用 ポンタールで比較的よくみられる副作用には、次のようなものがあります。 下痢 胃痛・吐き気・食欲不振 眠気・めまい 頻度としては高くないものの、下痢は特徴的な副作用です。過去に経験したことがある方は再発リスクがあるため注意が必要です。 多くは軽度で自然におさまりますが、症状が強い場合や日常生活に支障が出る場合は、無理に我慢せず医療機関へ相談しましょう。 重大な副作用 ポンタールでは、まれに重い副作用があらわれることがあります。頻度は高くありませんが、早めに気づくことが大切です。 主な重大な副作用と、初期症状は以下のとおりです。(文献1) 重大な副作用 主な初期症状 消化管出血・消化性潰瘍 ・黒色便 ・腹痛 ・吐血 ・胃の不快感 腎機能障害 ・尿量の減少 ・むくみ ・体のだるさ 肝機能障害 ・黄疸(皮膚や白目が黄色くなる) ・全身倦怠感 ・食欲不振 アナフィラキシー ・発疹 ・呼吸困難 ・顔や喉の腫れ これらの症状は初期の段階では気づきにくいこともありますが、放置すると重症化するおそれがあります。 表に記載されている以外にも、重大な副作用は存在します。服用後に少しでも異変を感じた場合は、速やかに医療機関へ相談してください。 ポンタールと他の痛み止めの違い ポンタールとロキソニンはどちらが強いのか気になる方も多いですが、鎮痛効果に大きな差はありません。 ただし、効き方や副作用の出やすさには違いがあり、症状や体質によって適した薬は異なります。ポンタールと他の痛み止めの主な違いは以下の通りです。 薬剤名(一般名) 特徴 ポンタール (メフェナム酸) ・比較的古くから使われている薬 ・下痢をはじめとする消化器症状に注意 ロキソニン (ロキソプロフェン) ・胃への負担が軽くなる工夫がされている ・市販されている ボルタレン (ジクロフェナク) ・鎮痛効果はやや強い ・胃腸への負担に注意が必要 カロナール (アセトアミノフェン) ・胃に優しく幅広く使われる ・炎症を抑える作用は弱い ・市販されている 痛み止めは症状や体質、既往歴などをもとに医師が判断して処方しています。処方された薬に不安や疑問がある場合は、自己判断で変更せず、担当医や薬剤師に相談しましょう。 なお、それぞれの痛み止めの違いや使い分けについては、以下の記事で詳しく解説しています。あわせて参考にしてください。 ポンタールにおける禁忌 ポンタールは、体質や健康状態によっては服用できない場合や、注意が必要な場合があります。安全に使用するためにも事前に内容を確認しておくことが大切です。 主な禁忌・注意事項は以下の通りです。(文献1) 区分 対象となる方 禁忌(服用できない方) ・過去にポンタールで下痢を起こしたことがある方 ・アスピリン喘息の既往がある方 (NSAIDsに分類する痛み止めで喘息発作が起きたことがある方) ・消化性潰瘍がある方 ・妊娠末期の方 ・重い血液の異常がある方 ・重い肝機能障害のある方 ・重い腎機能障害のある方 ・重い心不全のある方 ・ポンタールの成分に過敏症(アレルギー)の既往がある方 ・重い高血圧症のある方 慎重投与(医師に相談が必要な方) ・妊娠中の方(妊娠末期を除く) ・授乳中の方 ・腎機能・肝機能が低下している方 ・高齢の方 ・持病がある方 など 持病がある方や、他の薬を服用している方は、事前に医師・薬剤師へ伝えた上で処方を受けるようにしましょう。 ポンタールはインフルエンザの解熱には使えない インフルエンザにかかっているときや、その疑いがある場合は、ポンタールの服用は控える必要があります。 ポンタールは、インフルエンザによる発熱時に使用すると、まれに重篤な合併症である「インフルエンザ脳症」のリスクが高まる可能性があるため、原則として使用は控えられています。(文献3) 本章では、誤って服用してしまったときの対処法と、ポンタールの代わりにインフルエンザで使える解熱薬について詳しく解説します。 誤って飲んでしまった場合の対処法 インフルエンザでポンタールを服用してしまった場合は、まずは落ち着いて体調を確認し、必要に応じて医師や薬剤師に相談しましょう。 とくに、次のようなインフルエンザ脳症の初期症状がみられる場合は注意が必要です。(文献3) 症状 すぐに受診が必要なケース 異常行動 (急に叫ぶ・走り出すなど) ・1時間以上続く ・意識が薄い けいれん ・15分以上続く ・左右非対称である ・繰り返されている 意識障害 ・呼びかけに答えられない ・視線が合わない これらの症状がみられた場合は、一度ポンタールの服用を中断して速やかに医療機関を受診してください。 インフルエンザで使える解熱薬 インフルエンザの解熱には、アセトアミノフェンが一般的に使用されます。アセトアミノフェン(カロナールやアンヒバなど)は、ポンタールやロキソニンとは異なる種類の解熱鎮痛薬で、インフルエンザにも使用できる薬です。(文献3) アセトアミノフェンは市販もされていますが、自己判断で薬を切り替えるのではなく、医師に相談したうえで適切な薬を処方してもらうことが大切です。 なお、アセトアミノフェンについては、以下の記事で詳しく解説していますので、あわせて参考にしてください。 ポンタールを正しく使って痛みと向き合おう ポンタールは、生理痛や歯痛、けがなど幅広い痛みに効果が期待できる薬ですが、医師や薬剤師の指示に従い正しく使用することが大切です。 また、痛みが長引く場合や繰り返す場合は、早めに医療機関を受診することをおすすめします。不安な点がある場合は自己判断せず、医師や薬剤師に相談しながら使用しましょう。 なお、痛みの原因によっては薬だけでなく根本的な治療が必要になることもあります。「このまま痛み止めを使い続けて良いのか不安」「できるだけ体への負担を減らしたい」と感じている方は、一度専門医に相談してみるのも選択肢のひとつです。 リペアセルクリニックでは、再生医療(幹細胞治療・PRP療法)についてのご相談を受け付けています。まずはお気軽に公式LINEからご相談ください。 ポンタールに関するよくある質問 ポンタールと他の痛み止めは併用できる? ロキソニンやボルタレンなど、同じNSAIDsに分類される薬とポンタールの併用は避ける必要があります。(文献1)同種の薬を重複して服用すると副作用(胃腸障害・腎機能障害など)が増強するリスクがあるため注意が必要です。 また、違う種類の痛み止めであるカロナール(アセトアミノフェン)も、自己判断での併用は禁物です。 複数の痛み止めを同時に使用したい場合は、必ず医師・薬剤師に相談してから判断しましょう。 ポンタールは市販で買える? ポンタールは、処方箋が必要な医療用医薬品であり、ドラッグストアや薬局で市販されていません。 服用するには医療機関を受診し、医師の診察を受けたうえで処方してもらう必要があります。副作用や注意点がある薬のため、必ず医師の指示に従って使用しましょう。 なお、同じように処方箋が必要な痛み止めとして、貼り薬のモーラステープも知られています。モーラステープの市販可否や代替できる成分については、以下の記事で詳しく解説していますので、気になる方はあわせてご覧ください。 参考文献 文献1 ポンタールカプセル250mg添付文書(2024年10月改訂(第3版)) 文献2 ポンタールシロップ3.25%添付文書(2024年10月改訂(第3版)) 文献3 インフルエンザ脳症ガイドライン 【改訂版】| 厚生労働省
2026.04.18 -
- その他、整形外科疾患
お尻から脚全体にかけて痛みを感じる場合、梨状筋症候群(梨状筋肉症候群)の可能性が考えられます。梨状筋症候群は坐骨神経痛を引き起こす原因の1つで、お尻から脚にかけて痛みやしびれが生じます。 しかし、梨状筋症候群は坐骨神経痛の原因となる椎間板ヘルニアや脊柱管狭窄症と症状が似ているため、注意が必要です。 本記事では、梨状筋症候群(梨状筋肉症候群)の概要や原因、症状について解説します。坐骨神経痛との関係性やセルフチェック法もまとめているので、ぜひ参考にしてください。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。 梨状筋症候群が疑われる症状でお悩みの方は、ぜひ一度公式LINEにご登録ください。 梨状筋症候群(梨状筋肉症候群)とは 梨状筋症候群とは、お尻の奥にある梨状筋が坐骨神経を圧迫して起こる症状です。梨状筋肉症候群としても周知されていますが、正式名称は梨状筋症候群です。 梨状筋症候群は、お尻の深い場所となる深殿部で坐骨神経が筋肉や組織によって圧迫されて引き起こされる深殿部症候群の1つとして知られています。梨状筋症候群は、中年に多い症状で、なかでも女性の有病率は男性の約6倍です。(文献1) なお、発症頻度は低いといわれています。 坐骨神経痛との関係 梨状筋症候群は、坐骨神経痛を引き起こす原因の1つです。そもそも、坐骨神経痛はお尻や太もも、足などに痛みを生じる症状の総称です。 坐骨神経痛の原因には、梨状筋症候群以外に次の疾患が挙げられます。 腰椎椎間板ヘルニア 脊柱管狭窄症 腰椎すべり症 坐骨神経痛を引き起こす原因の5〜6%は、梨状筋症候群といわれています。(文献1) 梨状筋症候群は、腰ではなくお尻周辺の筋肉に原因がある坐骨神経痛の一種です。したがって、腰椎椎間板ヘルニアや脊柱管狭窄症など、腰椎に原因がある坐骨神経痛とは治療方針が異なります。 椎間板ヘルニアや脊柱管狭窄症との違い 坐骨神経痛の原因は、梨状筋症候群以外に椎間板ヘルニアや脊柱管狭窄症などがあります。梨状筋症候群との違いは、以下の通りです。 梨状筋症候群 椎間板ヘルニア 脊柱管狭窄症 原因 梨状筋が坐骨神経を圧迫して起こる 椎間板の中にある髄核(ずいかく)が押し出されて椎間板中の神経を圧迫して起こる 腰周辺に位置する脊柱管が狭くなることで起こる 好発年齢 中年層 若年層 中高年層 痛みが出やすい姿勢 座っている状態 前に屈んだ状態 身体を後ろに反った状態 いずれも症状が似ていますが、自己判断で見分けるのは困難です。適切な治療を受けるためには、医療機関での診断が必要です。 梨状筋症候群の症状 梨状筋とは、脊椎の下部に位置する仙骨や尾骨の前面から大腿骨上端の突出した部分に伸びている筋肉で、梨状筋症候群の場合、お尻から太腿にかけて痛みやしびれが出る傾向にあります。梨状筋症候群の主な症状は、以下の通りです。 お尻の奥に違和感がある お尻の中央付近を押すと痛みを感じる 座っていると痛みが生じる しびれがある 梨状筋症候群は、梨状筋が坐骨神経を圧迫すると痛みが強くなるといわれています。そのため、座っているときのほうが痛みを感じやすい疾患です。 梨状筋症候群は、MRIやレントゲンでの検査では異常を見つけるのは困難です。 梨状筋症候群の症状セルフチェック法 梨状筋症候群は、セルフチェックで発症の可能性を見極められます。ここからは、梨状筋症候群のセルフチェック法を3つ解説します。 ただし、セルフチェックで症状が見られたからといって、必ずしも梨状筋症候群だと断定できません。セルフチェック法はあくまで判断の目安として、正確な診断は医療機関を受診しましょう。 お尻を押したときに痛みがあるか お尻を押したときに、痛みやしびれが生じた場合、梨状筋症候群の疑いがあります。梨状筋は、仙骨から太もものつけ根に向かって斜めに伸びている筋肉です。 お尻の中央より、少し外側寄りを指で押した際、お尻から足まで痛みを感じるかチェックしてみましょう。痛みを感じた場合、梨状筋症候群の可能性が考えられます。 なお、セルフチェックでは、押したときに足まで違和感があるか確認することがポイントです。 片膝を抱えたときに違和感があるか 片膝を抱えたときに違和感があった場合、梨状筋症候群の可能性が考えられます。セルフチェックでは、仰向けになり、片膝を両手で胸に引き寄せましょう。 片膝を引き寄せた際、お尻や太ももに突っ張った感じや痛みが生じた場合は、梨状筋が坐骨神経を圧迫している可能性があります。片膝を無理に引き寄せると、症状が悪化する場合があるため、セルフチェックを行う際はゆっくり行うことがポイントです。 足を組んだときに症状が出るか 椅子に座った際、片足をもう片方の膝や太ももの上に乗せたときにお尻や太ももに痛みやしびれが生じる場合、梨状筋症候群の疑いがあります。座った姿勢は、梨状筋が坐骨神経を押しつぶす状態になるため、症状が出やすくなります。 とくに足を組むのは梨状筋に負荷がかかりやすく、お尻に痛みが生じたり太ももにしびれが出たりといった梨状筋症候群の症状が出やすい姿勢です。お尻から脚にかけて痛む場合は、梨状筋症候群の可能性があります。 梨状筋症候群で梨状筋が硬くなる原因 梨状筋症候群は梨状筋が硬くなったり腫れたりして、坐骨神経を圧迫することで生じる症状です。梨状筋が硬くなる理由は、主に以下の原因が考えられます。 長時間座りっぱなし 過度な運動 姿勢の乱れ お尻や股関節周りの筋力低下 股関節の変形などの異常 長時間座り続ける状態は、お尻の筋肉が圧迫されて血流が悪くなってしまい硬化の原因につながります。また、スポーツも梨状筋に炎症を引き起こす可能性があるため、注意が必要です。 ゴルフや野球など、股関節を激しくひねる動作を繰り返すスポーツは梨状筋症候群を引き起こしやすい傾向にあります。ただし、筋力の低下も、梨状筋が硬化する原因となるため適度な運動は必要です。 梨状筋症候群の治し方 梨状筋症候群は、症状にあわせて治療が異なります。主な治し方には、以下の治療があります。 保存療法 手術法 再生医療 ここでは、治療法別に梨状筋症候群の治し方を解説するので、参考にしてください。 保存療法 梨状筋症候群の一般的な治療法は、保存療法です。軽度の場合、安静により症状の緩和が期待できます。具体的には、長時間の座りっぱなしの姿勢を避けたり、血流が悪くならないよう温めたりする方法が効果的です。 また、ストレッチやリハビリを通して梨状筋の緊張を緩和し、神経への圧迫を軽減する治療も行われます。日常生活に支障が出るほどの症状が見られる場合、薬物療法や注射療法の梨状筋ブロックで、痛みを抑えます。 手術法 梨状筋症候群で、手術は極めて稀です。保存療法で症状が緩和されず、梨状筋による神経の圧迫が原因の場合は手術が行われます。梨状筋症候群の代表的な手術は、梨状筋切離術です。 梨状筋切離術とは、梨状筋の停止部で筋肉を切り離し、坐骨神経に影響を及ぼさない範囲まで切除する術式です。手術の場合、1〜2週間ほど入院する必要があります。 また、手術後は3カ月程度リハビリを行っていきます。ただし、症状によってはリハビリが半年以上かかる可能性がある点に注意が必要です。 再生医療 梨状筋症候群の治療法として、手術を避けたい場合には再生医療の選択肢もあります。 再生医療では、脂肪由来の幹細胞を用いて治療を行います。幹細胞治療とは、自身の身体から採取した幹細胞を外部で増殖させ、所定の量に達したら再び身体に戻す治療法です。幹細胞を採取する際は、おへその横からごくわずかな脂肪を取るため、身体の負担を最小限に抑えられます。 また、入院・手術を必要とせず日帰りの施術が可能な点も、再生医療の特徴です。ただし、幹細胞治療は幹細胞の培養に1カ月ほどかかります。手術せず治療を受けたい場合に、再生医療は選択肢の1つです。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。 梨状筋症候群が疑われる症状でお悩みの方は、ぜひ一度公式LINEにご登録ください。 梨状筋症候群の疑いがある場合は専門機関を受診しよう 梨状筋症候群は坐骨神経痛の原因の1つで、発症頻度は少ない傾向にあります。とはいえ、過度な運動や長時間の座りっぱなしなどが原因で、引き起こされる症状です。 また、椎間板ヘルニアや脊柱管狭窄症などと症状が似ているため、自己判断で見分けるのは困難です。適切な治療を受けるためには、医療機関を受診する必要があります。 お尻から太ももにかけて、痛みやしびれなどが見られた場合は、医療機関を受診して適切な治療で症状回復を目指しましょう。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。 梨状筋症候群が疑われる症状でお悩みの方は、ぜひ一度公式LINEにご登録ください。 梨状筋症候群に関するよくある質問 梨状筋症候群の効果的なストレッチは? 梨状筋症候群の改善に効果的なストレッチは、以下の3つです。 膝胸抱えストレッチ クロスボディ・ストレッチ プレッツェルストレッチ たとえば、膝胸抱えストレッチは仰向けになり、片膝を胸に引き寄せて梨状筋を伸ばすストレッチです。筋肉の緊張がほぐれ、神経への負担軽減が期待できます。 ただし、強い痛みがあるときに行うと症状が悪化する可能性もあるため、無理のない範囲で行いましょう。万が一、しびれや違和感が出た場合はすぐに中止することが大切です。 梨状筋症候群が治るまでの期間の目安は? 梨状筋症候群が治るまでの期間の目安は、以下の通りです。 症状の程度 治るまでの期間目安 軽度 数週間~1カ月 中程度 3カ月~半年以上 重症 半年以上 ただし、症状の程度や治療内容によって目安は異なります。症状が長引く場合は、医療機関への受診を検討しましょう。 期間を理解して、適切な治療を行うことが早期回復を目指す上で重要です。 寝るときに痛い場合の対処法は? 梨状筋症候群で寝るときに痛みが出る場合は、以下2つの方法を試してみましょう。 横向きで寝る クッションを使用する 横向きで、脚を伸ばした状態で寝ると痛みが緩和される場合があります。横向きで寝る際、膝を曲げると症状がでる可能性があるため、できる限り脚は伸ばしましょう。 また、クッションをお尻の下に敷くと梨状筋への圧迫が軽減され、症状の緩和が期待できます。 梨状筋症候群の疑いがある場合は何科を受診するべき? お尻や脚に慢性的な痛みがある場合、整形外科を受診しましょう。整形外科では、X線やMRIを使用して腰椎や神経の状態を確認するため、梨状筋症候群以外の症状の可能性を見つけられる場合があります。 ただし、日常生活に支障が出るほど強い痛みやしびれが強い場合や、排尿・排便障害を伴う場合は、神経内科や脳神経外科も選択肢の1つです。 参考文献 (文献1) ペインクリニック治療指針改訂第6版|日本ペインクリニック学会
2026.04.18 -
- その他、整形外科疾患
「プラリアとはどんな薬なのか?」 「プラリアの副作用や注意点は?」 骨粗しょう症と診断され、「プラリアを勧められたけど副作用が心配」「注射薬と聞いて不安」と感じている方も多いのではないでしょうか。 顎骨壊死などの重い副作用の情報を目にし、治療を続けるべきか迷う方もいることでしょう。プラリアは破骨細胞の働きを抑え、骨密度の低下を防ぐ骨粗しょう症治療薬です。 骨折リスクの軽減を目的に使用されますが、副作用や投与期間、中止後の骨密度変化など、事前に把握しておくべき点もあります。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。 プラリアの治療について気になることがある方は、ぜひ一度公式LINEにご登録ください。 プラリアとは 項目 内容 薬の種類 骨粗しょう症の治療に用いられる注射薬 主成分 デノスマブ(抗体薬) 作用 破骨細胞の働きを抑制し骨密度低下を抑える作用 作用機序 骨吸収に関与するRANKLの働きを抑えることで骨吸収抑制 投与方法 6カ月に1回の皮下注射による治療 主な対象 閉経後骨粗しょう症・骨折リスクの高い患者の治療 (文献1) プラリアは骨粗しょう症の治療に用いられる抗体医薬です。骨を壊す破骨細胞の働きを抑えることで骨密度の低下を防ぎ、骨折予防を目的に使用されます。 骨粗しょう症では骨吸収が過剰になり骨がもろくなりますが、プラリアはこの骨吸収を抑制することで骨折のリスクが軽減されます。 投与方法は6カ月に1回の皮下注射で、継続使用により骨密度の低下を抑え、骨折予防につながります。(文献1) 以下の記事では、骨粗しょう症について詳しく解説しています。 【関連記事】 【一覧】骨粗鬆症の注射の種類とは?副作用やデメリット・相場についても医師が解説 【医師監修】骨粗鬆症とは|症状から治療法まで詳しく解説 プラリアの投与方法と投与間隔 プラリアは骨粗しょう症の治療に用いられる注射薬で、上腕・太もも・腹部などの皮下に医療機関で投与されます。 投与間隔は6カ月に1回で、継続使用により骨密度の低下を抑え、骨折予防につながります。(文献1) 骨粗しょう症の治療では、骨密度や骨折リスクを確認しながら医師が継続の必要性を判断するため、定期受診と投与スケジュールの遵守が重要です。 プラリアの投与期間 プラリアの投与期間は患者ごとに異なります。「○年まで」といった明確な上限は設けられていません。 骨密度や骨折リスクを確認しながら医師が継続の必要性を判断するため、数年単位で治療が続くこともあります。 骨折リスクが高い場合は長期治療が選択されることもあり、骨密度の改善効果が5〜10年にわたり持続するケースも報告されています。(文献2) ただし、自己判断で中止すると骨密度が急激に低下するリスクがあるため、骨密度検査・血液検査で状態を確認しながら医師と相談して治療を進めることが大切です。 ボンビバとの違い 項目 プラリア ボンビバ 薬の種類 抗体薬(デノスマブ) ビスホスホネート製剤(イバンドロン酸) 作用の仕組み RANKL(骨を壊す細胞を活性化させるタンパク質)を阻害し破骨細胞の働きを抑制 骨に取り込まれ破骨細胞の働きを抑制 主な目的 骨吸収抑制による骨密度低下の抑制 骨吸収抑制による骨量減少の抑制 投与方法 皮下注射 静脈注射または内服 投与間隔 6カ月に1回 月1回 (文献1) プラリアとボンビバはいずれも骨粗しょう症の治療薬ですが、作用の仕組みと投与方法が異なります。 プラリアは6カ月に1回の皮下注射で投与されるのに対し、ボンビバは月1回の静脈注射、または内服薬として使用される治療薬です。(文献1) 治療薬の選択は、骨密度・骨折リスク・内服の可否などを踏まえて医師が判断します。 イベニティとの違い 項目 プラリア イベニティ 薬の種類 抗体薬(デノスマブ) 抗体薬(ロモソズマブ) 主な作用 破骨細胞の働きを抑え骨吸収を抑制 骨形成促進+骨吸収抑制 骨への作用 骨吸収の抑制 骨形成の促進と骨吸収の抑制 投与方法 皮下注射 皮下注射 投与間隔 6カ月に1回 月1回 治療期間 継続投与 原則1年間(12回) プラリアとイベニティはいずれも骨粗しょう症の注射薬ですが、骨への作用と治療期間が異なります。プラリアが6カ月に1回の皮下注射を継続する治療であるのに対し、イベニティは月1回・計12回(1年間)と投与期間が決められているのが特徴です。 骨折リスクが高い場合は、イベニティで骨量を増やした後にプラリアで骨量を維持する治療が検討されることがあります。 プラリアの効果 効果 詳細 骨吸収を抑えて骨密度を改善する効果 破骨細胞の働き抑制による骨吸収抑制と骨密度低下の進行抑制 骨折リスクを下げる効果 骨密度改善による椎体骨折・大腿骨近位部骨折などの骨折リスク低下 長期投与でも効果が持続する 継続投与による骨吸収抑制作用の維持と骨密度改善効果の持続 プラリアは破骨細胞の働きを抑えることで骨密度の低下を防ぎ、骨粗しょう症の進行を抑える目的で使用される治療薬です。 骨密度が改善すると、椎体や大腿骨近位部などに起こりやすい骨折リスクの低下につながります。継続投与により骨吸収抑制作用が維持され、骨密度改善効果が長期的に持続することも報告されています。 骨粗しょう症において骨折予防が重要な治療目標となるため、定期的な投与による骨代謝の管理が欠かせません。 骨吸収を抑えて骨密度を改善する効果 効果 詳細 骨吸収の亢進がみられる骨粗しょう症の病態 破骨細胞の活動亢進による骨吸収増加 破骨細胞の働きを抑制する作用 RANKL(破骨細胞の形成・活性化に関与するタンパク質)阻害による破骨細胞活性抑制 骨密度改善に寄与する作用 骨吸収抑制による骨量減少抑制と骨密度改善 (文献3) プラリアはRANKLというタンパク質を阻害し、破骨細胞の形成・活動を抑えることで骨吸収を抑制します。 その結果、骨量の減少が抑えられて骨密度の改善につながり、椎体や大腿骨などの骨折リスク低下が期待されます。 骨折リスクを下げる効果 骨粗しょう症では骨密度の低下により骨がもろくなり、椎体や股関節などの骨折が起こりやすくなるため、骨折予防は治療の重要な目的のひとつです。プラリアは破骨細胞の働きを抑えて骨吸収を抑制し、骨量の減少を防ぎます。 骨の分解が抑えられることで骨強度が保たれ、骨折リスクの低下につながり、臨床試験でも6カ月ごとの投与により椎体や股関節などの骨折発生率の低下が報告されています。(文献4) 長期投与でも効果が持続する 骨粗しょう症は骨密度が徐々に低下する慢性疾患であり、骨折予防には継続的な治療が欠かせません。 プラリアは破骨細胞の働きを抑えて骨吸収を抑制し、6カ月ごとの投与継続により骨密度を保ちやすい状態が維持されます。臨床研究では長期投与においても骨密度の増加が継続し、約10年にわたり骨折発生率が低い状態が維持されたことが報告されています。(文献5) プラリアの副作用 副作用 詳細 皮膚・関節症状 発疹・かゆみなどの皮膚症状、関節の違和感や関節痛などの症状 低カルシウム血症 血液中のカルシウム濃度低下に伴うしびれ・筋肉けいれんなどの症状 顎骨壊死 顎の骨の血流低下や骨露出などが生じる顎骨組織の障害 非定型大腿骨骨折 大腿骨中央部付近に生じる特殊な骨折 プラリアは骨粗しょう症の治療に用いられる薬ですが、副作用が生じることがあります。比較的多く報告される副作用は、発疹やかゆみなどの皮膚症状、関節の違和感や関節痛などの症状です。 また、血液中のカルシウム濃度が低下する低カルシウム血症が起こることもあります。まれではあるものの、顎骨壊死や非定型大腿骨骨折といった重篤な副作用も報告されています。治療中に体調の変化や気になる症状があれば、早めに医療機関へ相談してください。 皮膚・関節症状 プラリアの副作用として、発疹・湿疹・かゆみ・皮膚の赤みなどの皮膚症状や、関節・筋肉・骨の違和感が報告されています。 腕・脚・背中などに違和感が現れることもあり、症状の程度には個人差があります。多くの場合は軽度ですが、皮膚の炎症が強い場合や関節の違和感が長引く場合は注意が必要です。気になる症状が続く場合は自己判断せず、早めに医師へ相談してください。 低カルシウム血症 低カルシウム血症は血液中のカルシウム濃度が低下する状態です。プラリアは破骨細胞の働きを抑えるため、骨から血液中へ放出されるカルシウム量が減り、血中カルシウムが低下することがあります。 多くの場合は軽度ですが、大きく低下すると手足や口周囲のしびれ・筋肉のけいれんなどが現れることがあります。 治療ではカルシウムやビタミンDの摂取が推奨されるほか、血液検査でカルシウム値を確認しながら治療を進めることが大切です。 顎骨壊死 顎骨壊死は、あごの骨の血流や代謝が低下し、骨の一部が治癒しにくくなる状態です。プラリアのように骨吸収を抑える薬では骨代謝が変化するため、この副作用が生じることがあります。 骨粗しょう症の治療においてプラリアで顎骨壊死が起こる頻度は約0.04%と報告されており、まれな副作用です。(文献6) とくに抜歯などの歯科処置をきっかけに発症するケースがあるため、治療中に歯科処置を受ける際は事前に医師に相談しましょう。 非定型大腿骨骨折 非定型大腿骨骨折は、大腿骨中央付近に生じる特殊な骨折で、転倒などの大きな外傷がなくても発生することがあります。通常の骨粗しょう症による骨折とは異なり、横向きに骨折が生じる点が特徴です。 プラリアのように骨吸収を抑える薬では骨代謝が大きく変化するため、まれに報告される副作用のひとつです。ただし発生頻度は低く、骨粗しょう症治療によって防げる骨折の方が多いとされています。(文献7) プラリアの投与における注意点 注意点 詳細 カルシウム・ビタミンD不足に注意する 低カルシウム血症予防のためのカルシウム・ビタミンD摂取管理 歯科治療前は医師・歯科医へ相談する 顎骨壊死リスクを考慮した歯科処置前の医科・歯科連携 投与間隔を守り体調変化に注意する 骨代謝管理のための6カ月ごとの投与継続と体調変化の確認 (文献8) プラリアの治療では、副作用を防ぎながら継続するための管理が欠かせません。とくに低カルシウム血症を防ぐため、カルシウムやビタミンDの不足に注意しましょう。 顎骨壊死のリスクを考慮し、抜歯などの歯科処置を受ける前は医師・歯科医へ事前に相談してください。 治療効果を維持するには6カ月ごとの投与間隔を守り、体調の変化や気になる症状があれば早めに医療機関を受診することが大切です。(文献8) カルシウム・ビタミンD不足に注意する プラリアは破骨細胞の働きを抑えるため、骨から血液中へ放出されるカルシウム量が減り、血中カルシウム濃度が低下する「低カルシウム血症」が起こることがあります。 予防のため、治療中はカルシウムやビタミンDの十分な摂取が推奨されており、添付文書でも補充が明示されています。(文献9) 治療開始前に血中カルシウム値を確認し、不足している場合は補充などの対応が行われます。カルシウムとビタミンDは骨の健康維持にも重要な栄養素です。 歯科治療前は医師・歯科医へ相談する プラリアのように骨吸収を抑える薬では、まれに顎骨壊死(あごの骨の治癒が遅れる状態)が起こることがあります。とくに抜歯など骨に関わる歯科処置がきっかけとなるケースが報告されています。(文献10) ガイドラインでは、歯科検診や口腔内の管理を行いながら治療を進めることが推奨されており、歯科処置を受ける前は医師・歯科医へ事前に相談することが大切です。また、口腔内の異常や歯ぐきの腫れがある場合も、早めに受診してください。(文献11) 投与間隔を守り体調変化に注意する プラリアは6カ月に1回の皮下注射が基本で、定期的な投与により破骨細胞の働きが抑えられ、骨密度低下を防ぐ作用が維持されます。(文献8) 投与が遅れると骨折リスクが高まる可能性があり、1〜3カ月の遅延でもリスクが上昇すると報告されています。(文献12) また自己判断で中止すると骨吸収が急激に高まり、椎体骨折リスクが上昇することが報告されているため、中止する際は医師へ相談しましょう。(文献13) プラリアで改善しない症状は当院へご相談ください 骨粗しょう症の治療では、薬物療法に加えて生活習慣の改善など総合的な管理が重要です。プラリア治療中でも骨密度の改善が十分でない場合や、骨折リスクが高い状態が続くケースもあります。 プラリアで改善しない症状についてお悩みの方は、当院「リペアセルクリニック」へご相談ください。当院では、症状や状態によっては、再生医療を用いた治療を提案しています。 プラリアによる治療で骨密度の改善が十分でない場合は、診断の再評価や生活習慣の見直しを行いながら治療方針を検討することが大切です。 骨粗しょう症の治療では、薬物療法に加えて再生医療という選択肢が検討される場合もあります。再生医療は脂肪由来の幹細胞がもつ「分化能」を利用し、長期的な薬物療法とは異なるアプローチで骨を含む組織に働きかける治療で、日帰りで受けられる施術もあります。 ご質問やご相談は、「LINE」や「メール」、「オンラインカウンセリング」で受け付けておりますので、お気軽にお申し付けください。 プラリアに関するよくある質問 プラリアをやめたいのですがどうすれば良いでしょうか? プラリアをやめたいと感じた場合は、自己判断で中止せず、まず医師へ相談してください。 投与を急に中止すると骨代謝が急激に変化し、骨密度が低下して椎体骨折リスクが高まることが報告されています。(文献13) そのため中止を検討する場合は、医師と相談しながら治療方針を決めることが重要です。 プラリアをやめるとどうなりますか? プラリア(デノスマブ)を中止すると、破骨細胞の働きが一時的に強まる「リバウンド現象」が起こることがあります。(文献14) その結果、骨代謝が急激に活発化して骨密度が低下し、椎体骨折リスクが高まることが報告されています。中止する際は必ず医師と相談し、治療方針を調整してください。(文献15) プラリアに対して抵抗があるのですが良いでしょうか? 骨粗しょう症の治療薬に不安を感じることは珍しいことではありません。治療を受けない場合は骨密度の低下が進み、椎体や股関節などの骨折リスクが高まるため、治療のメリットとリスクを医師と確認しながら判断することが大切です。 また、近年では骨の再生・修復を目的とした再生医療(幹細胞を用いた治療)の研究も進んでおり、骨量の改善や骨折リスク低下につながる可能性が報告されています。(文献16) 以下の記事では、再生医療について詳しく解説しています。 参考文献 (文献1) 医療用医薬品 : プラリア|KEGG (文献2) Long-Term Efficacy and Safety of Denosumab: Insights beyond 10 Years of Use|EnM (文献3) Efficacy of denosumab in treatment of osteoporosis in patients with rheumatoid arthritis: a meta-analysis of randomized controlled trial|National Library of Medicine National Center for Biotechnology Information (文献4) Denosumab for prevention of fractures in postmenopausal women with osteoporosis|National Library of Medicine National Center for Biotechnology Information (文献5) 10 years of denosumab treatment in postmenopausal women with osteoporosis: results from the phase 3 randomised FREEDOM trial and open-label extension|National Library of Medicine National Center for Biotechnology Information (文献6) Osteonecrosis of the jaws associated with denosumab: Study of clinical and radiographic characteristics in a series of clinical cases|National Library of Medicine National Center for Biotechnology Information (文献7) Atypical thigh bone fractures and drug treatments for osteoporosis|ROYAL OSTEOPOROSIS SOCIETY (文献8) What is the recommended dosing and monitoring for denosumab (Prolia) therapy in patients with bone fragility disorders? (文献9) his label may not be the latest approved by FDA.For current labeling information, please visit https://www.fda.gov/drugsatfda (文献10) Effectiveness of Pharmacists’ Recommendations for Dental Examinations for Prevention of Medication-Related Osteonecrosis of the Jaw|J-STAGE (文献11) Dental Management of Medication-Related OSTEONECROSIS of the JAW|National Library of Medicine National Center for Biotechnology Information (文献12) Association of Delayed Denosumab Dosing with Increased Risk of Fractures: A Population-Based Retrospective Study|National Library of Medicine National Center for Biotechnology Information (文献13) Denosumab 60mg (Prolia): increased risk of multiple vertebral fractures after stopping or delaying ongoing treatment|GOV・UK (文献14) Discontinuing Denosumab: Can It Be Done Safely? A Review of the Literature|EnM (文献15) Warning of an increased risk of vertebral fracture after stopping denosumab|National Library of Medicine National Center for Biotechnology Information (文献16) Stem cell therapy for osteoporosis|National Library of Medicine National Center for Biotechnology Information
2026.04.18 -
- その他、整形外科疾患
「ビタメジンとはどんな薬なのか?」 「ビタメジンの効果や副作用は?」 手足のしびれや神経の違和感で医療機関を受診し、「ビタメジン」を処方されたものの、「どんな薬なのか」「本当に効果があるのか」「副作用は大丈夫か」と疑問を感じる方は多くいます。 ビタメジンは、神経の働きに関わるビタミンB群を補い、神経機能を整える目的で処方される医薬品です。神経痛・しびれ・腰痛などの症状に用いられ、市販のビタミン剤とは成分量や用途が異なります。 本記事では、現役医師がビタメジンについて詳しく解説します。効果や副作用、服用時の注意点を紹介し、記事の後半にはよくある質問をまとめていますので、ぜひ最後までご覧ください。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。 ビタメジンの服用について気になることがある方は、ぜひ一度公式LINEにご登録ください。 ビタメジンとは 項目 内容 薬の種類 ビタミンB1・B6・B12を含む複合ビタミン製剤 主な目的 神経の働きを支えるためのビタミン補給 主な作用 神経細胞の代謝サポート・神経機能の維持 含まれる成分 ビタミンB1(ベンフォチアミン)・ビタミンB6(ピリドキシン)・ビタミンB12(シアノコバラミン) 使用される状況 神経症状の治療補助・ビタミンB群不足の補給 処方区分 医療機関で処方される医療用医薬品 服用の基本 医師・薬剤師の指示に基づく服用 (文献1)(文献2) ビタメジンは、ビタミンB1・B6・B12を組み合わせた医療用医薬品です。これらのビタミンは神経の代謝や機能維持に関わっており、不足すると手足のしびれなどの神経症状が現れることがあります。 神経の代謝を支える目的で処方されるほか、食事からの摂取不足や疾患によってビタミンB群の需要が高まっている場合の補給にも用いられます。用量・服用期間は症状に応じて調整されるため、医師・薬剤師の指示に従って服用しましょう。 ビタメジンが処方される主な疾患 疾患・症状 概要 神経痛 坐骨神経痛・肋間神経痛・三叉神経痛など神経由来の症状 末梢神経炎・末梢神経麻痺 手足のしびれなど末梢神経機能低下の状態 筋肉・関節の症状 筋肉や関節の違和感など整形外科領域の症状 糖尿病性神経障害 糖尿病に伴う神経機能低下による症状 多発神経炎などの神経障害 複数の神経に影響が及ぶ神経疾患 (文献2)(文献3) ビタメジンは、神経痛・末梢神経障害・糖尿病性神経障害など、神経機能の低下や障害に伴う症状に処方される医薬品です。 整形外科では、腰椎疾患に伴う神経症状の治療補助として用いられるケースもあります。神経の代謝を支える目的で使用されるため、原因疾患の治療と並行して処方されることが多い点が特徴です。 ビタメジンが効かない場合 効かない原因 内容 症状の原因がビタミン不足ではない 神経圧迫や別の疾患が原因の症状 服用期間が短い 神経機能回復に必要な服用期間不足 神経障害が進行している 糖尿病性神経障害など重度の神経障害 (文献4)(文献5) ビタメジンはビタミンB1・B6・B12を補い神経の働きをサポートする薬ですが、すべての症状に効果が現れるわけではありません。 椎間板ヘルニアや脊柱管狭窄症など構造的な問題が原因の場合、ビタミン補給だけでは改善が乏しいケースがあります。 また神経症状は回復に時間を要することが多く、短期間では変化を実感しにくい場合もあります。服用を続けても改善がみられない場合は、原因や治療方針の見直しが必要です。 カプセル・散剤・注射剤の違い 種類 特徴 使用される場面 カプセル(飲み薬) 水で服用する一般的な内服薬 外来診療での継続服用 散剤(粉薬) 粉末状の内服薬 カプセルが飲みにくい場合・用量調整が必要な場合 注射剤 注射や点滴で投与する薬 経口薬が使いにくい場合・医療機関での治療 (文献6)(文献7) ビタメジンにはカプセル・散剤(粉薬)・注射剤の剤形があり、症状や状態に応じて使い分けられます。カプセルは外来で処方されることが多く、自宅での継続服用に適しています。 散剤はカプセルを飲み込みにくい方や服用量を細かく調整する必要がある場合に用いられるのが特徴です。また、注射剤は内服が困難な場合や体調に応じて医療機関で投与されます。いずれの剤形を選択するかは、症状や体調をもとに医師が判断します。 ビタメジンと市販のビタミン剤との違い 項目 ビタメジン(処方薬) 市販のビタミン剤 目的 神経症状の治療補助 栄養補給・健康維持 入手方法 医療機関での処方 ドラッグストアなどで購入 成分量・配合 医療用として設計された成分量 製品ごとに異なる成分量 使用判断 医師の診察に基づく使用 自己判断での使用 (文献8)(文献9) ビタメジンは神経症状の治療補助を目的に処方される医療用医薬品であり、市販のビタミン剤とは成分量や用途が異なります。 市販品は栄養補給・健康維持を目的とした製品が多く、医療用量のビタミンB群を含むビタメジンとは設計が根本的に異なります。手足のしびれなどの症状がある場合、市販薬で対処するのではなく、医療機関で原因を確認した上で適切な治療を受けることが重要です。 以下の記事では、ビタミンDについて詳しく解説しています。 ビタメジンと他の処方薬との違い 薬剤名 主な特徴 ビタメジンとの違い メチコバール ビタミンB12(メコバラミン)単剤 B12のみの薬。ビタメジンはB1・B6・B12の複合製剤 ノイロビタン 複数のビタミンB群を配合した複合ビタミン製剤 配合ビタミンの種類や成分量の違い ネオラミンスリービー ビタミンB群を含む薬。注射剤として使用される場合あり 剤形や使用方法の違い ダイビタミックス ビタミンB1・B6・B12を含む注射剤 注射剤中心。ビタメジンは内服薬中心 (文献10) ビタメジンと同様にビタミンB群を含む薬には、メチコバール・ノイロビタン・ネオラミンスリービーなどがあります。メチコバールはビタミンB12単独製剤であるのに対し、ビタメジンはB1・B6・B12の複合製剤です。 ノイロビタンやネオラミンスリービーは配合されるビタミンの種類や用途が異なり、ダイビタミックスは注射剤として使用されます。どの薬剤を選択するかは、症状や治療方針に基づいて医師が判断します。 以下の記事では、ビタメジンと似た成分を持つメチコバールについて詳しく解説しています。 ビタメジンの効果 効果 詳細 神経の働きをサポートする作用 ビタミンB1・B6・B12による神経代謝の補助、神経機能維持のサポート 手足のしびれや神経痛などの症状に用いられる 末梢神経障害や神経刺激に伴うしびれ・神経症状の治療補助 ビタミンB群不足による神経症状の改善 ビタミンB群不足による神経機能低下の補正、神経症状改善の補助 ビタメジンは、ビタミンB1・B6・B12を補い神経の働きを支える医薬品です。これらのビタミンは神経の代謝や機能維持に関与しており、不足すると手足のしびれなどの神経症状が現れることがあります。 末梢神経障害や神経痛などに対する治療の一環として処方され、症状の原因や状態に応じて他の治療と組み合わせて用いられることもあります。 神経の働きをサポートする作用 作用 詳細 神経のエネルギー代謝を助ける ビタミンB1による神経細胞のエネルギー代謝の補助 神経伝達物質の生成に関与する ビタミンB6による神経伝達物質合成の補助 神経組織の維持に関係する ビタミンB12による神経組織維持・修復のサポート 神経機能の回復をサポートする ビタミンB群補充による神経代謝改善の補助 (文献2)(文献11) ビタミンB1は神経細胞のエネルギー代謝、B6は神経伝達物質の生成、B12は神経組織の維持にそれぞれ関与しています。 これらが不足すると神経機能に影響が生じることがあり、ビタメジンは神経代謝を支えることでビタミン不足や代謝異常に関連する神経症状の改善を補助します。 手足のしびれや神経痛などの症状に用いられる 症状・疾患 詳細 手足のしびれなどの神経症状 ビタミンB群不足や神経代謝低下に関連する神経症状 神経痛 坐骨神経痛・肋間神経痛・三叉神経痛など神経由来の症状 末梢神経障害 末梢神経炎・末梢神経麻痺など神経機能低下の状態 筋肉・関節の症状 神経代謝と関連する筋肉や関節の違和感 (文献1)(文献2) ビタメジンは、神経痛や手足のしびれなど神経症状の治療補助として処方される医薬品です。ビタミンB群は神経の代謝や機能維持に関与する栄養素であり、不足すると手足のしびれなどの神経症状が現れることがあります。 坐骨神経痛や末梢神経障害などの治療補助として処方され、整形外科では腰椎疾患に伴う神経症状に対して使用されることがあります。 ビタミンB群不足による神経症状の改善 作用 詳細 ビタミンB群不足の補給 食事摂取不足などによるビタミンB群欠乏の補正 ビタミン不足に関連する神経症状への使用 神経痛・末梢神経炎など神経機能低下に関連する症状 神経機能維持のサポート 神経細胞代謝や神経伝達に関わるビタミン補充 (文献1)(文献2) ビタメジンは、ビタミンB1・B6・B12を補うことで神経代謝を支える医薬品で、これらの不足により現れるしびれなどの神経症状に対して使用されることがあります。 食事からの摂取不足や代謝異常によるビタミンB群不足の補充を目的に使用され、神経痛・末梢神経炎などビタミン不足が関係する神経症状の治療補助として処方されます。 ビタメジンの副作用 副作用 詳細 発疹やかゆみなどの皮膚症状 薬剤に対する体質反応による発疹・かゆみなど皮膚症状 胃部不快感や吐き気などの消化器症状 胃の不快感・吐き気など消化器への一時的な刺激症状 まれに重大な副作用を発症する場合がある(アナフィラキシーショックなど) アレルギー反応による重篤な全身症状(呼吸困難・血圧低下など)の可能性 ビタメジンの副作用として、発疹・かゆみなどの皮膚症状や、胃部不快感・吐き気などの消化器症状が現れることがあります。 多くは軽度とされていますが、まれにアナフィラキシーショックなどの重篤なアレルギー反応が生じる場合もあります。服用後に皮膚症状や体調の変化が現れた際は、自己判断で服用を続けず速やかに医療機関へ相談してください。 発疹やかゆみなどの皮膚症状 原因 詳細 薬に対する過敏反応 薬の成分を異物と認識した免疫反応による皮膚症状 体質による成分反応 ビタミンB群や添加物に対する体質的な反応 アレルギー反応の初期症状 薬剤アレルギーの初期症状としての発疹・かゆみ ビタメジンの副作用として、皮膚症状が現れる可能性があります。薬の成分に対して身体が過敏に反応した場合に生じることがあり、体質によってはビタミンB群や添加物を異物と認識し免疫反応が起きることがあります。 多くは軽度ですが、アレルギー反応の初期症状として現れる場合もあるため、服用後に皮膚の異常を感じた際は継続せず医療機関へ相談してください。 胃部不快感や吐き気などの消化器症状 ビタメジンは、まれに体質や体調により胃部不快感や吐き気、食欲不振、下痢などの消化器症状が現れることがあります。 また、ビタミンB群が胃腸の粘膜を刺激することで生じる場合があり、空腹時の服用で症状が強くなるケースもあります。症状が続く場合は自己判断で服用を続けず、医療機関を受診しましょう。 まれに重大な副作用を発症する場合がある(アナフィラキシーショックなど) 症状 詳細 発赤 皮膚が赤くなる全身性アレルギー反応 かゆみ 皮膚の強いかゆみなどのアレルギー症状 血圧低下 血圧が急激に下がるショック症状 胸の圧迫感 胸が締め付けられるような不快感 呼吸困難 呼吸が苦しくなる重篤な全身症状 (文献2) ビタメジンの添付文書には、頻度は低いものの、アナフィラキシーなどの重篤なアレルギー反応が生じる可能性が記載されています。(文献2) 発症した場合、発赤・かゆみなどの皮膚症状に加え、血圧低下・胸の圧迫感・呼吸困難などの全身症状が急激に現れることがあります。 短時間で進行する場合があるため、服用後にこれらの症状が現れた際は直ちに服用を中止し、速やかに医療機関を受診してください。 ビタメジン服用時の注意点 注意点 詳細 医師の指示どおりに用量・用法を守る 処方された服用量・服用回数を守る適切な服用 他の薬を服用している場合は医師へ伝える 併用薬やサプリメントの事前申告による適切な薬剤管理 体調変化や効果がみられない場合は医師に相談する 副作用や効果不十分時の医療機関での評価・治療見直し ビタメジンを服用する際は、医師の指示に従い用量・用法を守ることが重要です。自己判断で服用量や期間を変更すると、十分な効果が得られない場合や体調に影響する可能性があります。 他の薬やサプリメントを服用している場合は、併用による影響を確認するため事前に医師へ伝えましょう。服用中に体調の変化や症状の改善がみられない場合は、早めに医療機関へ相談してください。 医師の指示どおりに用量・用法を守る ビタメジンを服用する際は、医師の指示に従い用量・用法を守りましょう。自己判断で服用量や期間の変更は望ましくありません。 用量は製剤によって異なり、カプセル製剤では通常成人で1日3〜4カプセルが目安とされますが、年齢や症状に応じて調整されるため、処方内容を確認し指示どおりに服用してください。(文献2) 他の薬を服用している場合は医師へ伝える 理由 詳細 薬の作用に影響する可能性 ビタミンB6によるレボドパ作用低下の可能性 治療内容の調整の必要性 併用薬に応じた薬剤の選択や用量調整 副作用の原因となる薬剤の特定 体調変化の原因となる薬剤を特定するための情報共有 (文献12) ビタメジンを服用する際は、使用中の薬をすべて医師・薬剤師へ伝えることが大切です。 ビタメジンに含まれるビタミンB6はパーキンソン病治療薬(レボドパ)の作用に影響する可能性があります。また、複数の薬を併用している場合は用量や種類の調整が必要になることがあります。 処方薬だけでなく、市販薬やサプリメントも含めて事前に申告しましょう。 体調変化や効果がみられない場合は医師に相談する ビタメジンの服用中に体調の変化や症状の改善がみられない場合は、早めに医師へ相談してください。発疹や胃の不調などが現れた際は副作用の可能性があるため、自己判断で継続しないことが重要です。 症状の原因によっては十分な効果が得られないこともあり、一定期間服用しても改善がみられない場合は原因の再評価や治療方針の見直しが検討されます。 ビタメジンで改善しない症状は当院へご相談ください ビタメジンを服用しても手足のしびれや神経症状が改善しない場合は、原因の再評価や治療方針の見直しが必要です。 しびれや神経の違和感の背景には、腰椎疾患・末梢神経障害・糖尿病性神経障害などさまざまな疾患が関係することがあり、原因によって対応が異なります。 ビタメジンは神経代謝を支える目的で使用される薬ですが、すべての神経症状に効果が現れるわけではありません。症状の改善がみられない場合は、適切な検査と診断のもと治療内容を見直すことが重要です。 ビタメジンで改善しない症状についてお悩みの方は、当院「リペアセルクリニック」へご相談ください。当院では、症状や状態によっては、再生医療を用いた治療を提案しています。 しびれや神経の違和感の原因となる腰椎疾患・末梢神経障害・糖尿病性神経障害などに対しては、再生医療のひとつである幹細胞治療による改善の可能性について研究が進められています。 ご質問やご相談は、「LINE」や「メール」、「オンラインカウンセリング」で受け付けておりますので、お気軽にお申し付けください。 ビタメジンに関するよくある質問 ビタメジンは長期間服用しても問題ありませんか? ビタメジンはビタミンB群を補う薬で、医師の管理のもと症状の経過を確認しながら一定期間使用されることがあります。 ただし、効果がみられない場合は漫然と継続せず、定期的に医師の診察を受けながら使用することが重要です。 「ビタメジンに遮光が必要」と聞きましたがなぜですか? ビタメジンの一部製剤(とくに注射剤)に含まれるビタミンB群は光によって分解されやすいため、遮光が必要です。 光による分解が起こると成分量が低下し、期待される効果に影響する可能性があります。薬の品質と安定性を保つため、保管時は遮光に留意してください。(文献13) ビタメジンは鬱(うつ)に効きますか? ビタメジンはうつ病の治療薬ではありません。 ビタミンB群は神経伝達物質の代謝に関わる栄養素であり、不足すると気分の落ち込みなど精神症状に影響することがありますが、うつ病の治療には専門的な診断と治療が必要です。 気分の落ち込みや抑うつ症状が続く場合は、精神科や心療内科の受診を検討してください。 参考文献 (文献1) ビタメジン配合カプセルB25 | くすりのしおり (文献2) 医療用医薬品 : ビタメジン|KEGG (文献3) ビタメジン配合カプセルB50|HOKUTO (文献4) ビタメジン配合カプセルB50|CareNet (文献5) The Role of Neurotropic B Vitamins in Nerve Regeneration|NIH National Library of Medicine National Center for Biotechnology Information (文献6) ビタメジン配合カプセルB50|MEDLEY (文献7) 医薬品インタビューフォーム|2020年12月作成(第2版) (文献8) PMDA独立行政法人 医薬品医療機器総合機構|Q1 医師が処方するくすりと市販のくすりはどのようにちがうのですか? (文献9) 厚生労働省:医療用医薬品と一般用医薬品の比較について|第5回厚生科学審議会 医薬品販売制度改正検討部会 (文献10) 類似薬選定のための薬剤分類(改訂第15版)について|薬価算定組織2025年5月現在 (文献11) ビタメジン配合カプセルB25|QLIFE (文献12) ビタミンB6製剤 ピリドキシン塩酸塩錠 ビタミンB6錠30mg「F」|FujiiPharma (文献13) 医薬品インタビューフォーム 日本病院薬剤師会のIF記載要領 2013 に準拠して作成|2020年 9月作成(第1版)
2026.04.18