- 再生治療
iPS細胞と再生医療とは?仕組みや実用化事例・今後の課題までわかりやすく解説

「iPS細胞」という言葉を、ニュースや新聞で目にしたことがある方は多いのではないでしょうか。2012年に山中伸弥教授がノーベル生理学・医学賞を受賞したことで、日本でも大きな注目を集めました。
しかし、「そもそもiPS細胞とは何なのか?」「どのような病気の治療に使われているのか?」「実際にどこまで実用化されているのか?」といった疑問を持つ方も少なくありません。
本記事では、iPS細胞の基本的な仕組みから、再生医療への応用や実際の治療事例、そして今後の課題までわかりやすく解説します。ぜひ参考にしてください。
また、当院「リペアセルクリニック」の公式LINEでは、再生医療に関する情報提供を実施しております。再生医療について気になる方は、ぜひ一度公式LINEにご登録ください。
目次
iPS細胞とは?わかりやすく解説
iPS細胞(induced pluripotent stem cells:人工多能性幹細胞)とは、皮膚や血液などの体細胞に特定の遺伝子を導入し、さまざまな細胞に変化できる能力を持たせた人工的な幹細胞です。
体の中には、神経細胞や心筋細胞、肝細胞など、それぞれ特定の役割を持った細胞が存在します。通常、これらの細胞は一度分化(特定の役割をもつ細胞へ変化すること)すると他の種類の細胞には変化しません。
しかし、iPS細胞は特別な処理を施すことで、「どんな細胞にも変化できる状態」に戻すことができる画期的な細胞なのです。
京都大学の山中伸弥教授らは、2006年にマウスの皮膚細胞から、2007年にはヒトの皮膚細胞から、わずか4つの遺伝子(Oct3/4、Sox2、Klf4、c-Myc)を導入するだけでiPS細胞を作製する方法を発見しました。(文献1)(文献2)
この革新的な研究成果により、山中教授は2012年にノーベル生理学・医学賞を受賞しています。(文献3)
iPS細胞は、受精卵から作られるES細胞(胚性幹細胞)※と似た性質を持っていますが、重要な違いがあります。
ES細胞は受精卵を壊して作るため、倫理的な問題が指摘されてきました。しかしiPS細胞は、患者本人の皮膚などから作れるため、そうした受精卵の破壊に伴う倫理的課題を原則として回避できます。
※ES細胞(胚性幹細胞)とは
受精卵から作られる、どんな細胞にもなれる万能な細胞
iPS細胞が再生医療に何をもたらした?
iPS細胞の登場は、再生医療の分野に大きな革新をもたらしました。具体的には以下3つの点で、医療の可能性を大きく広げています。
それぞれ詳しく解説します。
倫理的課題を克服し拒絶反応リスクを低減した
iPS細胞の大きな意義の1つは、ES細胞が抱えていた受精卵の破壊に伴う倫理的問題を回避できる点にあります。
ES細胞は受精卵を使用するため、「生命の萌芽を壊して良いのか」という倫理的な議論が続いてきました。しかし、iPS細胞は患者本人の皮膚や血液などの体細胞から作製できることが示されたため、受精卵利用に関する倫理的負担が解消されました。(文献1)(文献2)
また、患者自身の細胞から作る場合、移植後の拒絶反応のリスクが低いという利点もあります。臓器移植では免疫反応により移植した組織が攻撃されることがありますが、自分の細胞由来(自家移植)であれば、その危険性を大きく減らせることが動物実験等で示唆されています。(文献4)
さらに、iPS細胞は理論上、無限に増殖し、神経細胞や心筋細胞、肝細胞など全身のさまざまな細胞に分化する能力を持っています。
この多能性により、これまで治療法がなかった疾患に対する新たな治療の道が開かれました。
難治性疾患の臨床応用を大きく前進させた
iPS細胞は、従来の治療法では対応が困難だった疾患に対する細胞移植治療を現実のものにしました。
主に、以下のような疾患で臨床研究や臨床試験(治験)が進められています。
| 分野 | 疾患名 |
|---|---|
| 眼科分野 | 加齢黄斑変性症(かれいおうはんへんせいしょう) 網膜色素変性症(もうまくしきそへんせいしょう) |
| 神経系 | パーキンソン病 脊髄損傷 |
| 心臓 | 心不全 |
| 血液分野 | 血小板減少症 |
これらの臨床研究では、iPS細胞から作った細胞を患者に移植し、安全性と有効性を実証しつつあります。
実際に視機能の維持・改善や運動機能の回復など、一定の成果が報告されており(文献5)、難治性疾患の治療に新たな希望をもたらしているのです。
病気の原因究明と新薬開発を加速させた
iPS細胞の応用は、治療だけにとどまりません。難病研究や創薬の分野でも革新をもたらしています。
患者由来のiPS細胞を使えば、患者本人の遺伝情報を持った細胞を培養皿の中で増やし、病気の発症メカニズムを詳しく観察可能です。これにより、これまで解明が難しかった難病の原因を突き止める研究が進んでいます。
また、新薬開発においても、iPS細胞由来の細胞を使って薬の候補物質の有効性や毒性を評価できるようになりました。従来は動物実験に頼っていましたが、人間の細胞で直接テストできるため、創薬の効率が大幅に向上しています。
さらに、iPS細胞から小さな肝臓(ミニ肝臓・肝芽)などの立体的な臓器を作る技術も開発されており、将来的には「臓器丸ごとの再生」などの、より高度な再生医療への道も開かれつつあります。(文献6)
iPS細胞を利用した再生医療の実例
iPS細胞を使った再生医療は、すでに複数の疾患で臨床研究や臨床試験が実施されています。ここでは、実際に行われている治療の具体例をいくつか紹介します。
それぞれ詳しく解説します。
眼科分野での世界初の移植
iPS細胞を使った再生医療で、実用化が進んでいる分野の1つが眼科領域です。
とくに加齢黄斑変性症の治療では、2014年に世界で初めてiPS細胞から作った網膜色素上皮細胞のシートを患者に移植する手術が、理化学研究所と神戸市立医療センター中央市民病院のチームによって実施されました。
この手術は経過が順調で、移植された細胞が定着し、視力の悪化を食い止める効果(安全性の確認と病態の安定化)が確認されています。(文献5)
また、網膜色素変性症という別の目の病気に対しても、2020年から2021年にかけて、iPS細胞から作った網膜組織(網膜シート)を移植する手術が行われました。この臨床研究では、移植後の安全性が確認され、一部の患者で光に対する反応が改善するなど、目の機能改善が認められています。(文献7)
眼科分野は比較的小さな組織で治療効果を検証しやすいことから、iPS細胞を使った再生医療の最前線として注目されています。
神経疾患の治療
パーキンソン病は、脳内のドパミンを作る神経細胞が減少することで、手足の震えや動作の遅さなどの症状が現れる病気です。
京都大学の研究チームは、動物実験での安全性と有効性の確認を経て、2018年にiPS細胞から作った「ドパミン神経前駆細胞」を患者の脳(大脳基底核の被殻)に移植する医師主導治験を開始しました。(文献8)
この治験では、特殊な針を用いて脳の深部に細胞を移植し、安全性と有効性の検証が進められています。
パーキンソン病の治療についてさらに詳しく知りたい方は、以下の記事も参考にしてみてください。
心疾患の修復
心臓の病気に対するiPS細胞治療も着実に進んでいます。
心筋梗塞や拡張型心筋症によって心臓の機能が低下する心不全に対し、iPS細胞から作った心筋細胞などをシート状や球状にして心臓の表面に移植する臨床試験が進行中です。
大阪大学や慶應義塾大学などの研究チームが中心となり、安全性や有効性を確認する研究が行われています。
心筋細胞は一度損傷すると自然には再生しにくいため、iPS細胞から作った細胞を移植することで、心臓の機能を回復させることが期待されています。
実際の臨床試験では、移植後の安全性が確認され、心機能の改善や心不全症状の緩和を示唆するデータも報告されています。(文献9)
血液成分の安定供給
iPS細胞は、血液成分の供給問題を解決する可能性も秘めています。
京都大学などの研究グループは、iPS細胞から血小板を大量かつ安定的に産生する方法を開発しました。(文献10)
血小板は止血に欠かせない血液成分ですが、現在は献血に頼っており、有効期限も短いため、常に不足のリスクがあります。iPS細胞から血小板を作る技術が実用化されれば、献血不足の問題を解消し、将来的に血液製剤の安定供給に大きく貢献できる可能性があるのです。
実際に、血小板輸血不応状態を合併した再生不良性貧血患者を対象とする臨床研究も開始されており、実用化に向けた検証が進められています。

手術をしない新しい治療「再生医療」を提供しております。
iPS細胞のデメリットや注意点は?
iPS細胞は革新的な技術ですが、実用化に向けてはいくつかの課題も指摘されています。ここでは、主な懸念点と現在の対応状況について解説します。
それぞれ詳しく解説します。
腫瘍形成(がん化)のリスクが指摘されている
iPS細胞の安全性において、最も懸念されているのが腫瘍形成のリスクです。
体細胞に遺伝子を導入する際、ゲノム(生物の全遺伝情報)に傷がつき、それが原因で細胞ががん化する可能性があります。また、iPS細胞から目的の細胞に分化させる過程で、未分化な細胞が残存した場合、移植後に奇形腫(テラトーマ)と呼ばれる腫瘍を形成する可能性も指摘されています。
とくに、初期化※に使われる4つの因子のうち「c-Myc」は、がん原遺伝子としても知られており、腫瘍化のリスクを高める可能性がありました。
しかし、現在ではこのc-Mycを使用しない方法や、より安全な代替因子(L-Mycなど)への変更により、作製されるiPS細胞の安全性は大きく向上しています。(文献11)
※初期化とは
すでに役割が決まった大人の細胞を、さまざまな種類の細胞に変わることができる「多能性幹細胞」の状態に戻すこと
コストと時間がかかる
iPS細胞治療のもう1つの課題は、コストと時間の問題です。
患者本人の細胞からiPS細胞を作り、目的の細胞に分化させて移植する「自家移植」は、いわばオーダーメイド治療です。患者一人ひとりに合わせて細胞を作製するため、多大な時間と費用がかかります。
また、細胞の培養を人の手作業で行う部分が多く、大量生産(スケーラビリティ)の確保が重要な課題となっています。自動化技術やAI技術はまだ発展途上であり、さらなる技術開発が必要です。
加えて、作製方法の標準化も課題です。研究機関や医療機関によって作製方法が異なると、品質のばらつきが生じる可能性があります。安全で質の高いiPS細胞を安定的に供給するためには、製造プロセスの標準化と効率化が求められるのです。
新たな倫理的課題が指摘されている
iPS細胞は、ES細胞で懸念されていた「受精卵の破壊」などの倫理的課題は回避しましたが、技術の進歩に伴い、新たな倫理的課題も浮上しています。
iPS細胞の研究が進むと、人間の細胞を動物の胚に入れた「動物性集合胚(キメラ胚)」を作製する研究が可能になります。さらに、iPS細胞から精子や卵子といった生殖細胞を作り出し、それらを受精させて人のクローンを作ることも技術的に実現可能な範囲に入ってきています。
これらの応用は、生命の操作や「人間とは何か」という根本的な問いに直結するため、倫理的にどこまで許容するのか、社会的な合意形成が必要です。
なお、日本では文部科学省が厳格な指針を定めています。
たとえば生殖細胞の作製は基礎研究に限って容認する一方で、それを受精させて個体を生み出すことは禁止するなど、研究の進展に合わせて倫理的な枠組みの整備が進められています。(文献12)
日本におけるiPS細胞と再生医療の展望
日本は、iPS細胞研究において世界をリードする立場にあります。
京都大学iPS細胞研究所(CiRA)を中核に、文部科学省や日本医療研究開発機構(AMED)による強力な支援体制が敷かれ、国、大学、企業が連携した『オールジャパン』での研究開発が進んでいます。
また、2013年には「再生医療等の安全性の確保等に関する法律」も施行され、世界に先駆けて法的な環境整備も完了しました。
さらに、製薬企業や素材メーカーとの連携により、iPS細胞の備蓄(ストック)事業や製造技術の開発も加速しています。
すでに眼、神経、心臓など多岐にわたる領域で治験が進行しており、日本発の革新的な医療技術として、世界への本格的な普及が期待されています。
リペアセルクリニックで行っている再生医療
当院では、患者様ご自身の脂肪から採取した幹細胞を培養し、再び体内に戻す「自己脂肪由来の幹細胞治療」を行っています。
自分の細胞を使用するため、他人の細胞を移植する場合と比べて拒絶反応のリスクが少ないのが特徴です。幹細胞が持つ「組織を修復する力」や「炎症を抑える力」を利用し、さまざまな疾患の改善を目指します。
主な対応疾患は、以下のとおりです。
| 分野 | 対応疾患 |
|---|---|
| 整形外科領域 | ・変形性膝関節症 ・変形性股関節症など (関節の痛みや炎症) |
| 脳神経領域 | ・脳卒中(脳梗塞・脳出血)の後遺症 ・脊髄損傷 |
| その他 | ・慢性疼痛 ・エイジングケア(肌の再生、しわ・たるみ改善) |
再生医療について詳しく知りたい方は、以下のページもご覧ください。

手術をしない新しい治療「再生医療」を提供しております。
まとめ|iPS細胞と再生医療の現状と課題を正しく理解しよう
iPS細胞は、山中伸弥教授の画期的な研究により実現した、体細胞から作られる人工的な幹細胞です。倫理的な問題を回避し、患者本人の細胞から作れるため拒絶反応のリスクが低いという大きな利点があります。
現在、眼科や神経、心臓などの再生医療に加え、難病の原因究明や新薬開発の両面で実用化が進んでいます。コストや安全性などの課題は残るものの、技術革新により着実に克服されつつあります。
iPS細胞と再生医療について正しく理解し、その可能性と課題を知ることで、未来の医療についてより深く考えるきっかけになれば幸いです。
再生医療やiPS細胞治療についてさらに詳しく知りたい方、または身体の不調でお悩みの方は、当院の公式LINEにぜひご登録ください。
公式LINEでは、簡易オンライン診断もご利用いただけます。お気軽にご登録の上、症状の確認や相談にお役立てください。
\無料オンライン診断実施中!/
iPS細胞と再生医療に関するよくある質問
iPS細胞を小学生にもわかるように説明してほしい
iPS細胞とは、私たちの体にある皮膚や血液などの大人になった細胞を、特別なスイッチ(遺伝子)を使って、赤ちゃんのような状態に戻して作る、とても特別な細胞です。
普通、皮膚の細胞は皮膚のままで、心臓の細胞にはなれません。でも、iPS細胞は「どんな細胞にも変身できる魔法のような細胞」なのです。
たとえば、病気やけがで傷ついた目の細胞や、心臓の細胞を新しく作って、体に戻してあげることで、病気を治すことができるかもしれません。
この技術を発見した日本の山中伸弥先生は、ノーベル生理学・医学賞という世界的にとても有名な賞をもらいました。iPS細胞は、未来の医療を大きく変える可能性を持った、とても重要な発見なのです。
iPS細胞のメリットは何?
iPS細胞には、大きく分けて3つの優れた利点があります。
1つ目は、拒絶反応のリスクが極めて低い点です。
iPS細胞は患者本人の細胞から作製できるため、移植時に「異物」と判断されにくく、免疫反応による拒絶リスクを大幅に抑えられます。これは臓器移植や細胞治療において非常に重要な要素です。
2つ目は、多様な細胞へ分化できる高い汎用性です。
心筋細胞、神経細胞、網膜細胞など、ほぼすべての細胞を作り出せるため、従来は治療選択肢が限られていた疾患に対して、新たな治療法を開発できる可能性が広がっています。
3つ目は、再生医療だけでなく創薬分野でも大きな価値を発揮する点です。
患者由来のiPS細胞を用いて病態を再現することで、病気のメカニズム解明や薬の効果・安全性を事前に評価できます。新薬開発の効率化や副作用リスクの低減が期待されています。
このように、iPS細胞は再生医療と創薬の両面で革新的な価値を持ち、医療の未来を大きく変える可能性を秘めた技術として、世界的に研究が加速しています。
参考文献
(文献1)
Induction of pluripotent stem cells from mouse embryonic and adult fibroblast cultures by defined factors|Cell
(文献2)
Induction of pluripotent stem cells from adult human fibroblasts by defined factors|Cell
(文献3)
Nobel Prize in Physiology or Medicine 2012|THE NOBEL PRIZE
(文献4)
Negligible immunogenicity of terminally differentiated cells derived from induced pluripotent or embryonic stem cells|Nature
(文献5)
Autologous Induced Stem-Cell–Derived Retinal Cells for Macular Degeneration. New England Journal of Medicine|N Engl J Med
(文献6)
立体臓器(ミニ肝臓)の創出 (2013)|日本医療開発研究機構
(文献7)
World’s first clinical study begun in Kobe to transplant allogeneic iPS cell-derived retinal sheet for retinitis pigmentosa|Kobe Eye Center
(文献8)
iPS 細胞由来ドパミン神経前駆細胞を用いたパーキンソン病に対する細胞移植治療|Drug Delibery System
(文献9)
Phase I Clinical Trial of Autologous Stem Cell-Sheet Transplantation Therapy for Treating Cardiomyopathy|J Am Heart Assoc
(文献10)
Turbulence Activates Platelet Biogenesis to Enable Clinical Scale Ex Vivo Production|Cell
(文献11)
Generation of induced pluripotent stem cells without Myc from mouse and human fibroblasts|Nat Biotechnol
(文献12)
【様式一覧:研究計画】ヒトiPS細胞又はヒト組織幹細胞からの生殖細胞の作成を行う研究に関する指針|文部科学省
関連する症例紹介
-

“リペア幹細胞” 両膝の痛みが大幅に軽減!痛みのない日常を取り戻す!両変形性ひざ関節症 40代 女性
-
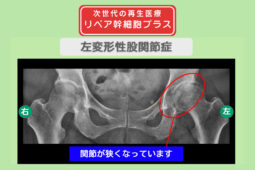
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性
-
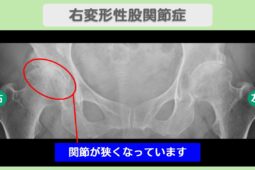
“リペア幹細胞” 痛み10段階中4が2に!手術を回避して日常を取り戻す!右変形性股関節症 70代 女性
-
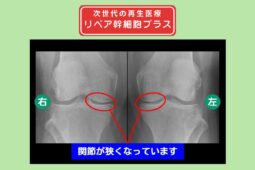
リペア幹細胞プラス【分化誘導】 痛み10段階中6が1に!テニス復帰も夢じゃない! 両変形性ひざ関節症 60代 女性
-
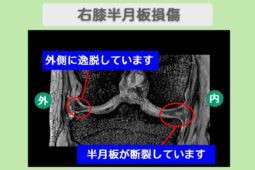
“リペア幹細胞” 右膝痛み4が0に完全消失!快適な歩行を取り戻した!両膝変形性関節症 70代 女性
-
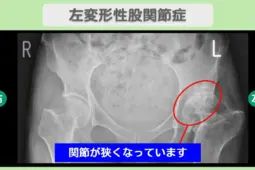
“リペア幹細胞” 痛み10段階中10が2に!人工関節を回避! 左変形性股関節症 60代女性