- 足部、その他疾患
- 足部
【医師監修】外反母趾とは|原因から改善・予防策を解説

「外反母趾を改善したい」
「ヒールやパンプスを履く機会が多く、足に違和感を覚える」
外反母趾(がいはんぼし)は足の親指が外側に曲がる症状で、歩行や靴選びに支障をきたす代表的な足の疾患です。ヒールやパンプスを履く習慣に加えて、骨格や遺伝の影響も関与するため、多くの女性が不安を抱えやすい症状といえます。
本記事では、外反母趾について現役医師が詳しく解説します。
- 外反母趾の原因
- 外反母趾の改善・予防策
最後には、外反母趾についてよくある質問をまとめていますので、ぜひ最後までご覧ください。
当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。
外反母趾について気になる症状がある方は、ぜひ一度公式LINEにご登録ください。
目次
外反母趾とは
| 項目 | 内容 |
|---|---|
| 病気の特徴 | 足の親指が小趾側に曲がり、付け根の関節がずれて足の内側が突出する状態 |
| 症状 | 出っ張り部分の痛み・腫れ・炎症、歩行時の疲れやすさ、バランスの崩れ |
| 起こりやすい人 | 女性に多く、ヒールや先の細い靴を履く習慣がある人、遺伝的な体質を持つ人 |
| 原因 | 靴の形、足の骨格や遺伝、筋力低下や体重増加、生活習慣や加齢の影響 |
| 進行した場合 | 変形が固定し、保存療法(装具・リハビリ)で改善が難しくなることがある |
| 治療の選択肢 | 症状が軽い場合は靴の工夫や装具・リハビリ、重度の場合は手術が検討される |
(文献1)
外反母趾(がいはんぼし)は、足の親指(母趾)が小趾側へ傾き、付け根の関節(MTP関節)が外側偏位で生じる足の変形です。母趾が小趾側へ傾き、第1中足骨頭が内側へ突出して出っ張りが目立つようになります。
この部分は靴と擦れやすく、炎症や腫れ、痛みの原因です。さらに、母趾が正常に機能しにくくなることで体重のかかり方が偏り、歩行時の疲労やバランスの不安定さにつながります。
外反母趾は女性に多く、ハイヒールや先の細い靴の影響に加えて遺伝的素因や足の構造も関与し、進行すると変形が固定して保存療法では改善が難しくなり、強い痛みや生活への支障を伴う場合には手術が検討されます。
外反母趾の原因
| 原因 | 詳細 |
|---|---|
| 遺伝的要因 | 骨格の形状や関節の柔らかさを受け継ぐ体質 |
| 靴の形や履き方 | 先の細い靴やハイヒールによる足先への圧迫 |
| 足の構造に対する筋力低下・体重増加 | 足裏アーチの崩れや親指付け根への負担増加 |
| 年齢・生活習慣による影響 | 加齢による靭帯の緩みや長時間の立ち仕事による疲労蓄積 |
外反母趾の発症には、遺伝的素因や履物の影響、足の構造や生活習慣など複数の要因が関与します。
骨格の特徴や関節の柔らかさ、先の細い靴やハイヒールによる圧迫、筋力低下や体重増加による足裏アーチの崩れ、加齢に伴う靭帯の緩み、長時間の立ち仕事などが複合的に作用し、外反母趾の変形や症状の進行を助長します。
遺伝的要因
| 項目 | 内容 |
|---|---|
| 足の骨格の特徴が受け継がれるため | 扁平足や開張足、第1中足骨が長い足の形など家族内で共通する骨格的特徴 |
| 関節や靭帯の柔らかさが遺伝するため | 生まれつき関節が柔らかく靭帯が伸びやすい体質 |
| 家族内発症の多さ | 母親や祖母に多い場合、娘や孫にも出現しやすい傾向 |
| 遺伝素因と環境因子の相互作用 | 遺伝的に外反母趾になりやすい足の形に、靴の種類や体重増加、歩行習慣が重なる影響 |
外反母趾の発症メカニズムはまだ完全には解明されていませんが、靭帯が緩みやすい性質や足の過回内といった体質が遺伝的に受け継がれることに加え、生活習慣などの環境要因も影響すると考えられています。
さらに、扁平足や足のアーチが弱い骨格、関節や靭帯の柔らかさなども足の親指の付け根に負担をかけ、変形を起こしやすくします。
また、外反母趾は体質だけで発症するのではなく、先の細い靴やハイヒール、歩き方や体重増加といった生活習慣の要因も関与し、とくに女性に多いのは男性に比べてきつい靴を履く機会が多いためです。(文献2)
骨格・関節の遺伝について
扁平足や足のアーチが低い形態、また第1中足骨が長い・角度が内側に傾きやすい形状といった特徴は、母趾付け根に過剰な力をかけ変形を促進する素因です。さらに、生まれつき関節や靭帯が柔らかく母趾を支える力が弱い体質も遺伝しやすく、これが女性に多く見られる靭帯柔軟性と重なると発症率の上昇要因となります。(文献4)
また、足の構造は3種類に分類されます。日本人に多い「エジプト型」は親指が最も長いため、体重がかかった際に小指側に曲がりやすく、外反母趾になりやすいとされています。
|
性差の影響について
外反母趾は統計的に女性に多く発症し、骨盤の構造や女性ホルモンの影響で関節や靭帯が柔らかく、足の安定性が低下しやすいため、足のアーチが崩れやすい体質を持つことが背景にあるとされています。
実際に、女性は男性に比べて外反母趾の発症リスクが明らかに高く、手術を必要とする症例の約90%を占め、韓国の農村部の調査でも痛みを伴う患者の76.7%が女性であったことが報告されています。これらの知見は、女性特有の身体的要因が外反母趾の発症リスクを高めていることを示しています。
靴の形や履き方
| 項目 | 内容 |
|---|---|
| 先の細いつま先の靴 | 親指を小指側に押し付け関節に過度な圧力がかかる状態 |
| ヒールの高さ | 体重が前方に集中し母趾付け根に負担が増える状態 |
| 靴のサイズの不適合 | 狭い靴による圧迫や摩擦、広い靴による不安定さ |
| 素材の硬さや靴底の柔軟性 | 衝撃吸収の不足による足の疲労や負担の増大 |
| 長時間の同じ靴の着用 | 足への負担蓄積による変形や症状の進行 |
つま先が細い靴やヒールの高い靴は足先を圧迫し、親指を外側へ押し出す形をつくるため、外反母趾の進行を促しやすくなります。とくに長時間の着用や歩行習慣、かかとを踏む癖や片側荷重も変形を助長します。
さらに、サイズの合わない靴やクッション性の乏しい靴は足への衝撃を増やし、症状を悪化させる要因です。加えて、かかとを踏んで履く癖や片側に体重をかける習慣も変形を助長します。そのため、適切な靴選びと正しい履き方を意識することが外反母趾予防の基本となります。
足の構造に対する筋力低下・体重増加
外反母趾の発症には、足の構造的特徴と筋力低下が大きく関与します。日本人の約70%が持つエジプト型の足は親指が最も長く、体重がかかった際に母趾付け根にねじれやすい力が加わり、関節の変形を起こしやすく外反母趾のリスクが高まります。
また、土踏まず(縦アーチ)や横アーチの崩れによる扁平足や開張足、骨格の過可動性や足部不安定性も変形を助長する原因です。さらに、足底筋群や母趾内転筋といった足裏の筋肉が加齢や運動不足、肥満などで低下するとアーチを支えきれずに重心が偏り、変形が進行します。
これらの特徴は遺伝的に受け継がれることも多く、遺伝素因と生活習慣の双方が外反母趾の原因となるため、足の構造を理解し筋力を維持・強化することが予防に重要です。
年齢・生活習慣による影響
外反母趾は女性の割合が多く、その理由として男性より靭帯や関節が柔らかく、妊娠や更年期に関わるホルモン(リラキシンなど)の影響で靭帯が緩みやすいことにあります。加えて、ハイヒールや先の細い靴を履く機会が多いことが要因です。
年齢を重ねると筋力や靭帯の支持力が低下し、足のアーチが崩れやすくなるため、中高年以降では変形の進行が目立ちます。さらに、長時間の立ち仕事や歩行、硬い床での生活、体重増加は母趾に過剰な負担を与え、運動不足による筋力低下も変形を助長します。
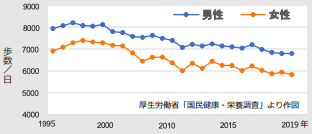
【日本における歩数の経年変化】
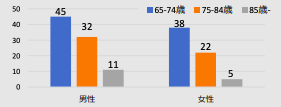
【6000歩以上歩いている高齢者の割合】
とくに女性では更年期以降に骨密度や筋力が低下しやすく、外反母趾の悪化につながることが少なくありません。
外反母趾の改善・予防策
| 改善・予防策 | 詳細 |
|---|---|
| 靴と装具の工夫 | つま先にゆとりのある靴の選択、衝撃を和らげるインソールの使用、親指の位置を補正する装具の活用 |
| 体重・生活習慣の管理 | 適正体重の維持、長時間のヒール使用を避ける習慣、立ち仕事や歩行環境の見直し |
| 足の運動(筋力・ストレッチ) | 足指でタオルをつかむ運動、足裏の筋肉を鍛えるエクササイズ、土踏まずを伸ばすストレッチ |
外反母趾の改善・予防には、日常生活での工夫が欠かせません。つま先にゆとりのある靴を選び、衝撃を吸収するインソールや親指の位置を補正する装具を活用することが推奨されます。
適正体重の維持や長時間のヒール使用を避けるなど、生活習慣の調整も重要です。さらに、足指でタオルをつかむ運動や足裏の筋力強化、土踏まずのストレッチを取り入れることで、足のバランスを保ち、変形の進行を予防できます。
以下の記事では、外反母趾の治療法を詳しく解説します。
靴と装具の工夫
| 項目 | 内容 |
|---|---|
| 足趾への圧迫を軽減できる | つま先に余裕があり足幅に合った靴による母趾関節への圧迫回避 |
| 体重の分散が可能になる | インソールで足裏全体に荷重を分散しアーチを補正する効果 |
| 変形の矯正や補助ができる | パッドや夜間装具による母趾の外側倒れ込み防止と関節への矯正作用 |
| 日常生活で取り入れやすい | 靴の変更や装具使用による軽度〜中等度外反母趾の進行予防 |
外反母趾の予防や進行抑制には、足幅に合った靴を選ぶことが大切です。
研究では、靴幅が狭い靴を履くことが外反母趾の発症と関連することが示され、足幅が母趾角に影響する因子として抽出されています。また、自分の足長サイズを把握していても足幅サイズを理解していない人は多く、実際に適切な靴を選べていない可能性が指摘されています。(文献5)
つま先に余裕があり足幅に合った靴を選択し、インソールや装具を併用することが、外反母趾の圧迫軽減と進行予防につながる有効な方法です。
体重・生活習慣の管理
| 項目 | 内容 |
|---|---|
| 足への負担を減らせる | 適正体重の維持による母趾付け根への過剰な圧力軽減 |
| 筋力低下やアーチ崩れを防ぐ | 適度な運動習慣による足底筋や足趾筋群の維持と足の構造安定 |
| 生活習慣病との関連に配慮できる | 肥満や糖尿病の予防による足への負担や血流障害の軽減 |
| 日常生活での負担を軽減できる | 長時間の立ち仕事や無理な歩行習慣の見直しによる関節へのストレス減少 |
外反母趾の予防や進行抑制には、体重と生活習慣の管理が重要です。体重の増加は足への負担を大きくするため、適正体重を維持することが不可欠です。そのためには、栄養バランスの取れた食事や無理のない範囲での運動習慣が有効です。
また、長時間の立ち仕事や同じ姿勢を続けることは母趾の関節に過度な負荷を与えるため、こまめに休憩を取り入れて足を休める工夫も必要です。日常の小さな取り組みが、足の健康を守り外反母趾の進行抑制につながります。
外足の運動(筋力・ストレッチ)
| 項目 | 内容 |
|---|---|
| 足のアーチを支える筋力を強化できる | 短母趾外転筋や足底筋群を鍛えることで足のアーチを保持し母趾を安定させる効果 |
| 関節の柔軟性を保てる | 母趾や足趾のストレッチによる関節可動域の維持と外側傾きの防止 |
| 血流改善による疲労軽減 | 運動やストレッチによる足裏や下肢の血流促進と筋肉・関節の負担軽減 |
| セルフケアとして継続しやすい | 特別な器具を必要とせず自宅で簡単に取り入れられる長期的な予防策 |
足の指を広げる運動やタオルを使った足指トレーニングは、足の筋力を高めアーチを維持するのに役立ちます。また、ふくらはぎや足底のストレッチを行うことで柔軟性が保たれ、足への負担を分散できます。
足の運動は自宅で簡単に取り入れられる方法であり、継続することで予防効果が期待できます。筋力強化と柔軟性維持の両面からアプローチすることが重要です。
以下の記事では、外反母趾に対するストレッチ方法について詳しく解説しています。
外反母趾を適切に理解し予防・改善に努めよう
外反母趾は、遺伝や年齢、生活習慣など複数の要因が重なって発症し、放置すると進行して歩行困難や他の関節への影響を引き起こす可能性があります。
外反母趾は靴選びや生活習慣の改善、適度な運動で進行を防げますが、改善がみられない場合は医療機関での適切な治療が重要です。
改善しない外反母趾でお悩みの方は、当院「リペアセルクリニック」へご相談ください。当院では、外反母趾の治療において再生医療を選択肢のひとつとして提案しています。再生医療は外科的な切開を伴わずに実施できるため、手術とは異なる方法を希望される方にも検討いただけます。
また、薬物治療に比べて全身的な副作用の懸念が少ないとされ、関節や周囲組織の環境に働きかける新しいアプローチとして注目されている治療法です。
ご質問やご相談は、「メール」もしくは「オンラインカウンセリング」で受け付けておりますので、お気軽にお申し付けください。
\無料オンライン診断実施中!/
外反母趾に関するよくある質問
外反母趾の進行度は自分で判断できますか?
外反母趾は母趾の曲がり角度で軽度・中等度・重度に分類されますが、正確な判定にはレントゲン検査が必要です。
外見上の傾きや出っ張りで目安はつきますが、痛みや生活への影響は個人差が大きいため、自己判断は避け、医療機関を受診する必要があります。
受診は整形外科で問題ありませんか?
外反母趾の診療は整形外科で対応可能です。レントゲンでの進行度判定に加え、靴の指導・インソールや装具療法・運動療法から手術まで幅広い治療が行えます。
必要に応じて義肢装具士やリハビリスタッフも関与します。糖尿病や循環障害がある場合は、内科などと連携して治療を進めます。
外反母趾は手術が必要ですか?
外反母趾は手術が必須ではありません。軽度〜中等度では靴の調整やインソール、運動療法など保存療法で進行を抑えられることがあります。
しかし、変形が強く日常生活に支障がある場合や保存療法で効果が得られない場合には手術が検討されます。
外反母趾は手術する後悔しますか?
外反母趾手術は多くの方で改善が期待できますが、術後の対応を誤ると後悔につながることがあります。靴や生活習慣を見直さず再発したり、リハビリを怠って効果が不十分となったり、思った以上に回復に時間がかかるケースもあります。
後悔を避けるためには、手術の適応や方法について医師と十分に相談し、自分の生活スタイルに合った治療法を選ぶことが大切です。さらに、術後も靴の工夫や運動習慣を継続することで満足度を高められます。
参考文献
Common Foot Disorders|Pubmed CentraI