- 脊髄損傷
- 脊椎
脊髄損傷の主な原因と3つの治療法|事故や病気による症状はどこまで回復する?
脊髄損傷は、交通事故や高所からの転落といった外傷だけでなく、椎間板ヘルニアなどの病気や、高齢者の転倒によっても引き起こされます。(文献1)
脊髄損傷の原因はさまざまですが、患者様やそのご家族にとって、「手足の麻痺は治るのか」「どこまで回復できるのか」という不安は共通のものではないでしょうか。
本記事では、脊髄損傷の原因や損傷レベル別の症状、回復の可能性、3つの主要な治療法について解説します。脊髄損傷の治療や、今後の選択を考える上で、判断材料の一つとしてお役立てください。
なお、当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。脊髄損傷の原因について気になる方は、ぜひ一度公式LINEにご登録ください。
目次
脊髄損傷の主な原因|外傷性(事故)と非外傷性(病気)
脊髄損傷の原因は、以下の2通りに分けられます。
それぞれ、詳しく解説します。
外傷性脊髄損傷の原因
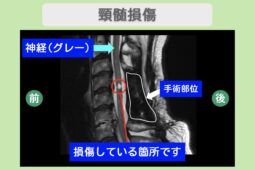
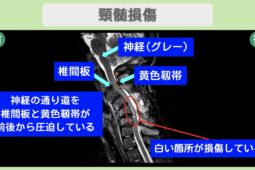
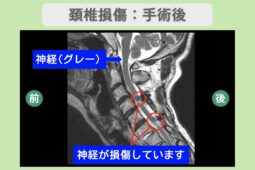
外傷性脊髄損傷は、脊椎(背骨)に強い力が加わることで発生します。衝撃によって脊椎が骨折したり脱臼したりすると、脊柱管の中にある脊髄が圧迫されたり、直接傷つけられたりして損傷が起こります。(文献1)なお、骨折や脱臼がなくても、強い衝撃で脊髄が損傷することもあります。(非骨傷性頸髄損傷など)
外傷性脊髄損傷の代表的な原因は以下のとおりです。
- 交通事故(自動車事故、バイク事故)
- 高所からの転落、平地での転倒
- スポーツ外傷(ラグビー、柔道、スノーボード、水泳の飛び込みなど)
- 労働災害(建設現場での事故など)
とくに首(頸椎)は可動域が大きく、強い衝撃を受けやすい部位であるため、交通事故やスポーツでの受傷が多くみられます。
非外傷性脊髄損傷の原因
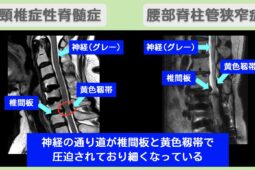
非外傷性脊髄損傷とは、交通事故や転倒などの外傷ではなく、体内で起こる病変(炎症や腫れなどの異常)によって脊髄に障害が生じる状態を指します。
非外傷性脊髄損傷の代表的な原因は以下のとおりです。
| 病名 | 概要 |
|---|---|
| 椎間板ヘルニア (ついかんばん) |
椎間板が飛び出し、脊髄を圧迫することで症状が現れる |
| 脊柱管狭窄症 (せきちゅうかんきょうさくしょう) |
脊柱管が狭くなり、内部を通る脊髄が圧迫される |
| 後縦靭帯骨化症 (こうじゅうじんたいこっかしょう) |
背骨の靭帯が骨のように硬くなり、脊髄を圧迫する |
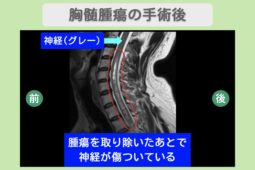
| 脊髄腫瘍 (せきずいしゅよう) |
脊髄やその周囲にできた腫瘍によって、脊髄が圧迫される |
| 脊髄梗塞 (せきずいこうそく) |
脊髄への血流が途絶えることで、神経の働きに影響が及ぶ |
非外傷性の場合、手足のしびれや歩行時のふらつきなどが前兆として現れる場合も多いです。このような症状に気づいたときは、早めに医療機関を受診しましょう。
なお、脊髄損傷についてさらに詳しく知りたい方は、以下のページも参考にしてください。

脊椎損傷のお悩みに対する新しい治療法があります。
脊髄損傷を発症した人の原因別の割合
日本における脊髄損傷の原因別割合をみると、以下のような順位が報告されています。
- 交通事故(割合:42.7%)
- 高所転落(割合:28.9%)
- 転倒(割合:12.9%)
- 打撲・下敷き(割合:5.5%)
- スポーツ(割合:5.4%)
- 自殺企図(割合:1.7%)
- その他(割合:1.9%)
(文献2)
交通事故は比較的若い人に多く、バイクや自動車を運転中の衝突事故が大きな要因です。一方、高所転落は高所作業や建設現場などの労働環境で発生しやすく、労働災害としての事例もあります。
なお、脊髄損傷のリスクは年齢や生活環境によって異なります。事故を防ぐためには、交通ルールの遵守や安全対策の徹底、転倒予防の工夫が重要です。
脊髄損傷レベル別の症状と回復の可能性
脊髄損傷の症状と回復の可能性を理解する上では、「完全損傷」と「不全損傷」の違いを知ることが重要です。
| 分類 | 状態 | 回復の可能性 |
|---|---|---|
| 完全損傷 | ・損傷部位で脊髄の機能が完全に断たれた状態 ・損傷部位より下の運動機能と感覚機能がすべて失われる |
回復は困難とされている |
| 不全損傷 | 脊髄の一部が損傷を免れ、機能が部分的に残っている状態 | リハビリテーションなどを通じて機能改善の可能性がある |
上記のとおり、完全損傷は一般的に回復が困難とされています。
一方で、不全損傷の場合、リハビリテーションの継続で、歩行能力や日常生活動作に変化がみられることがあります。
また、損傷した部位の高さ(損傷高位レベル)によって、以下のような症状が現れます。
| 損傷高位レベル | 主な症状 |
|---|---|
| 頸椎損傷(C1~C8) | ・全身麻痺や呼吸困難(C1~C4) ・腕や手の一部が動く(C5~C8) ・排尿・排便障害(C5~C8) ・自律神経障害(C5~C8) |
| 胸椎損傷(T1~T12) | ・下半身麻痺 ・体幹のバランス低下 ・排尿排便障害 |
| 腰椎損傷(L1~L5) | ・歩行困難 ・膀胱直腸障害 ・感覚障害 |
| 仙椎損傷(S1~S5) | 軽度の感覚障害や排尿排便の調整機能低下 |
(文献1)
上記のように、損傷高位レベル別で症状は異なります。
なお、以下の記事では、脊髄損傷における回復の可能性を詳細に解説しています。ぜひ参考にしてください。
脊髄損傷が原因で起こる合併症と二次的障害
脊髄損傷は手足の麻痺だけでなく、全身にさまざまな影響を及ぼします。合併症のなかには命に関わるものもあるため、適切な予防と管理が欠かせません。
脊髄損傷が原因で起こる主な合併症は、以下のとおりです。
それぞれ、詳しく解説します。
呼吸器・循環器障害
頸髄(首の位置にある脊髄)の高い位置で損傷を受けた場合、呼吸に関わる筋肉(横隔膜や肋間筋)が麻痺し、呼吸不全を起こすことがあります。また、咳をする力が弱まって痰を排出しにくくなり、肺炎のリスクも高まります。
さらに、自律神経の障害による起立性低血圧(立ち上がったときに血圧が急激に低下し、立ちくらみやめまいが生じる状態)にも注意しなければなりません。
加えて、下半身の麻痺によって足を十分に動かせない状態が続くと、血流が滞りやすくなり、足の静脈に血のかたまり(血栓)ができやすくなります。この血栓が肺に流れると、いわゆるエコノミークラス症候群を引き起こす危険があります。
消化器障害・排泄障害
脊髄損傷によって自律神経が障害されると、消化管の動きが低下することがあります。その結果、ストレス性胃潰瘍が生じる場合もあります。
なお、感覚障害の影響により腹部の違和感や痛みを自覚しにくいため、症状が進行した後に気づくことも多いです。
また、排泄障害は脊髄損傷に伴ってみられる症状の一つです。
膀胱や腸の機能に影響が及ぶため、尿閉(尿が出にくい状態)や尿失禁、便秘などが起こりやすくなります。
適切な排尿管理を行わないと尿路感染症を繰り返し、全身に感染が広がる恐れもあるため注意が必要です。
褥瘡(床ずれ)
脊髄損傷によって感覚に影響が及ぶと、長時間同じ姿勢を続けていても、圧迫による違和感や痛みを自覚しにくいです。その結果、皮膚や皮下組織への血流が低下し、褥瘡(じょくそう:いわゆる床ずれ)が生じやすくなります。
褥瘡が進行すると、皮膚やその下の組織が損傷し、深い傷になる場合があります。また、もしも細菌感染を起こした場合、全身への感染が広がる可能性もあるため注意が必要です。
脊髄損傷患者の褥瘡を防ぐためには、定期的な体位変換や皮膚状態の確認が重要とされています。
脊髄損傷の3つの治療法
脊髄損傷の治療は、受傷してからの時期(急性期・回復期・慢性期)と治療の目的に応じて、大きく3つの柱に分けられます。
それぞれ詳しく解説します。
原因に対する手術・薬物療法(急性期)
脊髄損傷の治療は、原因に応じたアプローチが必要です。脊髄感染症やビタミン欠乏、腫瘍が関与している場合、それぞれに適した治療を行います。
たとえば、感染症なら抗生物質、ビタミン欠乏なら栄養補給、腫瘍なら放射線療法や手術を検討します。
また、椎間板ヘルニアや血腫、膿瘍などが脊髄を圧迫している場合、手術での原因除去が一般的です。たとえば、腰椎椎間板ヘルニアなら突出した髄核(ずいかく)を摘出し、神経の圧迫を軽減します。
さらに、硬膜外血腫(こうまくがいけっしゅ)なら血液を排出し、脊髄の機能を回復させます。脊髄膿瘍では、膿を排出する手術と抗菌薬の投与を組み合わせての治療が一般的です。
機能回復のためのリハビリテーション(回復期〜)
受傷直後から月日が経過し、状態が安定した後は、リハビリテーション治療が中心となります。リハビリテーションの目的は、残された機能(残存機能)を強化し、日常生活動作(ADL)の獲得を目指すことです。
具体的には、主に以下のリハビリテーションが行われます。
| リハビリテーションの種類 | 内容 |
|---|---|
| 理学療法 | 筋力訓練、関節可動域訓練、歩行訓練などを行い、身体機能の維持や向上を目指す |
| 作業療法 | 食事や着替えなどの日常生活動作の訓練や、補助具の使用訓練を行う |
| 排泄リハビリ | 排尿・排便動作の自立を目指し、排泄に関わる訓練や指導を行う |
しかし、標準的なリハビリテーションだけでは、一度失われた神経そのものを回復させることは難しいのが現状です。
そのため、リハビリを継続しても、ある程度の麻痺が残ることが多くみられます。
脊髄損傷のリハビリテーションについて詳しく知りたい方は、以下の記事も参考にしてください。
神経修復を促す再生医療(回復期〜慢性期)
再生医療は、手術やリハビリテーションと並ぶ、脊髄損傷治療の選択肢の一つです。
再生医療では、患者様自身の脂肪から採取した幹細胞を培養し、点滴や局所注射による体内投与を実施します。
幹細胞には、さまざまな種類の細胞に変化する分化能(ぶんかのう)と呼ばれる性質があり、損傷した神経組織の修復を促す働きが期待されています。
再生医療は、以下のような方に検討されることがあります。
- リハビリを続けても改善が見られない方
- 受傷から時間が経過し、慢性期に入っている方
- 手術が難しい、または手術後も症状が残っている方
\無料相談受付中/
脊髄損傷の後遺症に対する治療「再生医療」について
現在、脊髄損傷に対する治療の選択肢の一つとして、再生医療(幹細胞を用いた治療)が取り入れられています。
幹細胞治療は、患者様ご自身から採取した幹細胞を培養し、体内に投与する治療法です。投与方法として、当院では点滴のほか、注射で脊髄腔内に直接届ける方法を採用しています。幹細胞が持つ「炎症を抑える」「神経の働きを助ける物質を分泌する」といった性質を活用します。
また、リハビリテーションとの併用で、身体機能の維持や回復を目指す取り組みも行われます。
再生医療についての詳細は、当院「リペアセルクリニック」での症例を紹介している以下のページをご覧ください。
まとめ|脊髄損傷の原因や症状を理解して適切な治療法を選びましょう
脊髄損傷の原因は、交通事故などの外傷性のものから、椎間板ヘルニアなどの非外傷性のものまでさまざまです。
また、損傷したレベルや程度によって、症状や回復の可能性も一人ひとり異なります。
脊髄損傷を万が一受傷した場合でも、その後の治療やリハビリテーションの取り組み方によって、症状の軽減を期待できます。適切な治療を施し、機能改善を目指しましょう。
「もう回復は難しい」と諦めている方も、ぜひ一度、再生医療という選択肢について検討してみてください。
当院の公式LINEでは、さまざまな疾患に対する再生医療の情報提供と簡易オンライン診断を実施しています。脊髄損傷にお悩みの方は、ぜひご登録ください。
\無料オンライン診断実施中!/
脊髄損傷の原因や回復に関するよくある質問
脊髄損傷から回復した人や歩けるようになった人はいる?
脊髄損傷からの「完全回復」は難しいとされていますが、リハビリテーションや再生医療を通じて「機能改善」を達成した方は多くいらっしゃいます。
たとえば、車椅子生活を送っていた方が杖歩行できるようになったり、介助が必要だった方が車椅子で自立した生活を取り戻したりした事例があります。
改善の程度は損傷の状態や治療への取り組みによって異なりますが、諦めずに治療を続ければ生活の質を向上させることは十分に可能です。
手術をすれば麻痺は治る?
脊髄損傷時の手術は、脊髄への圧迫を取り除いたり、不安定な脊椎を固定したりするために行われます。しかし、手術はあくまで「圧迫を解除する」「骨を安定させる」ことが目的であり、一度傷ついた神経を元どおりに修復できるわけではありません。
そのため、手術を受けたからといって、すぐに麻痺がなくなるわけではないのが現実です。
このような背景から、手術後においてもリハビリテーション継続が重要とされています。また、患者様の状態に応じて、再生医療が併せて検討されることもあります。
参考文献
(文献1)
「脊髄損傷」|公益社団法人日本整形外科学会
(文献2)
「脊髄損傷」|一般社団法人日本脊髄外科学会