- 肝疾患
- 内科疾患
アルコール性肝硬変とは?飲酒の影響や原因・症状・治療法を解説!

「最近お酒の量が増えている」「健康診断で肝機能の数値が悪い」そんな方は、アルコール性肝硬変のリスクがあるかもしれません。
アルコール性肝硬変は、長期間の大量飲酒により肝臓が硬くなり、正常に機能しなくなる病気です。初期は自覚症状がほとんどありませんが、進行すると腹水や黄疸、吐血などの深刻な症状が現れ、命に関わる場合もあります。
飲酒習慣があり肝硬変が心配な方に向けて、本記事ではアルコール性肝硬変の原因・症状から治療法・予防法まで、分かりやすく解説します。
なお、肝硬変に対しては再生医療という治療方法があります。
当院「リペアセルクリニック」の公式LINEでは、再生医療に関する症例の紹介や簡易オンライン診断を実施しているので、ぜひご利用ください。
目次
アルコール性肝硬変とは?
日頃から多くお酒を飲む方の場合、アルコール性肝硬変のリスクに注意する必要があります。
アルコール性肝硬変の特徴は以下のとおりです。
肝硬変について詳しくは以下の記事をご参照ください。
長期間の飲酒による肝臓疾患で症状が進んだ状態
アルコール性肝硬変とは、肝硬変のうち5年以上の長期間にわたる大量の飲酒によって肝臓が硬くなる疾患を指します。お酒に含まれるアルコールには「アセトアルデヒド」と呼ばれる有害物質があり、通常は肝臓で分解された後に体外に排出される仕組みです。
しかし、普段から大量のお酒を飲んでいる場合は、肝臓でアセトアルデヒドが分解しきれずに蓄積します。このアセトアルデヒドが肝細胞を傷つけて破壊すると、傷ついた部分は硬い組織(線維)に置き換わります。この硬化が肝臓全体に広がった状態が肝硬変です。
なお、日本では肝硬変の原因としてアルコール摂取が最も多いことを示す研究結果もあります。(文献1)
前段階としてアルコール性肝炎がある
アルコール性肝硬変は、普段の大量の飲酒がきっかけで短期的に発生するわけではありません。日頃からの過剰な飲酒でアルコールを体内に多く摂取すると、肝臓で代謝するなかで中性脂肪が蓄積されます。この中性脂肪が肝臓に溜まった状態が「アルコール性脂肪肝」です。
アルコール性脂肪肝ができてもアルコールの摂取量を減らさない場合、中性脂肪の蓄積がさらに進んでアルコール性肝炎へと発展します。このアルコール性肝炎がより重篤になった疾患がアルコール性肝硬変です。
アルコール性肝炎には、肝細胞の膨張や黄疸、腹痛などの症状が見られます。詳細は以下の記事を参考にしてください。
アルコール以外で発症する肝硬変との違い
肝硬変にはアルコール以外で発症する、「非アルコール性肝硬変」と呼ばれるものもあります。アルコール性肝硬変と非アルコール性肝硬変との違いは、「発症の原因がアルコールかそれ以外か」です。
非アルコール性肝硬変の場合、以下の原因が挙げられます。
- 肥満や糖尿病などの生活習慣病
- B型・C型肝炎ウイルスによる感染
- 自己免疫疾患
- 薬剤や有害物質
これらのアルコール以外の要因で肝臓疾患になり、その症状が進行して肝硬変になったものが、「非アルコール性肝硬変」に分類されます。
アルコール性肝硬変の原因
アルコール性肝硬変は、主に長期に及ぶ大量のアルコール摂取が原因です。摂取したアルコールを分解する際に発生するアセトアルデヒドが継続的に肝臓を傷つけることで、肝細胞が損傷・破壊されます。肝細胞の破壊が進むと、肝臓内で硬い部分が広がって肝機能が衰え、肝炎や肝硬変などの症状に発展します。
なお、「長期に及ぶ大量のアルコール摂取」の目安は、男性で1日60g以上、女性で1日40g以上のアルコールを10年以上に渡り摂取している状態です。また、上記の目安に達していなくても短期間で大量飲酒を繰り返す場合も、アルコール性肝硬変のリスクがあります。
ほかにも生活習慣病や遺伝的要因を抱えている状態で、大量にアルコールを摂取する生活を続けている方も注意が必要です。
アルコール性肝硬変の症状
アルコール性肝硬変の症状には、次のようなものが見られます。
命に関わる症状もあるため、事前に知識を深めておくことが大切です。
肝機能やアルコール分解能力の低下
アルコール性肝硬変になると、肝臓の働きが悪くなり、アルコールを分解する能力も落ちます。これは、お酒に含まれる有害物質(アセトアルデヒド)が肝臓の細胞を傷つけて壊すためです。毎日お酒を飲み過ぎると、肝臓の細胞が傷つき、最終的には肝臓の線維化が進み硬くなります。
肝機能やアルコール分解能力の低下が続けば、肝臓に中性脂肪が溜まるようになります。この状態が続くと、アルコール性肝炎を起こし、さらに進行するとアルコール性肝硬変になります。
アンモニア臭が発生する
アルコール性肝硬変になった人は、アンモニア臭を発生させることがあります。
食事を通じて体内に取り込まれたアンモニアは、本来であれば肝臓で無毒化された上で、尿として排出されます。しかし、肝硬変になった人は肝機能が衰えているため、アンモニアの解毒作用がはたらきません。その結果、残留したアンモニアが血管内に流出し、吐き出す息にもアンモニアのにおいが伴います。
なお、血液中のアンモニア濃度の上昇が脳に影響し、肝性脳症による意識障害を引き起こすケースもあります。
黄疸(おうだん)
黄疸(おうだん)、この黄色に染めるものの正体は、赤血球に含まれるビリルビンです。
赤血球は古くなると肝臓に送られて分解されます。その際に赤血球に含まれるビリルビンも、胆汁とともに排出されます。
しかし、肝機能が低下するとビリルビンがうまく排出されず、血液中に増えてしまいます。そのため、皮膚や目の白い部分が黄色く染まってしまうのです。
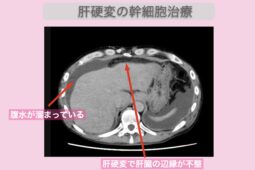
腹水
腹水とは、胃などのお腹周りの臓器と、それらを包む膜の間に広がる腹腔に水が溜まる症状を指します。そして腹水も、アルコール性肝硬変がある程度進んだ場合に見られる症状です。
体内の水分バランスは、肝臓で作られる「アルブミン」というたんぱく質が調整しています。しかし、アルコール性肝硬変が進行するとアルブミンの生成量が減り、血管内の水分が腹腔へと流れ出て腹水になります。
なお、腹水が膨らむと呼吸困難のような重篤な状態になるケースもあります。
吐血
吐血もアルコール性肝硬変で見られる症状です。
アルコール性肝硬変では肝臓に向かう血管が狭くなったり閉塞したりするため、血流が低下します。加えて、行き場を失った血液は食道の静脈へと向かうため、圧力がかかり食道静脈瘤(しょくどうじょうみゃくりゅう)という血管の瘤(こぶ)ができます。
アルコール性肝硬変による吐血は、多くの場合、この食道静脈瘤がいきみや咳などの刺激で破裂することで起こります。
肝臓がんを発症するケースも
アルコール性肝硬変になった場合、肝臓がんを発症することもあります。肝硬変から肝臓がんになるのは、肝細胞が損傷と再生を繰り返す過程で、突然変異によってがん細胞に変化するためです。
肝臓がんを発症すると、肺やリンパ節など他の臓器に転移する場合があります。また、他の臓器のがんが肝臓に転移してくるケースもある点にも注意が必要です。
アルコール性肝硬変の末期症状は?余命はどの程度?
アルコール性肝硬変が末期になると、肝臓が著しく縮小し、肝機能は大幅に低下します。加えて、腹水による呼吸困難や吐血、肝性脳症による昏睡のリスクが高まるため、非常に危険な状態です。
末期症状とともに気にされることの多い余命については、医学的な重症度分類に基づいた研究では、症状が重度まで進んだ肝硬変患者の3年後も生存している割合は約31%と報告されています。(文献2)
ただし、実際の経過は患者様の年齢、他の病気の有無、治療への反応などにより大きく異なります。また、適切な治療を継続し、禁酒を徹底することで病気の進行を遅らせることが期待できるため、諦めずに治療を続けることが大切です。
アルコール性肝硬変の診断方法
アルコール性肝硬変の早期発見・治療には、適切な診断が重要です。 主な診断方法として、以下があります。
医師は患者さんの症状や状態に応じて、これらの診断方法を選択して検査を行います。
飲酒歴や生活習慣の聞き取り
アルコール性肝硬変について診断する際は、医師が飲酒歴や生活習慣を聞き取ります。飲酒歴の場合、以下の項目を尋ねるのが一般的です。
- お酒を飲んでいる年数
- 週に飲む日数
- 1日に飲む量
- アルコール濃度
- お酒の種類
アルコール性肝硬変かどうかは、5年以上にわたって1日に60g以上(女性は40g以上)の純アルコールを摂取しているかが基準とされます。ただし肥満が見られる人については、摂取量が基準に満たない場合でもアルコール性肝硬変を疑われます。
なお、飲酒歴は本人だけでなく、家族からも聴取します。加えてアルコール依存症の有無も確認される項目です。
飲酒以外にも、普段の食事や運動の状況・体重の変化・服薬の有無・健康状態も問診します。健康状態については、黄疸など明確な症状の有無のほか、倦怠感や食欲不振など本人が感じている症状も聞きます。
血液検査
血液検査では、肝機能を示すASTやALTなどの指標を調べます。アルコール性肝硬変が疑われる場合、これらの数値が異常値を示すことが多く、診断の重要な手がかりとなります。
なお、会社や自治体の健康診断で肝機能の異常が見つかった場合は、その結果を医師に持参して詳しい検査を受けることが大切です。
腹部超音波検査・画像診断
血液検査で異常が見られた場合、より精密な検査として腹部超音波検査や画像診断が必要です。
腹部超音波検査は超音波を使って肝臓の状況を確認します。肝臓のサイズや表面の凹凸の状態、脂肪の蓄積具合などを見ることで、肝臓の線維化の程度や病気の進行度を調べる方法です。
腹部超音波検査とともに、振動波で肝臓の硬さをチェックする手段もよく用いられます。振動波は硬い物体ほど速く伝わるため、その原理を利用した装置で肝硬変の進み具合を見ます。
画像診断は実際の肝臓の状態を直接目で確認できる手段で、MRIやCTによる方法が一般的です。基本的にはこれらの装置を使った方法と、今までの血液検査や問診の結果を総合して最終的な診断を下します。
肝生検
アルコール性肝硬変の診断には、肝生検と呼ばれる方法を用いるケースもあります。肝臓組織の一部を切り取った上で、顕微鏡で観察して病状を確認する方法です。
ただし、すでに説明した超音波などによる検査や画像診断が主流になってきている上に、出血や感染症などの合併症のリスクがあることから、必要性が高いときにのみ実施されます。
アルコール性肝硬変の治療法
アルコール性肝硬変の主な治療法は以下のとおりです。
アルコール性肝硬変の治療法について知り、本格的な治療に臨みましょう。
断酒
アルコール性肝硬変の治療においては、お酒を全く飲まない「断酒」が重要です。症状が出ている中で飲酒を続けた場合、アセトアルデヒドによる肝細胞の損傷・破壊や、脂肪の蓄積が進みます。その結果、肝硬変の症状が悪化するため、命の危機に直面する可能性もあります。
アルコール性肝硬変の治療を始めるのであれば、すぐに断酒しましょう。
栄養療法・食事療法
肝機能の回復には十分な栄養補給が必要ですが、アルコール性肝硬変の方は長期の飲酒により、栄養状態が悪化していることが多くあります。そのため、食事内容の見直しが必要です。
医師の指導を受けながら、主食・主菜・副菜で構成される、栄養バランスを考慮した献立で食事をとりましょう。エネルギーやたんぱく質の不足を克服するためにも、高エネルギー・高たんぱく質のメニューにします。
たんぱく質は肉だけでなく魚介類や大豆類などでバランスよくとることが大切です。加えて、野菜や果物などからのビタミンや食物繊維の摂取もポイントに挙げられます。ただしどんなに体に良い栄養素でも、食べ過ぎは禁物です。
一方で、腹水の症状がある方は、塩分や水分を制限します。塩分や水分を多く摂取すると、腹腔に腹水が多く溜まるためです。とくに塩分は1日5~7g以内が推奨されます。(文献3)
薬物治療
薬物治療では、アルコール性肝硬変の症状緩和や合併症の管理を目的として薬剤が用いられます。ただし、肝機能が低下している状態では、薬物の代謝も困難になるため、使用する薬や量は慎重に選択されます。
具体的には、腹水に対して利尿剤、肝細胞の保護には肝保護薬(ウルソデオキシコール酸など)、肝性脳症に対してはラクツロースなどが使用されます。
アルコール性肝硬変の治療で薬物は、あくまでも補助的な意味合いで使われるものと理解すると良いでしょう。
アルコール依存症の治療
アルコール性肝硬変を発症する方には、アルコール依存症にかかっている方も多くいます。生活上の不安や不満などをお酒の力を借りて紛らわそうとするあまり、お酒が手放せない状態になってしまう状態です。
アルコール自体も中毒性を伴う物質であるため、依存症まで発症すると自力での断酒は困難です。そのため、治療を進める中で精神科や心療内科の専門医のカウンセリングを受ける必要があります。
肝移植
断酒や食事療法などによる治療が難しい場合は、肝移植を検討します。肝移植は70歳※までの健康な成人の肝臓の一部を移植する方法です。※日本肝臓学会の基準。施設により異なる場合があります。
移植された肝臓の一部は、高い再生能力で元の形状や大きさに戻ります。
アルコール性肝硬変の治療では、本人が一定期間継続して断酒しているなどの条件を満たすことが欠かせません。加えて自身の体に合う肝臓があることも重要です。
ほかにも移植しなかった場合の余命の長さも、肝移植するかどうかの判断材料になります。肝移植は、ほかの内科的治療では改善が困難な場合に検討されます。
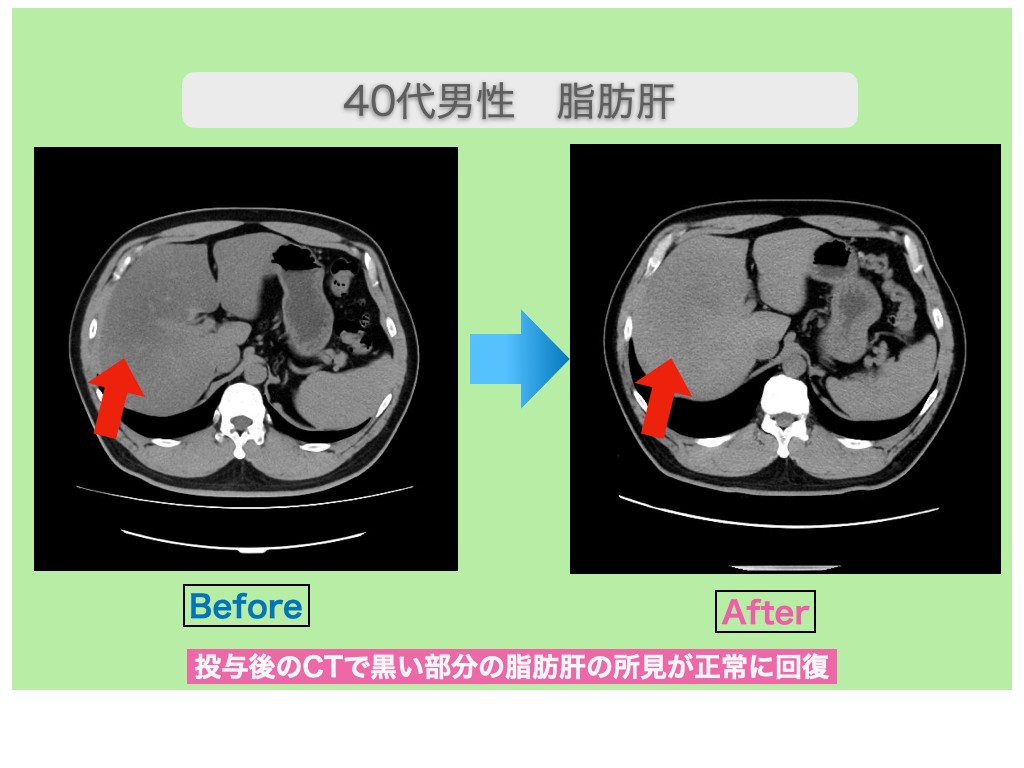
再生医療
近年では再生医療も、アルコール性肝硬変治療で選べる方法のひとつです。再生医療には主に幹細胞治療とPRP療法があります。
幹細胞治療は、患者様の脂肪から幹細胞を採取・培養後、幹細胞を患部に投与する方法です。
一方、PRP療法では患者様の血液を採取し、遠心分離器で血小板を多く含む液体を作製して患部に投与します。再生医療は手術を伴わない治療法で、施術にもあまり時間はかかりません。
当院「リペアセルクリニック」では、随時再生医療に関するご相談を受け付けていますので、興味がある方や気になる方はぜひお問い合わせください。

肝臓疾患のお悩みに対する新しい治療法があります。
実際の肝硬変に対する再生医療の治療例については、当院の症例をご覧ください。
アルコール性肝硬変の予防法
アルコール性肝硬変は予防可能な疾患です。
症状が現れる前の早期対策が重要で、主に以下の方法で予防できます。
発症して厄介な事態になる前に、これらの予防法で早めに対策しましょう。
適量の飲酒・禁酒
アルコール性肝硬変の予防には、適量の飲酒や禁酒への意識が大切です。お酒とうまく付き合いつつ、アルコール性肝硬変も予防するには、お酒の適正量を知っておくと役に立ちます。
お酒の適正量は厚生労働省によると、純アルコールを1日約20gに留めるのが目安です。これはビールであればアルコール度数5%で中瓶1本500ml、清酒であれば15%で1合(180ml)に相当します。(文献4)
肝機能に特別な問題のない方は、上記の摂取量の範囲でお酒を飲むことが、アルコール性肝硬変の予防につながります。加えて、週に1~2日は休肝日を設け、肝臓を休ませましょう。
一方で肝硬変や、その前段階である脂肪肝・アルコール性肝炎が疑われるときは、肝機能が安定するまでは禁酒が必要です。
栄養バランスのとれた食事
栄養バランスのとれた食事も有効な予防法です。食事でアルコール性肝硬変を予防する場合も、基本的には主食・主菜・副菜の構成で、良質なたんぱく質や食物繊維などを積極的に摂取します。また、塩分の取りすぎには注意しましょう。
加えて、食事の回数は1日3回を心掛け、適切な量をよく噛んで食べることも大切です。食事の回数が少ないと、肝臓が貯蔵してある栄養分でエネルギーを補てんしようとするため、余計な負担をかけます。よく噛まなかったり食べすぎたりする習慣も、肝臓への負担や脂肪肝の蓄積の原因になるため、避けるべきです。
定期健診
定期健診は、アルコール性肝硬変の早期発見と予防に重要な役割を果たします。肝臓は「沈黙の臓器」と呼ばれ、初期段階では自覚症状がほとんど現れないため、定期的な健診で確認しましょう。
血液検査で数値に異常が見られた場合は、早期の段階で飲酒量の見直しや生活習慣の改善を行うことで、肝硬変への進行を防ぐことができます。
とくに日常的に飲酒する習慣がある方は、定期的な肝機能検査を受けることで、肝臓の状態を把握し、適切なタイミングで予防対策を講じることが可能です。
まとめ|アルコール性肝硬変は飲酒を見直すことが不可欠
アルコール性肝硬変は、長期間の大量飲酒が原因で発症する重篤な肝疾患です。
初期は自覚症状がほとんどありませんが、進行すると黄疸や腹水、吐血などの深刻な症状が現れ、命に関わる場合もあります。
治療の中心は断酒です。飲酒を続ける限り肝臓の損傷は進行し続けるため、症状の改善や進行の抑制には完全な禁酒が不可欠です。断酒と併せて、栄養バランスの取れた食事療法や合併症に対する薬物治療も重要な役割を果たします。
日常的に飲酒する習慣がある方は、今一度飲酒量や生活習慣を見直し、肝臓の健康を守ることが大切です。
なお、アルコール性肝硬変を含む肝疾患に対しては、再生医療という治療の選択肢もあります。再生医療について詳しくは、当院「リペアセルクリニック」まで、お気軽にお問い合わせください。
肝硬変とアルコールのよくある質問
アルコール性肝硬変は治るのか?
アルコール性肝硬変は、症状が軽いうちであれば治る見込みは十分にあります。とくに健康診断の段階で肝機能に異常が見られたり、肝臓で脂肪肝や炎症が見つかったりしたときには、すぐにでもお酒を控えるなどの対策が治る確率を高めます。
なお、アルコール性肝炎が治るかどうかは、以下の記事も参考にしてください。
肝硬変でお酒をやめないとどうなる?
肝硬変でお酒をやめなかった場合、脂肪の蓄積やアルコールの作用で、さらに肝臓の線維化が進行します。しかも、肝臓がんや肝性脳症のような合併症のリスクも高まるため、注意が必要です。
なお、医学的な重症度分類に基づいた研究では、症状が重度まで進んだ肝硬変患者の3年後も生存している割合は約31%と報告されています。(文献2)
ただし、実際の経過は患者様の年齢、他の病気の有無、治療への反応などにより大きく異なります。また、適切な治療と生活習慣の改善により、病気の進行を遅らせることが期待できます。
肝硬変になるアルコール摂取量はどのくらい?
肝硬変は、一般的に男性で1日約60g以上、女性で約40g以上のアルコールを摂取する生活を5年以上継続した場合に発症するとされています。(文献4)
ただし、飲む側の体質によって発症する摂取量はさまざまです。また、肥満体質の場合は上記よりも少ないアルコールの摂取を数年続けた結果、肝硬変になる場合があります。
参考文献
(文献2)
肝硬変患者の生命予後の検討|厚生労働省
(文献3)
肝硬変診療ガイドライン 2020(改訂第 3 版)|日本消化器病学会・日本肝臓学会
(文献4)
アルコール|厚生労働省