- 肝疾患
- 内科疾患
肝硬変とは?原因・症状の特徴や主な治療法などを徹底解説!

肝硬変は、肝炎やアルコール性肝疾患、脂肪肝などが進行した結果、肝臓に線維化が起こり機能が低下する病気です。初期段階では自覚症状が見られないため、症状が現れた時には既にかなり進行していることがあります。
肝機能の悪化や肝がんへの進行を防ぐには、早期発見・早期治療が重要です。
本記事では肝硬変の原因・症状・治療法・予防法について解説します。
なお、肝硬変を含む肝臓疾患に対しては再生医療という治療法があります。
当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しているので、肝臓疾患でお悩みの方はぜひ一度公式LINEにご登録ください。
目次
肝硬変とは?肝臓が線維化して機能が低下する重篤な疾患
肝硬変とは、肝臓が長期に及ぶ慢性的な飲酒やさまざまな疾患などにさらされた結果、肝臓が線維化と再生結節の形成により機能が衰える疾患を指します。肝臓は再生能力の高い臓器で、約7割を切除しても再生されるのが特徴です。
ただ、飲酒や疾患の影響で日常的に損傷を受け続けた場合、肝臓に炎症が発生します。炎症が発生した際にも修復は進むものの、その際にたんぱく質の一種であるコラーゲンが生成されます。コラーゲンが過剰に増えて肝臓自体が全体的に線維化が進んだ状態が肝硬変です。
肝硬変の原因
肝硬変の原因には、さまざまな要素が考えられるため、日頃から十分な注意を要します。肝硬変の原因としてよく挙げられるものが、以下のものです。
以上の原因をあらかじめ知った上で、肝硬変のリスクを下げることが大切です。
長期の過剰なアルコール摂取
肝硬変の原因の一つに、長期にわたる過剰なアルコールの摂取があります。
アルコールは肝臓で代謝されますが、その過程でアセトアルデヒドという有害物質が生成され、肝細胞を傷つけます。継続的な大量飲酒により肝細胞の損傷が繰り返されると、肝臓に慢性的な炎症が生じ、やがて肝硬変に進行します。
アルコール性肝疾患は段階的に肝硬変に進行する疾患です。まず肝臓に脂肪が蓄積するアルコール性脂肪肝が起こり、飲酒を続けることでアルコール性肝炎へと進行、最終的にアルコール性肝硬変に至ります。
なお、2018年から2021年の調査によると、日本国内における肝硬変の原因の内訳は以下のとおりです。
- アルコール性肝疾患:35.4%
- C型肝炎:23.4%
- NASH:14.6%
- B型肝炎:8.1%
このように、近年はアルコール性肝疾患が肝硬変の大きな原因となっています。(文献1)
肝硬変に進行する前のアルコール性肝炎の初期症状について解説している以下もご覧ください。
乱れた生活習慣
乱れた生活習慣も肝硬変の原因の一つです。具体的には、日頃の過度なストレスや運動不足、バランスの取れていない食生活などが挙げられます。
生活習慣が乱れて肥満や糖尿病のような生活習慣病を発症すると、肝臓に脂肪肝ができるケースがあります。この脂肪肝も何の対策もせずに放置すると、肝炎を経て肝硬変に発展するリスクがあるため、注意が必要です。
ウイルス性肝炎
ウイルス性肝炎から肝硬変への進行は、一般的に感染から20~30年程度の経過を経て起こります。とくにC型肝炎が肝硬変まで進行した場合、肝がんへの進展リスクが高くなるため注意が必要です。
近年、C型肝炎に対する抗ウイルス薬治療の進歩により、ウイルスの排除が可能となっています。早期にウイルスを排除することで、肝硬変や肝がんへの進行を大幅に抑制できるため、感染が判明した場合は専門医による適切な治療を受けることが重要です。
B型肝炎ウイルスやC型肝炎ウイルスによる慢性肝炎は、肝硬変の主要な原因の一つです。これらのウイルスが長期間にわたって肝臓に炎症を起こし続けることで、肝細胞の壊死と再生が繰り返され、最終的に肝硬変に進行します。
とくに、高齢者や糖尿病の方は肝臓がんまで進行するリスクが高いため、注意が必要です。
薬物による肝障害
薬物の影響で発症した肝障害が肝硬変の原因になる場合があります。医薬品やサプリメントなどを適正用量を超えて摂取すると、肝臓は損傷を受けます。
また、薬物性肝障害には個人の体質が大きく関わるケースが多く、同じ薬剤でも人によって反応が全く異なります。体質に合わない薬剤では、服用量に関係なく肝障害が起こることがあり、事前の予測は非常に困難です。
肝硬変の症状
肝硬変は進行度により「代償性肝硬変」と「非代償性肝硬変」に分類されます。
代償性肝硬変とは、肝臓の一部が損傷を受けていても、残った健康な肝細胞が機能を補っている状態のことです。この段階では重篤な症状は現れず、多くの患者さんは無症状です。ただし、倦怠感・疲労感・食欲不振などの軽微な症状を感じることがあります。
これらの症状は風邪や日常的な疲労と区別がつきにくく、肝硬変と気づかずに見過ごされることが多いため、肝臓は「沈黙の臓器」と呼ばれています。
病気がさらに進行し非代償性肝硬変になると、以下のような症状が現れます。
これらの症状について解説します。

診察に来られた段階で肌が若干でも黄色味がかっていたら、肝臓に影響が出ています。
自覚症状なしに、気づかず進んでいくから怖いんです
腹水
腹水はお腹を包む膜(腹膜)とお腹周りの臓器の間にある腹腔に、過剰に水が溜まる症状です。肝硬変の場合、門脈(血管)における圧力の高まりと、血液中のアルブミンの低下が腹水の主な要因です。
肝硬変の進行によって肝臓の機能が衰えると、消化器官から肝臓に向かう血管である門脈の圧力が高まって、流れが悪くなります。すると血液に含まれる成分の血漿(けっしょう)が血管の外に漏れるため、腹水を生じます。
また、肝機能の低下は、血液に含まれるアルブミンと呼ばれるたんぱく質を減少させます。アルブミンには血液中の水分を維持するはたらきがあるのが特徴です。もしアルブミンが減少すると、水分が血管から腹腔に漏れ出て腹水が発生します。
黄疸(おうだん)
黄疸とは、疾患の影響で皮膚や、目の白い部分である眼球結膜が黄色くなる症状です。黄疸もまた、肝硬変の症状が進んだ際に見られます。
黄疸の発生には、赤血球に含まれるビリルビンと呼ばれる色素が関係しています。血液に含まれる赤血球は古くなって機能しなくなると、肝臓で分解されるのが一般的です。赤血球の分解で現れたビリルビンは体外に排出されますが、肝臓の機能が衰えると血液中のビリルビンが増加します。そのために皮膚や眼球結膜が黄色くなります。
なお、皮膚などが黄色くなるほかにも、尿が異常に濃い点や便が白くなる点も特徴です。
食欲不振や体重減少
肝機能が低下した結果、食物に含まれる栄養素の消化吸収能力が衰えるとともに、食欲不振も起こります。十分な栄養を摂取できないため、体重減少や筋肉量の低下、慢性的な疲労・倦怠感が生じます。
くも状血管腫
くも状血管腫とは、皮膚上に発生する、毛細血管が赤い点からクモの足のように広がって見える症状です。肝硬変の場合、首や肩、二の腕などの上半身に起こります。
肝硬変によってくも状血管腫が発生する流れは、具体的には解明されていません。ただ、肝機能の低下でホルモンの代謝が進まなくなったことで発生すると考えられています。
手掌紅斑(しゅしょうこうはん)
手掌紅斑(しゅしょうこうはん)とは、手の親指や小指の付け根部分をはじめ、手のひらに生じる赤い斑点です。紅斑自体に痛みなどの特別な症状はないものの、肝硬変が進んでいるサインとして出現するケースがあります。
こむら返り
夜中寝ている間などに足がつるこむら返りも、肝硬変によって生じる症状です。肝硬変の進行で肝機能が低下すると、体内の水分のバランスや電解質の調整がうまくいかなくなります。
加えて、肝硬変が進むと必須アミノ酸メチオニンの消費量が減ります。メチオニンは筋肉を動かす際に欠かせないタウリンやカルニチンを生み出すのに必要です。しかし、メチオニンの消費量が減る分、2つの物質の生成量も減るため、こむら返りが起きるケースが増えると考えられています。
以下の記事では、こむら返りと肝硬変との関係性について解説しているので、あわせてご覧ください。
女性化乳房
女性化乳房とは、男性の乳房や乳首が肥大化する症状です。男性にも女性ホルモンのエストロゲンはあるものの、通常であれば肝臓の機能によって分解されるため、乳房などは肥大化しません。
しかし、肝硬変を抱えている男性の場合、エストロゲンの分解能力も衰えています。このため、残ったエストロゲンのはたらきによって、男性の乳房や乳首が肥大化する女性化乳房が発生する仕組みです。
肝硬変患者の余命|腹水が溜まった場合は?
肝硬変を診断された際の余命は、病気の進行度によって大きく異なります。腹水が溜まるなどの症状が見られる場合は、肝硬変がある程度進行した状態です。
医学的な重症度分類に基づいた研究では、肝硬変患者の3年後も生存している割合は以下のように報告されています。(文献2)
- 症状が中程度まで進んだ場合:約71%
- 症状が重度まで進んだ場合:約31%
ただし、実際の経過は患者様の年齢、他の病気の有無、治療への反応などにより大きく異なります。また、腹水などの症状が現れていても、適切な治療を継続することで症状の改善や病気の進行を遅らせることが期待できます。

肝硬変の検査・診断方法
肝硬変への対策には、こまめに検査や診断を受けることが大切です。肝硬変に対して用いられる検査や診断には、次のような方法があります。
それぞれの検査や診断の特徴を知り、有効活用しましょう。
血液検査
血液検査では、肝機能に関する複数の指標を測定し、肝硬変の診断や病態の評価を行います。主な検査項目と基準値は以下のとおりです。
| 指標 | 指標が意味するもの | 正常値 | 異常値 |
|---|---|---|---|
| AST | ・肝細胞の破壊度 ・肝臓の炎症の程度 |
13~36U/L | 51U/L以上 |
| ALT | ・肝細胞の破壊度 ・肝臓の炎症の程度 |
8~36U/L | 51U/L以上 |
| γ-GTP | ・アルコール性肝障害 ・胆汁の分泌がうまくいっているかどうか |
9~47U/L | 101U/L以上 |
| 血小板数 | ・肝臓の線維化の程度 ・門脈圧亢進の指標 |
15.8~34.8 10⁴/μL | 9.9以下・40.0以上 10⁴/μL |
| アルブミン値 | ・肝臓でつくられるたんぱく質の量 | 4.1~5.1g/dL | 3.6g/dL以下 |
なお、血液検査は会社や自治体、学校の健康診断の一環でも行われています。定期的な健康診断の受診も、肝硬変対策として大切です。
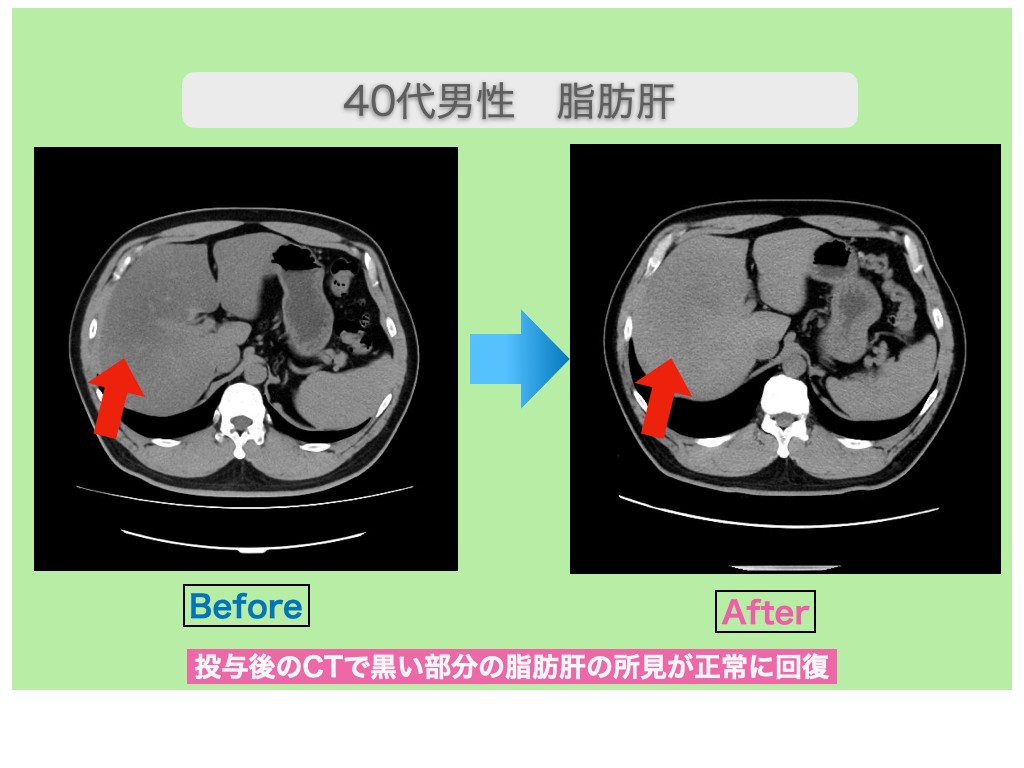
画像診断
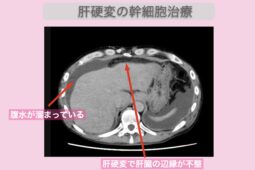
血液検査で肝機能の数値に異常がある場合、より精密な画像診断が必要です。画像診断はCTやMRI、腹部超音波など専門の機械によって確認されます。
診断時に撮影された画像をもとに、肝臓のサイズの変化や表面の凹凸、異常な血管の有無をチェックします。肝臓のサイズや形、表面がゴツゴツしているなどの変化が見られる場合、肝硬変の疑いが考えられます。
腹腔鏡検査・肝生検
画像診断とともに腹腔鏡検査や肝生検も行われます。腹腔鏡検査ではお腹に穴を空けた上で、腹腔鏡(内視鏡)を入れて、肝臓の状況を医師が映像で確認する検査方法です。この方法と今までの他の診断結果から肝硬変かどうかを総合的に判断します。
一方、肝生検は、肝臓組織の一部を採取して顕微鏡で観察する方法です。ただし、現在では画像や映像、超音波を用いた方法が主流になっており、肝生検には出血リスクがあることから採用されるケースは必要性が高い場合に限られています。
肝硬変の治療法
肝硬変の診断を受けた場合は、なるべく早い段階での治療が重要です。主な治療法として、以下の方法が挙げられます。
肝硬変の治療法を知れば、今後どのように肝硬変を治していくのかをイメージできます。
生活習慣の見直し
肝硬変の治療では、生活習慣の見直しが欠かせません。肝硬変になった際に生活習慣を見直す方法として、以下が挙げられます。
- 禁酒
- 食事療法
- 軽めの運動
肝硬変になっている場合は、禁酒が重要です。とくにアルコール性肝硬変を診断された場合は、それ以上の飲酒は症状をさらに悪化させ、合併症や命の危険のリスクを高めます。肝機能の数値が正常値に下がるまでお酒は控えましょう。
また、肝硬変を改善するためには普段の食事内容の見直しも大切です。野菜や果物でビタミン・食物繊維を、大豆類で良質なタンパク質を摂取しましょう。1日3回、腹八分目でよく噛んで食べると肝臓への負担を軽減できます。
とくに腹水やむくみが見られる場合は、これ以上腹水が増えないように1日に摂取する水分や塩分の制限も大切な要素です。水分は1日1リットル、塩分は1日5~7gに抑えます。(文献5)
運動は軽めに留めることが大切です。肝機能が低下している状態では、激しい運動は体調悪化を招く可能性があります。ただし、休んでいるだけでは筋肉が衰えるため、軽い体操などで筋力を維持しましょう。

肝臓は解毒作用を持っていますが、それらが機能しないと大変なことになります。
肝炎の治療
肝硬変の治療では、原因に応じた肝炎の治療も行います。一言で肝炎といってもさまざまな原因があるため、それぞれに対して適切な方法で治療する必要があるためです。(文献6)
| 原因 | 投与する薬剤 |
|---|---|
| B型肝炎ウイルス | 抗ウイルス薬の投与: エンテカビルやテノホビルアラフェナミドフマル酸塩など |
| C型肝炎ウイルス | 経口抗ウイルス薬 (医師との相談が必要) |
| 脂肪性肝炎 | 禁酒・食事療法・運動療法 |
| 自己免疫性肝炎(免疫異常による肝炎) | 副腎皮質ステロイドの投与 |
なおB型肝炎やC型肝炎の原因ウイルスに対して抗ウイルス薬の効果が見られないときは、肝細胞の破壊を抑える薬剤の投与や、体内の鉄分を減らす瀉血(しゃけつ)療法がとられます。
腹水の治療
腹水が溜まっている状況であれば、塩分の制限とともに、利尿内服薬やアルブミン剤も投与されます。利尿内服薬は尿の生成を促し、体内の余分な水分の排出が期待できる薬剤です。もし通常の利尿内服薬で効果が見込めない場合は、より強力な利尿作用があるトルバプタンなどを使用します。
アルブミン製剤も腹水の改善によく使われる薬剤で、点滴で投与するのが一般的です。腹水を発症している状態は体内の水分量を調整するアルブミンが減少しているため、補うことで腹水の改善効果が期待できます。
肝臓の移植
薬剤の投与などの方法で症状の改善が期待できないときは、肝臓移植を行います。条件に合致する健康な親族の肝臓の一部を移植し、肝硬変自体の改善を図る方法です。
移植の判断は、病状の深刻度や移植しなかった場合に予想される死亡率をもとに判定されます。
再生医療
肝硬変の治療には再生医療をもあります。再生医療では「幹細胞治療」と「PRP(多血小板血漿)療法」と呼ばれる手法が一般的です。
幹細胞治療では、患者様の脂肪から採取した幹細胞を培養してから、患部に投与します。また、PRP療法は患者様の血液から採取した血漿を遠心分離によって血小板の濃度を高め、患部に注射する治療法です。
幹細胞は培養に1カ月ほどかかりますが、施術はどちらも短時間で終了します。入院・手術を必要としないのも特徴です。
当院リペアセルクリニックの肝硬変に対する治療例については、以下の症例記事をご覧ください。
また、再生医療についての詳細は、以下のページをご覧ください。

肝臓疾患のお悩みに対する新しい治療法があります。
肝硬変の予防法
肝硬変を予防し、肝疾患の進行を防ぐには、日常生活での取り組みが重要です。
以下の予防法を実践して、肝臓の健康を守りましょう。
これらの生活習慣を継続することで、肝疾患のリスクを大幅に減らせます。
適量の飲酒
普段から飲酒の習慣がある方は、飲む量の調整が欠かせません。多量のアルコールは肝臓を傷つけるとともに、脂肪肝から症状が進行すれば肝硬変になるリスクがあります。
発症のリスクを抑えるには、お酒と上手に付き合うことが大切です。1日に飲むお酒の量に上限を設けたり、週に1、2日は休肝日を設けて肝臓をいたわるのがポイントです。
なお、厚生労働省では「節度ある適度な飲酒」として、アルコール度数5%のビールであれば1日に中瓶1本分(500ml)、アルコール度数15%の清酒であれば1合180mlとしています。(文献7)
バランスのとれた食事
無理な飲酒を抑えるとともに、栄養バランスのとれた食事を心掛けることも肝硬変の予防に役立ちます。
食事のメニューは主食・主菜・副菜の組み合わせを意識し、食物繊維や良質なたんぱく質の多い食材を使った料理を食べることが大切です。
なお食べる量や回数も、すでに肝硬変を発症している場合と同じく、1日3回・腹八分目を心掛けます。
一方で脂肪や塩分の多い食事は、肝臓を傷つける恐れがあるため、なるべく避けるべきです。添加物を多く含むインスタント食品も推奨できません。
定期的な健康診断の受診
肝硬変を予防するために、定期的な健康診断を受けましょう。肝硬変は症状が現れにくいため、血液検査により脂肪肝や慢性肝炎の段階で早期発見することが大切です。
健康診断で肝機能異常が見つかった場合は、専門医による詳しい検査を受けて原因を特定します。
脂肪肝であれば生活習慣の改善により改善可能で、ウイルス性肝炎の場合は抗ウイルス薬による治療でウイルスを排除できます。これらの治療により、肝硬変への進行を防ぐことができます。
年1回の健康診断を欠かさず受診し、異常が指摘された場合は早めに医療機関を受診しましょう。

数々のデータや経験値から導き出され、被害を最小限で抑えることができる可能性が高いという事を理解して頂きたいです。
まとめ|肝硬変の治療は早めの定期検診や生活習慣の見直しで対策を
肝硬変は、肝炎やアルコール性肝疾患、脂肪肝などが進行した病気です。症状が進行するまでほとんど自覚が無く、黄疸や腹水などのはっきりした症状が現れる頃には、病気が進行しています。さらに肝硬変まで進行すると完治が難しく、命にもかかわることがあるため、定期的な健康診断による早期発見・早期治療が重要です。
肝硬変の治療法には、食事や飲酒量などの生活習慣の改善や薬剤の投与、肝臓移植、再生医療などの手段もあります。
当院「リペアセルクリニック」では、肝硬変を含む肝臓疾患に対する再生医療を提供しております。肝硬変でお悩みの方は、当院「リペアセルクリニック」の公式LINEにご登録いただき、再生医療に関する症例をご確認ください。
肝硬変に関するよくある質問
肝硬変の原因で最多のものは?
近年の研究では、国内で発症する肝硬変の原因として過剰なアルコール摂取が最多である結果が出ています。
- アルコール性肝疾患:35.4%
- C型肝炎:23.4%
- NASH:14.6%
- B型肝炎:8.1%
肝硬変を予防するためには、アルコールの摂取量を適切な範囲に抑えることが大切です。
肝硬変で死ぬ前は苦しい?
進行した肝硬変では多くの場合、苦しさを伴う症状が現れます。
肝硬変の末期症状は腹水や黄疸、浮腫(むくみ)などが深刻化している状態です。なかでも腹水は症状の進行によって腹部が膨らみ、呼吸困難さえも引き起こします。
また肝機能の低下で体内のアンモニアが分解されないまま脳に達すれば、肝性脳症に陥る場合もあります。肝性脳症では昏睡状態になるケースさえあるほど危険な症状です。
参考文献
(文献2)
肝硬変患者の生命予後の検討|厚生労働省
(文献3)
臨床検査のガイドライン JSLM2024|日本臨床検査医学会
(文献4)
判定区分 2025年度版|日本人間ドック・予防医療学会
(文献5)
肝硬変診療ガイドライン 2020(改訂第 3 版)|日本消化器病学会・日本肝臓学会
(文献6)
肝臓病の理解のために |日本肝臓学会
(文献7)
アルコール|厚生労働省