- 股関節、その他疾患
- 股関節
【医師監修】骨棘とは|原因や治療法を詳しく解説

「骨にトゲがあると言われたが、大丈夫なのか?」
「関節リウマチやヘルニアなどの重い疾患なのではないか?」
骨棘(こつきょく)は加齢にともなって起こる骨の変化の一つであり、存在するだけで必ずしも治療が必要になるわけではありません。ただし、神経や周囲組織に影響するとしびれや動きにくさの原因となる場合もあります。
本記事では、現役医師が骨棘について詳しく解説します。
- 骨棘ができる原因
- 骨棘における注意点
- 骨棘の治療法
記事の最後には骨棘に関するよくある質問をまとめていますので、ぜひ参考にしてみてください。
当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。
骨棘について気になることがある方は、ぜひ一度公式LINEにご登録ください。
目次
骨棘(こつきょく)とは
骨棘(こつきょく)とは、関節や骨の端に形成されるトゲ状の突起です。加齢や関節の変性にともない、軟骨のすり減りや関節の不安定性を補おうと骨が増殖することで生じます。骨棘があっても無症状のケースは多く、画像所見だけで重症度が決まるわけではありません。
ただし、神経や周囲組織を圧迫すると、しびれ・関節の動かしにくさ・違和感が現れることがあります。脊椎では神経の通り道が狭まりやすく、部位や大きさによって症状の出方が異なります。

そのうえで、症状との関連を丁寧に評価し、必要以上に心配しすぎる必要はないこと、そして実際の痛みの原因に合わせた治療を担当医と一緒に考えていくことが大切です。
画像所見だけで判断せず、症状や生活への影響を含めて総合的に評価してもらうことが重要なポイントとなります。
関節リウマチとの違い
| 項目 | 骨棘 | 関節リウマチ |
|---|---|---|
| 原因 | 加齢・関節負担による変性 | 自己免疫異常による炎症 |
| 関節の変化 | 骨の増殖(トゲ状の突出) | 骨・軟骨の破壊 |
| 症状の出方 | 局所的・特定の部位が中心 | 多関節・左右対称に出現 |
| 全身症状 | 基本なし | 倦怠感・発熱など伴うことあり |
| 治療の考え方 | 負担軽減・保存療法が中心 | 炎症抑制の薬物療法が中心 |
骨棘は加齢や関節への負担による局所的な変化であり、全身への影響はほとんどありません。
一方、関節リウマチは免疫の異常によって炎症が持続し、複数の関節や全身に影響を及ぼす疾患です。
画像所見が似ていても原因や治療方針は大きく異なるため、症状の広がりや経過を踏まえた正確な診断が重要です。
以下の記事では、関節リウマチについて詳しく解説しています。
【関連記事】
関節リウマチの初期症状|どんな痛みが出る?チェックリストで確認
ヘルニアとの違い
| 項目 | 骨棘 | ヘルニア |
|---|---|---|
| 原因 | 加齢・関節負担による骨の変性 | 椎間板の突出による神経圧迫 |
| 発生部位 | 関節や骨のふち(首・腰・膝など) | 椎間板(主に首・腰) |
| 症状の出方 | 徐々に進行・無症状もあり | 急に出現・日常生活への影響が大きい |
| 神経への影響 | 増大により圧迫する場合あり | 直接的な圧迫が主因 |
| 治療の考え方 | 負担軽減・保存療法が中心 | 保存療法+必要に応じ手術 |
骨棘は加齢や負担の蓄積による変化で、ゆっくりと進行します。症状が現れないケースも少なくありません。
一方、椎間板ヘルニアは椎間板が突出して神経を圧迫するため、しびれや動かしにくさが比較的急に現れ、日常生活に支障をきたしやすい点が異なります。
原因と経過が異なる以上、正確な評価に基づいて治療方針を選ぶことが重要です。
以下の記事では、ヘルニアについて詳しく解説しています。
【関連記事】
【医師監修】椎間板ヘルニアの初期症状とは|頸椎・腰椎・胸椎別で解説
【画像あり】脊柱管狭窄症とヘルニアの違いとは?見分け方や原因を医師が解説
骨びらんとの違い
| 項目 | 骨棘 | 骨びらん |
|---|---|---|
| 原因 | 加齢・関節負担による骨の増殖 | 炎症による骨の破壊 |
| 病態 | 変性変化 | 炎症性疾患 |
| 画像所見 | 骨の外側への突出 | 骨の欠損・えぐれ |
| 症状の特徴 | 無症状〜局所症状が中心 | 関節の腫れ・こわばり・機能低下 |
| 臨床的な意味 | 加齢変化としてみられることあり | 炎症進行のサイン |
骨棘は加齢や関節への負担による変化であり、無症状のケースも多くあります。一方、骨びらんは炎症によって骨が破壊された状態で、進行すると関節機能に影響を及ぼします。
画像所見が似ていても意味合いは大きく異なり、骨びらんは疾患の進行を示す重要な指標です。
見逃すと治療の遅れに直結するため、早期からの正確な評価と治療介入が求められます。
骨棘ができる原因
| 原因 | 詳細 |
|---|---|
| 加齢・変性による軟骨のすり減り | 加齢に伴う軟骨の摩耗による骨同士の接触増加、関節を支えようとする骨の増殖 |
| 関節への繰り返しの負担 | 日常動作や仕事・運動の反復による関節への慢性的な負担の蓄積 |
| 外傷・炎症による骨の変形 | 骨折や捻挫などの外傷後の構造変化、炎症の持続による骨の形の変化 |
骨棘は、加齢による軟骨のすり減り・関節への負担の蓄積・外傷や炎症を背景に形成される骨の変化です。
軟骨が減少して骨同士の接触が増えると、関節を支えようと骨が増殖し、トゲ状の突起として現れます。
日常生活や運動による負担の蓄積も原因のひとつです。また、外傷後の関節構造の変化も発生要因となります。
加齢・変性による軟骨のすり減り
関節の軟骨は骨同士への衝撃を吸収するクッションとして機能し、滑らかな動きを保っています。しかし加齢とともに水分量と弾力が低下し、摩耗しやすくなります。
歩行・立ち座り・姿勢の偏りといった日常動作の積み重ねも関節への負担を蓄積させる原因です。軟骨が減少すると関節の安定性が低下し、身体はそれを補うように骨を増殖させ骨棘の形成につながります。
関節への繰り返しの負担
歩行や立ち座りといった日常動作でも、関節には体重や衝撃が繰り返しかかります。とくに膝や腰は負担を受けやすく、長期間の蓄積が関節の変性につながります。
また、同じ姿勢や動作を続けると負担が一部に偏り、特定の関節への集中的なストレスが変性を促進する原因となるため、注意が必要です。
こうした負担の蓄積により軟骨や周囲組織の変性が進み、関節を補おうとする反応として骨棘が形成されます。また、体重増加や筋力低下も関節への負荷を高め、変性を促進する要因となります。
外傷・炎症による骨の変形
骨折や関節の損傷が生じると、修復過程で骨が過剰に増殖し、骨棘の形成につながることがあります。
また、関節周囲の炎症が持続すると組織の修復と破壊が繰り返され、骨が増殖しやすい環境が生まれることも骨棘の原因のひとつです。
日常動作や運動による小さな損傷の蓄積も関節構造の変化を招き、関節のバランスが崩れると特定の部位に負担が集中し、骨棘が形成されます。
骨棘が出来やすい人の特徴
| 特徴 | 詳細 |
|---|---|
| 加齢に伴う関節の変化がある人 | 軟骨のすり減りによる関節不安定、骨の増殖が起こりやすい状態 |
| 関節に負担がかかりやすい生活習慣のある人 | 立ち仕事・重量物作業・姿勢の偏りによる関節への慢性的負担 |
| 体重増加や筋力低下がみられる人 | 関節への荷重増加と支持力低下による関節変性の進行 |
| 関節疾患や姿勢の変化がある人 | 変形性関節症や配列異常による負荷集中と局所的ストレス |
骨棘は特定の疾患だけで生じるものではありません。加齢・生活習慣・身体の状態が重なることで形成されやすくなります。
また、関節への負担が続く環境では変性が進みやすく、骨の増殖として現れることがあります。該当する特徴がある場合は、日常生活の見直しと早期の評価が進行予防において大切です。

こうした日常の積み重ねが影響することもあるため、症状に応じて体の使い方や生活習慣を見直していくことが大切です。
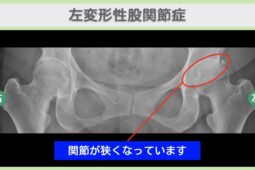
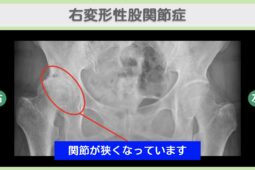
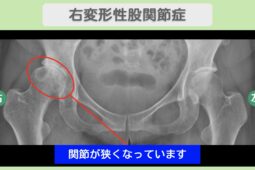
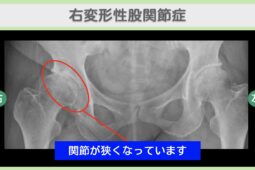
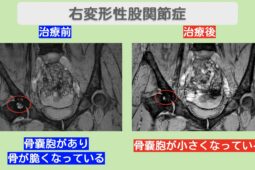
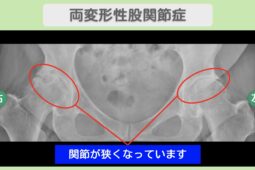
以下の記事では、骨棘の症状と関連のある変形性膝関節症について詳しく解説しています。
【関連記事】
変形性膝関節症の初期症状は?原因や治療法、進行を遅らせるポイントも解説
骨棘における注意点
| 注意点 | 詳細 |
|---|---|
| 日常生活で関節や脊椎への負担を軽減する | 姿勢改善や動作の見直しによる関節・脊椎への負担軽減、筋力維持による安定性向上 |
| 症状の変化や違和感がある場合はすぐに医療機関を受診する | しびれや動かしにくさの進行時の早期評価、神経圧迫の悪化防止 |
| 自己判断で治療を中断しない | 医師の指示に基づく治療継続による症状管理と再燃予防 |
骨棘は、日常生活での負担や身体の使い方の影響を受けやすく、無理のない動作や姿勢の見直しが必要です。
症状に変化がみられた場合は、早めに医療機関を受診することが大切です。また、治療は自己判断で中断せず、医師と相談しながら継続しましょう。
日常生活で関節や脊椎への負担を軽減する
関節に繰り返し負担がかかると軟骨のすり減りが進み、関節の不安定性を補おうと骨が増殖し、骨棘が形成されます。
こうした変化は日常生活での負担の蓄積によって進行するため、関節や脊椎への負担を軽減することが重要です。
姿勢の見直し・体重管理・適度な運動により、軟骨へのダメージや炎症の悪化を抑え、症状の進行を緩やかにします。
症状の変化や違和感がある場合はすぐに医療機関を受診する
関節の変化は初期に軽い違和感やだるさとして現れることが多いものの、日常的な疲労と区別しにくいため見過ごされやすい傾向があります。
しかし、症状が続く・範囲が広がる・動作に影響が出るといった場合は、関節や神経への影響が進んでいる可能性があります。
とくにしびれ・動かしにくさ・力の入りにくさがみられる場合は、早期の受診が必要です。こうした段階で医療機関を受診し、保存療法や生活調整など適切な対応を選択することが、状態の進行を抑えることにつながります。

放置すると症状が進行する可能性もあるため、気になる変化があれば自己判断せず医療機関へ相談することが大切です。
自己判断で治療を中断しない
骨棘の治療は、症状の程度や生活への影響に応じて個別に調整されます。見た目に変化がなくても内部の状態は変動するため、自己判断での中断は避けましょう。
内服薬やリハビリを途中でやめると関節への負担が再び増し、症状が不安定になるリスクがあります。
症状が落ち着いている場合も、治療によってコントロールされている状態であることが多く、継続が必要です。
骨棘は自然治癒する?
骨棘は関節の変化に対する身体の反応として形成された骨組織であり、一度形成されると自然に消失することはほぼありません。
骨棘が存在しても必ず症状が出るわけではなく、違和感が軽減するケースや無症状のまま経過する場合もあります。また、画像所見のみで重症度を判断することは適切ではありません。
骨棘の治療は除去そのものを目的とするのではなく、関節への負担を軽減し、症状をコントロールすることが重視されます。

そのうえで、症状の原因が本当に骨棘によるものかを丁寧に評価します。日常生活への影響が大きく、保存療法で改善が乏しい場合や神経症状が進行している場合に限って手術が検討されるという流れを伝え、まずは負担の少ない治療から段階的に進めていく方針が一般的です。
骨棘の治療法
| 治療法 | 詳細 |
|---|---|
| 保存療法(リハビリテーションや生活改善) | ストレッチや筋力訓練による関節負担軽減、姿勢改善や生活習慣の見直し |
| 薬物療法 | 炎症や筋肉の緊張を抑える内服薬・外用薬による症状コントロール |
| 手術療法 | 神経圧迫の軽減や骨棘除去を目的とした外科的治療 |
| 再生医療 | 損傷組織の修復促進を目的とした細胞治療などの選択肢 |
骨棘の治療は、症状の程度や生活への影響に応じて段階的に選択されます。基本は保存療法であり、リハビリテーションや生活習慣の見直しで関節への負担を軽減しながら、必要に応じて薬物療法を併用し、神経への影響が強い場合は手術療法を検討します。
再生医療は骨棘そのものではなく、原因となる関節疾患へのアプローチとして用いられる場合がありますが、すべての医療機関で実施されているわけではありません。そのため、適応については事前に医師へ確認する必要があります。
保存療法(リハビリテーションや生活改善)
| 項目 | 詳細 |
|---|---|
| 関節の動きと筋力を維持できる | 可動域維持と筋力強化による関節負担の分散と動作安定性の向上 |
| 関節への負担を軽減し変化の進行を抑えやすくなる | 姿勢改善や運動習慣による関節負担の軽減と変性進行の抑制 |
| 多くのケースでまず選択される基本的な治療である | 手術前に行う標準的治療としての位置づけ |
| 継続することで日常生活への影響を軽減できる | 継続的介入による動作性維持と生活の質の維持 |
保存療法は骨棘に伴う関節変化に対する基本的な対応であり、関節機能の維持と負担軽減を目的とします。
筋力や柔軟性を維持することで関節の安定性が高まり、症状の進行を抑えます。継続的に取り組むことで日常動作のしやすさを維持し、生活への影響を最小限に抑えることが目標です。

体幹の軽い筋トレやストレッチで柔軟性を保つことは有効ですが、無理な反り動作や急なひねり、強い負荷のかかる動きは症状を悪化させる可能性があるため注意が必要です。
痛みの出方を目安に、無理のない範囲で継続していくことが大切です。
薬物療法
薬物療法は骨棘そのものを取り除く目的ではなく、関節や神経への影響を抑え、症状をコントロールするために行われます。
関節周囲に炎症がある場合は消炎鎮痛薬が用いられ、炎症を抑えることで関節や神経への負担を軽減します。
神経に影響が及ぶ場合は神経の過敏性を抑える薬が用いられ、リハビリテーションや生活改善と併用しながら継続的に調整することで、日常生活への影響を軽減します。
手術療法
手術療法は、保存療法で十分な改善が得られず、日常生活への影響が続く場合に検討されます。骨棘によって神経の通り道が狭くなり、しびれや動かしにくさが強い場合には、その圧迫を取り除くことが主な目的です。
歩行や手足の動きに支障があるなど、生活への影響が大きい場合に適応が判断されます。手術方法は骨棘の位置や神経への影響の程度に応じて選択され、骨の突出の除去に加え、神経の通り道を広げる処置が行われることもあります。
再生医療
| 再生医療が有効とされる理由 | 詳細 |
|---|---|
| 損傷した組織の修復を促すことが期待されている | 幹細胞などによる軟骨や関節周囲組織の修復促進 |
| 炎症の調整に関与する可能性がある | 細胞の作用による関節周囲の炎症反応の抑制 |
| 関節環境の改善により症状の軽減につながる可能性 | 関節状態の改善による神経や組織への影響軽減 |
| 保存療法のひとつとして検討されるケースがある | 従来治療と併用される選択肢としての位置づけ |
再生医療は骨棘そのものを取り除く治療ではなく、関節や周囲組織の状態を整えることで症状の軽減を目指します。
損傷組織の修復や炎症の調整を通じて関節環境の改善を図りますが、適応や効果には個人差があります。また、すべての医療機関で実施されているわけではないため、検討する際は事前に医師へ相談し、自身の状態に適しているか確認することが大切です。
骨棘の症状と関連性のある変形性膝関節症の症状に対する再生医療については以下の記事をご覧ください。
再生医療を用いた治療では、手術を必要とせず、痛みや後遺症のリスクが低いとされています。「手術に抵抗がある」「後遺症が怖い」という方は一度再生医療という治療法を選択肢のひとつとしてご検討ください。
ただし、人工関節置換術後は再生医療が適応外になります。
骨棘の原因や症状を把握して早期治療に努めよう
骨棘は、関節や骨の端に形成されるトゲ状の突起です。加齢や関節の変性にともない、軟骨のすり減りや関節の不安定性を補おうと骨が増殖することで生じます。
神経や周囲組織に影響が及ぶと、しびれ・関節の動かしにくさ・違和感が現れることがあります。そのため、日常生活に支障や違和感がある場合は、些細な変化でも放置せず、当院へお気軽にお問い合わせください。
骨棘に関する症状についてお悩みの方は、当院「リペアセルクリニック」へご相談ください。当院では、再生医療を用いた治療を実施しています。
骨棘による症状の程度や原因によっては、再生医療が適用できる可能性があります。再生医療は骨棘そのものではなく、関節や周囲組織の状態にアプローチし、幹細胞を用いて修復を促す治療法です。
手術に伴う侵襲や薬物療法による副作用の影響を抑えながら対応できるのが特徴であり「手術に抵抗がある」「根本的な改善を目指したい」という方への選択肢となります。
ただし、すべての症例に適用できるわけではなく、人工関節置換術後は対象外となるため、気になる方は当院へご相談ください。
ご質問やご相談は、「LINE」や「メール」、「オンラインカウンセリング」で受け付けておりますので、お気軽にお申し付けください。
\無料オンライン診断実施中!/
骨棘に関するよくある質問
骨棘が再発することはありますか?
骨棘は再発する可能性があります。関節への負担や生活習慣などの要因が続くと、骨が再び増殖することがあります。
手術で除去した場合でも、原因が改善されなければ再発するケースがあります。予防には姿勢の見直しや体重管理、適度な運動による関節への負担軽減が必要です。
骨棘はサプリメントで改善しますか?
サプリメントで骨棘そのものが改善・消失する明確な医学的根拠は十分ではありません。
グルコサミンなどは関節の健康維持に用いられますが効果には個人差があります。過度な期待は避け、リハビリや生活習慣の見直しと併せて検討することが重要です。