- 大腿骨骨頭壊死
- 股関節
急性骨壊死とは?原因・症状・治療法を医師が解説

急に関節が痛み出したり、歩くと違和感を覚えたりしていませんか?
それは「急性骨壊死」のサインかもしれません。
急性骨壊死は、骨への血流が急に途絶えることで起こる病気で、放置すると関節の変形や可動域の制限につながることがあります。
この記事では、急性骨壊死と骨壊死の違い、発症の仕組み、主な症状や進行の流れ、そして治療法までをわかりやすく解説します。
さらに、再生医療による新しい治療の選択肢についても紹介しています。
また、当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。
急性骨壊死について気になる症状がある方は、ぜひ公式LINEよりお問い合わせください。
急性骨壊死とは?
急性骨壊死とは、骨への血流が急に途絶えることで、短期間のうちに骨組織が死んでしまう病気です。
数日から数週間で痛みや違和感が現れ、放置すると骨が変形して関節の動きが悪くなることもあります。
早期に発見し治療を始めることで、進行を抑えられる場合があります。
骨壊死との違いと特徴
骨壊死は、症状の現れ方の違いから「急性」と「慢性」という言葉で説明されることがあります。
急性骨壊死は、外傷や血流障害などで突然血の流れが止まることで起こり、数日〜数週間で痛みや腫れが出てきます。
一方、慢性骨壊死は時間をかけて徐々に進行し、初期は無症状のことが多いです。
急性骨壊死は発症スピードが早いぶん、早期発見と治療がとくに重要になります。
| 病名 | 特徴 | 原因 | 症状 |
|---|---|---|---|
| 骨壊死 | 血液の供給が妨げられることで骨の一部が死んでしまう状態 | けがが原因となることが多いが、けががなくても起こることがある | 痛み、関節可動域の制限など |
| 急性骨壊死 | 骨壊死の進行が速く、突然症状が現れるタイプの骨壊死 | 主に血流の途絶が原因で、とくに骨折などが誘因となることがある | 突然の激しい痛みで発症し、とくに関節を動かしたり、体重をかけたりすると痛みが増す |
「歩くと痛い」「関節を動かすと違和感がある」と感じた場合は、できるだけ早く受診しましょう。
骨壊死の原因
骨壊死は、骨への血液供給が途絶えることで起こります。
原因は大きく「外傷性」と「非外傷性」に分けられ、交通事故や骨折などのケガによるもののほか、薬の影響や血管障害など、外傷を伴わずに発症するケースもあります。
また、明確な原因が見つからない「特発性骨壊死」もあります。
外傷性骨壊死
外傷性骨壊死は、骨折や脱臼などのケガによって骨への血流が遮断されることで発症します。
とくに股関節(大腿骨頭)や膝関節など、血管が細く繊細な部位で起こりやすいです。
事故やスポーツ外傷の直後は、痛みや腫れが「ケガの影響」と思われ見過ごされることもありますが、時間の経過とともに骨の壊死が進む場合があります。
外傷後に痛みが長引く、または関節の動きが悪くなるときは、早めに受診することが重要です。
非外傷性骨壊死
非外傷性骨壊死は、外傷を伴わずに起こるタイプで、血管や代謝の異常が関係していると考えられています。
代表的な原因には、ステロイド薬の長期使用、過度なアルコール摂取、自己免疫疾患、血液循環の障害などがあります。
これらの要因により、骨に栄養を運ぶ血流が阻害され、組織が壊死してしまうのです。
初期は無症状もしくは痛みが軽く、発見が遅れやすいため、長期治療を行っている方や生活習慣に不安がある方は、定期的な検査を受けておくと安心です。
特発性骨壊死
特発性骨壊死は、明確な原因が特定できないまま発症するタイプです。
中高年の女性に多く、とくに膝関節の内側(大腿骨内顆)で発生しやすい傾向があります。
日常生活の中で関節に負担がかかり続けたり、加齢により血流が低下したりすることが関与していると考えられているのです。
初期は「少し歩くと痛い」「階段の上り下りがつらい」など軽い違和感で始まり、放置すると痛みが強くなります。
原因が特定できないぶん、早期診断と経過観察がとても大切です。
骨壊死が発症しやすい部位
骨壊死は体のどこにでも起こる可能性がありますが、とくに血流が限られた関節部位に多く見られます。
中でも代表的なのは、股関節(大腿骨頭)・膝関節(大腿骨内顆)・肩関節(上腕骨頭)の3か所です。
これらの部位は常に体重や動作の負荷がかかるため、血流が途絶えると壊死や痛みが進行しやすくなります。
股関節(大腿骨頭)
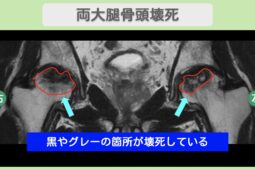
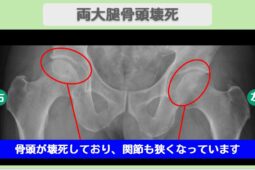
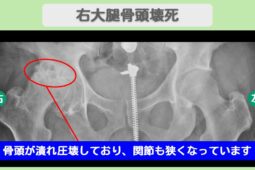
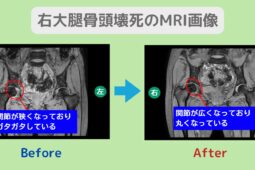
股関節に起こる骨壊死は、大腿骨頭壊死(だいたいこっとうえし)と呼ばれます。
体重を支える重要な関節であり、壊死が進むと歩行や立ち上がり動作に大きな支障をきたします。
原因として多いのは、ステロイド薬の長期使用やアルコール摂取、血流障害などです。
初期段階では痛みが軽く、レントゲンでは異常が見つからないこともありますが、進行すると骨頭がつぶれ、関節の変形や可動域の制限が起こります。
早期にMRIなどで診断し、適切な治療を受けることが、進行を防ぐために重要です。
膝関節(大腿骨内顆)
膝に発生する骨壊死は、大腿骨内顆壊死(だいたいこつないかえし)と呼ばれます。
とくに中高年の女性に多く見られ、特発性骨壊死として知られています。
初期は歩いたときや階段の上り下りで違和感を覚える程度ですが、進行すると安静時にも痛むようになり、とくに膝の内側に痛みを感じるのが特徴です。
原因は明確でないことが多いものの、加齢や血流の低下、骨への負担の蓄積が関係していると考えられています。
早期であれば安静や装具による保存療法で改善が期待できるため、痛みを感じたら放置せず早めに受診しましょう。
肩関節(上腕骨頭)
肩に起こる骨壊死は、上腕骨頭壊死(じょうわんこっとうえし)と呼ばれます。
発症する原因は、外傷(骨折・脱臼)やステロイド薬の影響、血管障害などです。
初期は腕を上げたときに軽い痛みを感じる程度ですが、進行すると可動域が制限され、服を着る、髪を結ぶといった動作が困難になります。
肩関節は血流が比較的少ないため、一度壊死が起こると回復しにくい特徴があります。
痛みや動かしにくさを感じたら、早めに整形外科で検査を受けることが大切です。
骨壊死の進行の流れと症状
骨壊死は、血流の途絶えた骨組織が少しずつ壊れ、周囲の関節や軟骨にも影響を及ぼす病気です。
初期はほとんど痛みがありませんが、進行すると骨が変形し、関節の動きが制限されていきます。
発症から進行までの過程を理解することで、早期発見や適切な治療につなげることができます。
初期段階|骨壊死の発生(無症状期)
骨壊死の初期段階では、血流が途絶えた部分の骨細胞が死んでいても、自覚症状はほとんどありません。
レントゲンでは異常が映らないことも多く、この時期はMRIなどの画像検査でしか判断できない場合があります。
患者様自身が気づかないうちに壊死が進行しているケースもありますが、負荷のかかる関節では軽い違和感や疲労感を感じることがあります。
この段階で発見できれば、安静や保存療法で進行を抑えられる可能性があります。
初期症状|違和感や軽い痛み
壊死した骨に亀裂が入り始めると、歩行時や立ち上がりの動作で違和感や軽い痛みを感じるようになります。
この痛みは一時的で治まることもあり、「疲れ」や「加齢のせい」と勘違いされやすいのが特徴です。
しかし、この時期に治療を始めることで、骨の変形や関節の破壊を防ぐことができます。
軽い痛みが数日以上続く場合は、早めに受診して検査を受けましょう。
中期症状|動くと痛い・歩きづらい
中期になると、壊死した部分の骨が徐々に崩れ、関節面にひずみが生じます。
その結果、動かしたときに強い痛みが出たり、歩行が困難になったりします。
膝や股関節では階段の上り下りがつらくなり、肩関節では腕が上がりにくくなることもあります。
この段階では骨の変形が進みやすく、放置すると関節の機能が低下します。
痛み止めや装具などで一時的に症状を緩和できますが、根本的な治療には医師の判断が必要です。
後期症状|変形や可動域の制限
後期になると、壊死した骨が完全に潰れ、関節面が変形します。
軟骨もすり減り、関節がこすれることで強い痛みを生じるのが特徴です。
歩行や階段の昇降が困難になるだけでなく、関節を動かす範囲(可動域)も大きく制限されます。
この段階では保存療法だけでは改善が難しく、骨切り術や人工関節置換術などの外科的治療が検討されます。
後遺症を残さないためには、早期に発見し、進行を防ぐことが重要です。
\無料オンライン診断実施中!/
骨壊死の診断方法
骨壊死の診断には、まずレントゲン検査が行われます。
骨のつぶれや関節の変形を確認できますが、初期の段階では異常が映らないこともあります。
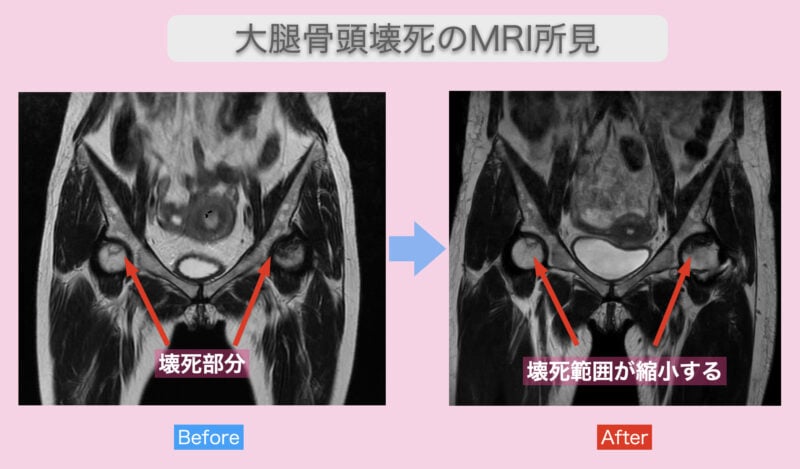
そのため、早期の診断にはMRI検査が有効です。(文献1)
MRIでは、壊死した部分を囲むように新しい血管が増えた帯状の影(リム)が確認できます。
また、一か所で骨壊死が見つかった場合、他の部位にも発症している可能性があるため、骨シンチグラフィー(骨シンチ)と呼ばれる全身の画像検査を行うこともあります。(文献2)
症状のある部位だけでなく、全身の骨の状態を把握することで、適切な治療方針を立てられます。
骨壊死の治療法
現在の医学では、一度壊死した骨を完全に元の状態に戻すことは難しいとされています。
壊死の範囲が限られている場合は、鎮痛薬による痛みの緩和や生活指導、安静の維持などで経過を観察することもあります。
また、骨の内部に穴をあけて圧力を下げる骨穿孔術(こつせんこうじゅつ)や、血流を補うために血管柄付き骨移植を行うこともあります。
ただし、壊死が広範囲に及ぶ場合や、関節が変形している進行例では、骨切り術や人工関節置換術などの外科的治療が検討されます。
骨切り術
骨切り術とは、壊死した骨にかかる負担を減らすための手術です。
骨を一部切り、角度を調整することで体重がかかる位置をずらし、壊死部への圧力を軽くします。
これにより、痛みの軽減や関節の変形進行を防ぐことが目的です。
比較的若い方や壊死範囲が限られている場合に検討されることが多く、関節を温存できる点が特徴です。
ただし、骨が再び固まるまでには時間がかかるため、術後は一定期間の安静とリハビリが必要になります。
進行が進んでいない段階で行うことで、人工関節手術を先延ばしにできる場合もあります。
人工関節置換術
人工関節置換術とは、壊死によって損傷した関節部分を人工の関節に置き換える手術です。
骨の壊死が広範囲に及び、関節の変形や痛みが強い場合に選択されます。
人工関節には金属やセラミックなどの素材が使われ、関節の動きを滑らかに保つことができます。
手術後は痛みが大きく改善することが多く、日常生活動作の回復を目指すことが可能です。
ただし、人工関節には寿命があるため、若年層では長期的な再手術のリスクも考慮する必要があります。
骨壊死に対する再生医療とは?治療の新たな選択肢
骨壊死の治療では、手術以外の選択肢として再生医療が検討されることがあります。
再生医療とは、患者様自身の幹細胞や血液を用い、体の自然な修復機能を支えることを目的とした医療分野です。
当院「リペアセルクリニック」では、自己脂肪由来幹細胞を用いた治療を行っています。
幹細胞には、さまざまな細胞へと変化できる「分化能」という性質があります。
また、再生医療の一つ、PRP(多血小板血漿)療法では、血小板に含まれる成分の働きによって炎症を抑える作用が知られています。
これらの治療はいずれも入院や手術を必要とせず、日帰りで実施可能です。
当院の骨壊死に対する再生医療については、以下の症例をご覧ください。
\無料オンライン診断実施中!/
まとめ|急性骨壊死は早期発見と適切な治療で進行を防ぐ
急性骨壊死は、血流の障害によって骨の一部が壊死し、進行すると関節の変形や強い痛みを引き起こす病気です。
しかし、早期に発見して適切な治療を行えば、進行を抑えることができます。
初期のうちは違和感や軽い痛みだけのことも多いため、「疲れかな」と放置せず、早めに受診しましょう。
症状や進行度に応じて、安静や薬物療法、骨切り術・人工関節置換術などが選択されます。
また、手術前の段階であれば、自己脂肪由来幹細胞やPRPを用いた再生医療という選択肢も検討できます。
適切なタイミングで受診し、状態に合った治療を受けることが大切です。
\無料オンライン診断実施中!/