- 半月板損傷
半月板損傷の原因から治療まで 医師が解説

膝の痛み、気になりますよね? 半月板は膝のクッションの役割を果たす重要な組織。ここでは、半月板損傷の原因から治療まで、医師がわかりやすく丁寧に解説します。加齢や激しいスポーツ、肥満などが原因で起こるこの損傷、実は放置すると変形性膝関節症のリスクを高めることも。早期発見・早期治療が肝心です。あなたの膝の健康を守るための知識を、ぜひここで手に入れてください。
目次
半月板損傷の原因から治療まで解説
膝の痛み、もしかして半月板損傷かも?と心配になりますよね。この記事では、半月板損傷について、原因や症状、診断方法まで、わかりやすく丁寧に解説します。一緒に見ていきましょう。
半月板の役割と構造
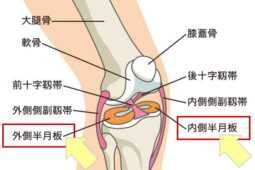
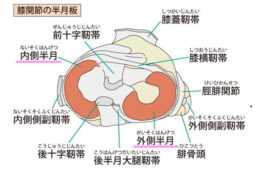
半月板は、膝関節の中にあって、太ももの骨(大腿骨)とすねの骨(脛骨)の間にあるC字型の軟骨です。左右の膝に1つずつ、合計2つあります。例えるなら、お寺の鐘の中にある撞木(しゅもく)のような形をしています。
半月板の役割は、大きく分けて2つあります。1つ目はクッションの役割です。ジャンプやランニングなどで膝に体重の何倍もの力が加わるとき、半月板が衝撃を吸収し、膝への負担を軽減します。ちょうど、トランポリンのように衝撃を和らげる働きをしています。2つ目は、膝関節を安定させる役割です。半月板があることで、大腿骨と脛骨の接触面がより広くなり、関節が安定し、スムーズな動きが可能になります。これは、積み木を安定させるために、間に小さな積み木を挟むようなイメージです。
半月板は主に水分とコラーゲンでできています。コラーゲンは、体の中の様々な組織を構成するたんぱく質の一種で、皮膚や骨、軟骨などにも含まれています。年齢とともに、この水分とコラーゲンが減少し、半月板はもろくなります。みずみずしいゼリーが乾燥して固くなる様子を想像してみてください。そのため、加齢とともに、以前は問題なかった動きでも、半月板に負担がかかり、損傷しやすくなるのです。
半月板損傷の主な原因3つ
半月板損傷の主な原因は3つあります。
- 加齢:半月板の水分やコラーゲンが年齢とともに減少し、もろくなるため、損傷しやすくなります。若い頃は何ともなかった動きでも、年齢を重ねると膝への負担が大きくなり、損傷のリスクが高まります。50代以降は特に注意が必要です。
- 激しいスポーツ:バスケットボール、サッカー、テニスなど、ジャンプや急な方向転換を伴うスポーツは、膝に大きな負担がかかります。特に、プロのスポーツ選手のように、毎日激しいトレーニングを行うと、半月板が損傷するリスクが非常に高くなります。成長期の子供に起こるオスグッド・シュラッター病とは異なり、スポーツによる半月板損傷は大人にも起こりうる疾患です。
- 肥満:体重が増加すると、膝にかかる負担も増えます。特に、体重がかかった状態で膝をひねると、半月板損傷のリスクが大幅に上昇します。健康的な体重を維持することは、半月板損傷だけでなく、変形性膝関節症などの他の膝の疾患の予防にもつながります。
半月板損傷の症状5つ
半月板損傷の症状は、損傷の程度や場所によって様々です。初期症状は軽微な場合もあり、違和感や音が鳴る程度の場合もあります。しかし、放置すると症状が悪化し、日常生活に支障をきたす可能性があります。
- 痛み:損傷した部分に炎症が起こり、痛みが生じます。特に、階段の上り下りや正座など、膝を深く曲げたときに強い痛みを感じることが多いです。
- 腫れ:炎症によって関節内に水が溜まり、膝が腫れることがあります。腫れがひどい場合は、膝のお皿が隠れてしまうこともあります。
- 関節可動域の制限:痛みや腫れによって、膝の曲げ伸ばしが難しくなります。靴下を履く、椅子に座るといった動作が困難になることもあります。
- 膝の引っ掛かり感:半月板が裂けると、膝の曲げ伸ばしの際に引っ掛かり感やクリック音を感じることがあります。これは、半月板が裂けて、その裂けた部分が膝関節の動きを妨げているために起こります。
- ロッキング:膝が急に動かなくなる状態をロッキングといいます。これは、半月板の一部が剥がれて関節に挟まってしまうことで起こります。ロッキングが起こると、非常に強い痛みを伴い、自力で膝を動かすことが難しくなります。
半月板損傷の診断方法
半月板損傷の診断には、問診、徒手検査、画像検査など、複数の方法を組み合わせて行います。
まず、医師は患者さんの症状について詳しく聞きます(問診)。いつから痛み始めたのか、どのような時に痛むのか、過去に膝を怪我したことがあるかなど、詳細な情報を収集します。次に、医師が膝を触ったり動かしたりして、損傷の有無や程度を調べます(徒手検査)。
レントゲン検査では、骨の状態を確認できます。半月板自体はレントゲンに写りませんが、骨の状態をチェックすることで、他の疾患の可能性を検討したり、MRI検査の必要性を判断したりすることができます。半月板損傷の確定診断には、MRI検査が不可欠です。MRI検査では、半月板の状態を詳細に確認できます。損傷の程度や種類、損傷部位などを正確に把握することができ、適切な治療方針を決定する上で重要な情報となります。近年では、内側半月板根部修復は、部分的な半月板切除や手術をしない治療と比較して、変形性膝関節症や人工関節置換術に至る確率を下げることが示されています。半月板を修復することで、膝関節の機能をより長く維持できる可能性が高まります。また、半月板修復術は、半月板の一部を取り除く手術に比べ、術後の機能的な回復が良好で、時間の経過とともに変性変化も少ないと報告されています。これは、できるだけ半月板を残すことが、長期的な膝関節の健康にとって重要であることを示唆しています。
半月板損傷と間違えやすい疾患
膝に痛みを感じると、「半月板損傷かな?」と不安になりますよね。確かに半月板損傷は膝の痛みの原因として一般的ですが、似たような症状を引き起こす疾患は他にもあります。今回は、半月板損傷と間違えやすい疾患について、それぞれの特徴や違いを詳しく解説します。正しく理解することで、適切な治療に繋がるため、ぜひ最後までお読みください。
変形性膝関節症
変形性膝関節症は、加齢や肥満、激しい運動、遺伝的要因などによって、膝関節の軟骨がすり減り、炎症や痛みが生じる病気です。半月板損傷と同じように、痛み、腫れ、動きの悪さなどが現れます。実は、半月板損傷を適切に治療しないと、将来的に変形性膝関節症のリスクが高まることが知られています。半月板は膝関節のクッションの役割を果たしているため、損傷によってクッション機能が低下すると、関節への負担が増加し、軟骨のすり減りを加速させてしまうのです。
靭帯損傷
靭帯は、骨と骨をつなぎとめる丈夫な紐のような組織です。膝関節には、前十字靭帯、後十字靭帯、内側側副靭帯、外側側副靭帯の4つの主要な靭帯があり、これらが損傷すると、半月板損傷と同様に、痛み、腫れ、関節の不安定感などが現れます。特に、損傷した直後は強い痛みを感じることが多く、膝関節内で出血を起こすこともあります。
半月板損傷との違いは、靭帯損傷の場合、「膝がぐらつく」「外れる感じがする」といった不安定感を伴うことが多い点です。また、損傷の程度によっては、手術が必要になることもあります。特に、前十字靭帯損傷は、スポーツ活動中に多く発生し、半月板損傷を合併することも少なくありません。
鵞足炎(がそくえん)
鵞足とは、膝の内側にある3つの筋肉(縫工筋、薄筋、半腱様筋)の腱が合流する部分のことで、この部分に炎症が起きることを鵞足炎といいます。ランニングやジャンプなどの繰り返しの動作で、鵞足部に摩擦や牽引力が加わり、炎症を引き起こします。
鵞足炎の主な症状は、膝の内側の痛みです。半月板損傷でも膝の内側に痛みを感じることがあるため、鑑別が難しい場合があります。鵞足炎の特徴は、膝を曲げ伸ばしした時や、鵞足の部分を押すと痛みが増すことです。また、安静時にも鈍い痛みを感じることもあります。
オスグッド・シュラッター病
オスグッド・シュラッター病は、成長期の子供、特にスポーツをしている子供に多く見られる疾患です。ジャンプやダッシュなど、膝に負担がかかる運動を繰り返すことで、膝のお皿の下にある脛骨粗面(けいこつそめん)という骨の突起部に炎症が起こります。
オスグッド・シュラッター病の主な症状は、膝の前面の痛みや腫れ、脛骨粗面の圧痛です。運動後に痛みが増強し、安静にすると軽減するのが特徴です。半月板損傷でも似たような症状が出る場合がありますが、オスグッド・シュラッター病は成長期の子供に特有の疾患であるため、年齢である程度区別できます。成長痛と勘違いされることもありますが、適切な治療が必要です。
ジャンパー膝(膝蓋腱炎:しつがいけんえん)
ジャンパー膝は、ジャンプ動作を繰り返すことで、膝蓋腱(膝のお皿と脛骨をつなぐ腱)に炎症が起こる病気です。バスケットボールやバレーボールなどのジャンプ動作が多いスポーツ選手に多く見られます。
ジャンパー膝の主な症状は、膝のお皿の下に痛みを感じることです。ジャンプやランニングなど、膝に負担がかかる動作で痛みが増強します。半月板損傷でも似たような症状が出る場合がありますが、ジャンパー膝の場合は、膝のお皿の下を押すと痛みを感じることが特徴です。安静にしていても鈍い痛みを感じることもあります。
これらの疾患は、症状が似ているため自己判断は難しく、医療機関を受診して適切な診断を受けることが重要です。特に、変性半月板病変に対する関節鏡手術は、運動療法と比較して長期的な改善効果が示されていないという研究結果もあり、安易に手術を選択するのではなく、保存療法から始めることが推奨されています。どの疾患も早期発見、早期治療が大切です。少しでも気になる症状があれば、早めに医療機関を受診しましょう。
半月板損傷の治療法4選
半月板損傷は、スポーツ選手だけでなく、日常生活の中でも起こりうる身近な怪我です。この章では、半月板損傷の治療法について、保存療法と手術療法のそれぞれの特徴や種類、メリット・デメリットをわかりやすく解説します。
保存療法(リハビリテーション、薬物療法、注射)
保存療法とは、手術を行わずに、リハビリテーション、薬物療法、注射などを用いて、痛みや腫れなどの症状を和らげ、膝の機能を回復させる治療法です。
まずリハビリテーションについてですが、これはストレッチや筋力トレーニングを通して、膝関節の安定性を高め、関節の動きをスムーズにすることを目的としています。プールでの水中運動のように、膝への負担が少ない運動から始めることで、痛みを悪化させることなくリハビリを進めることができます。痛みが強い時期は無理せず、痛みの様子を見ながら徐々に運動量を増やしていくことが大切です。
薬物療法では、炎症や痛みを抑える薬を使用します。炎症が強い場合は、消炎鎮痛剤の内服薬や湿布薬が処方されるでしょう。痛みが強い場合は、医師と相談して適切な薬を処方してもらいましょう。自己判断で市販薬を服用するのではなく、医師の指示に従って薬を服用することが重要です。
注射による治療では、ヒアルロン酸を関節内に注射することで、関節の動きを滑らかにし、痛みを軽減します。ヒアルロン酸は、関節液の主成分であり、関節のクッションの役割を果たしています。加齢や損傷によってヒアルロン酸が減少すると、関節の動きが悪くなり、痛みが生じやすくなります。ヒアルロン酸注射は、これらの症状を改善する効果が期待できます。
保存療法は体に負担が少ない治療法ですが、症状が改善しない場合や損傷の程度が大きい場合は、手術療法が検討されます。
手術療法の種類
保存療法で症状が改善しない場合や、半月板が大きく断裂している場合は、手術療法が選択されます。手術療法には、大きく分けて半月板修復術と半月板切除術の2種類があります。半月板修復術は損傷した半月板を縫合する手術で、半月板切除術は損傷した半月板の一部または全部を切除する手術です。
手術のメリット・デメリット
手術療法のメリットは、半月板の損傷を直接修復または切除することで、痛みや腫れなどの症状を早期に改善できる可能性があることです。損傷が大きく、日常生活に支障が出ている場合は、手術によって速やかに症状を改善できる可能性があります。
しかし、手術療法にはデメリットもあります。手術による傷や感染症のリスク、術後のリハビリテーション期間の長さ、そして手術費用などが挙げられます。また、半月板切除術では、半月板の一部または全部を取り除くため、将来的に変形性膝関節症のリスクが高まる可能性があることも知られています。半月板は膝関節のクッションの役割を果たしているため、切除によってクッション機能が低下すると、関節への負担が増加し、軟骨のすり減りを加速させてしまう可能性があります。
半月板修復術と半月板切除術
半月板修復術は、損傷した半月板を縫合糸などで修復する手術です。半月板の機能を温存できるため、術後の変形性膝関節症のリスクが低いというメリットがあります。近年では、ハイブリッド型オールインサイドインプラントを用いる方法が一般的で、CT関節造影検査と関節鏡検査で治癒が確認されているという報告があります。これは、半月板修復術の有効性を示す重要な知見です。しかし、半月板の損傷部位や程度によっては、修復が難しい場合もあります。例えば、半月板の辺縁部など、血流が乏しい部位の損傷は治癒しにくいため、修復術が適さない場合があります。
一方、半月板切除術は、損傷した半月板の一部または全部を切除する手術です。修復術に比べて手術時間が短く、回復も早いというメリットがあります。しかし、半月板の機能が失われるため、長期的には変形性膝関節症のリスクが高まる可能性があります。
どちらの手術法が適しているかは、損傷の部位や程度、年齢、活動レベルなどによって異なります。医師とよく相談し、自分に合った治療法を選択することが大切です。
最新の治療
保険診療での半月板損傷に対する手術は、根本的に半月板を修復させるものではありません。たとえ半月板を縫合しても、数年後には40%の割合で再断裂を起こします。縫合したところの半月板が、またくっつくという訳ではないのです。
そこで、リペアセルクリニックでは幹細胞による再生医療で、根本治療を目指します。多くの患者様が手術をしなくても、手術以上の効果を実感していただいております、詳しくはこちらで説明しています。
半月板損傷を予防するための対策
半月板損傷を予防するためには、日頃から膝への負担を減らす工夫を心がける必要があります。具体的には、以下のような対策が有効です。
-
ウォーミングアップとクールダウン: 運動前後のウォーミングアップとクールダウンは、筋肉や関節の柔軟性を高め、怪我のリスクを軽減する上で非常に重要です。特に、膝関節周辺のストレッチを入念に行うことで、半月板への急激な負荷を避け、損傷のリスクを減らすことができます。ウォーミングアップでは、軽いジョギングやストレッチで体を温め、クールダウンでは、ストレッチで筋肉の緊張をほぐしましょう。
-
適切な筋力トレーニング: 太ももの筋肉(大腿四頭筋やハムストリングス)やふくらはぎの筋肉(下腿三頭筋)を鍛えることで、膝関節を安定させ、衝撃を吸収しやすくなります。具体的には、スクワットやランジなどの下半身の筋力トレーニングが効果的です。これらの筋肉が強化されると、膝関節への負担が軽減され、半月板損傷の予防につながります。筋力トレーニングは、週に2~3回程度行い、無理のない範囲で徐々に負荷を上げていくことが大切です。
-
体重管理: 体重が増加すると、膝関節にかかる負担も大きくなり、半月板損傷のリスクが高まります。適正体重を維持することで、膝への負担を軽減し、半月板損傷のリスクを減らすことができます。バランスの取れた食事と適度な運動を心がけ、健康的な体重を維持しましょう。
-
正しい姿勢と動作: 姿勢が悪い、または間違った動作を繰り返すと、膝関節に過剰なストレスがかかり、半月板損傷のリスクが高まります。日常生活動作やスポーツ動作を見直し、正しい姿勢と動作を意識することで、膝への負担を軽減し、半月板損傷の予防につなげることができます。例えば、重い荷物を持つ際は、膝を曲げて持ち上げるようにし、腰への負担を軽減することも重要です。
-
適切な靴の選択: クッション性の高い靴を選ぶことで、地面からの衝撃を吸収し、膝への負担を軽減することができます。特に、ウォーキングやランニングなどの運動をする際は、スポーツ専用のシューズを着用し、足への負担を軽減することが大切です。
参考文献
- Kennedy MI, Strauss M, LaPrade RF. “Injury of the Meniscus Root.” Clinics in sports medicine 39, no. 1 (2020): 57-68.
- Krych AJ, Hevesi M, Leland DP, Stuart MJ. “Meniscal Root Injuries.” The Journal of the American Academy of Orthopaedic Surgeons 28, no. 12 (2020): 491-499.
- Rotini M, Papalia G, Setaro N, Luciani P, Marinelli M, Specchia N, Gigante A. “Arthroscopic surgery or exercise therapy for degenerative meniscal lesions: a systematic review of systematic reviews.” Musculoskeletal surgery 107, no. 2 (2023): 127-141.
- Feehan J, Macfarlane C, Vaughan B. “Conservative management of a traumatic meniscal injury utilising osteopathy and exercise rehabilitation: A case report.” Complementary therapies in medicine 33, no. (2017): 27-31.
- Beaufils P, Pujol N. “Management of traumatic meniscal tear and degenerative meniscal lesions. Save the meniscus.” Orthopaedics & traumatology, surgery & research : OTSR 103, no. 8S (2017): S237-S244.
- Chirichella PS, Jow S, Iacono S, Wey HE, Malanga GA. “Treatment of Knee Meniscus Pathology: Rehabilitation, Surgery, and Orthobiologics.” PM & R : the journal of injury, function, and rehabilitation 11, no. 3 (2019): 292-308.
- Wells ME, Scanaliato JP, Dunn JC, Garcia EJ. “Meniscal Injuries: Mechanism and Classification.” Sports medicine and arthroscopy review 29, no. 3 (2021): 154-157.
- Beaufils P, Pujol N. “Meniscal repair: Technique.” Orthopaedics & traumatology, surgery & research : OTSR 104, no. 1S (2018): S137-S145.
監修医師 リペアセルクリニック 理事長
医師 坂本貞範