- 変形性股関節症
- 再生治療
- 股関節
人工股関節置換術とは?医師が徹底解説!
股関節の痛みで、やりたいことを諦めていませんか?
歩く、立つ、座るといった日常動作でさえ苦痛なら、一度「人工股関節置換術」について考えてみてはいかがでしょうか。
この記事では、手術の概要からメリット・デメリット、費用、術後の生活まで、丁寧にわかりやすく解説します。日本では年間約10万件もの人工股関節置換術が行われており、技術も進歩しています。最新の知見に基づき、あなたの股関節の痛み解消のヒントとなる情報をお届けします。
目次
人工股関節置換術の概要とメリット・デメリット
股関節の痛みは、日常生活に大きな影を落とします。歩くのがつらくて趣味の散歩も諦めてしまった、買い物に行くのも一苦労…など、やりたいことを我慢していませんか?
この記事では、股関節の痛みに悩んでいるあなたのために、人工股関節置換術について、小学生にもわかりやすく解説します。手術のメリット・デメリットや、他の治療法についても説明しますので、ぜひ最後まで読んでみてください。
人工股関節置換術とは?
人工股関節置換術とは、傷んでしまった股関節を、人工の股関節に取り替える手術です。
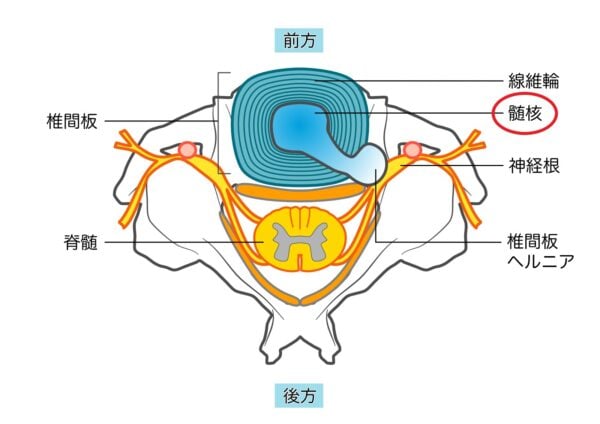
私たちの股関節は、骨盤側の受け皿のような形をした臼蓋と、太ももの骨の先端にある丸い大腿骨頭が組み合わさってできています。この精密な構造のおかげで、私たちはスムーズに歩く、走る、しゃがむといった動作を行うことができます。
しかし、加齢や激しい運動、怪我などが原因で、この臼蓋と大腿骨頭がすり減ったり、変形したりすることがあります。すると、まるで砂利道の上を歩いているかのような、ギシギシとした痛みや違和感を感じ始め、次第に歩行が困難になってきます。
人工股関節置換術は、まさにこのすり減ったり変形したりした股関節の表面を、耐久性の高い人工物でできた部品に交換する手術です。
人工関節は、主にチタン合金やセラミック、高分子ポリエチレンといった、人体に優しく、摩耗しにくい素材で作られています。これらの素材は長持ちするように設計されているため、手術後には、再びスムーズに動けるようになり、痛みからも解放される可能性が高まります。
股関節の無料相談受付中!
リペアセルクリニックは「股関節」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。
どのような人が対象となるのか
人工股関節置換術は、すべての股関節痛の方に適応されるわけではありません。主に、変形性股関節症などの疾患で、保存療法(薬物療法、理学療法、注射療法など)で十分な効果が得られない場合に検討されます。
具体的には、以下のような方が対象となる可能性があります。
- 長時間歩くと股関節に痛みが出て、休憩が必要になる
- 痛みのために、階段の上り下りや椅子から立ち上がるのが困難
- 夜間、股関節の痛みで目が覚めることがある
- 痛み止めを飲んでも、痛みが十分にコントロールできない
- 股関節の動きが悪く、日常生活に支障が出ている
これらの症状に心当たりがある方は、専門医に相談してみることをお勧めします。医師は、あなたの症状、年齢、全身状態などを総合的に判断し、手術の適応かどうかを判断します。
手術のメリット
人工股関節置換術の最大のメリットは、何と言っても痛みが軽減することです。長年、股関節の痛みに悩まされてきた方が、手術後には「まるで魔法みたい!」と驚くほど痛みが消えることもあります。
痛みが軽減することにより、以下のようなメリットが期待できます。
- 歩行が楽になり、活動範囲が広がる
- 階段の上り下りや、しゃがむ、立ち上がるといった動作がスムーズになる
- 趣味のスポーツや旅行などを楽しめるようになる
- 介護の負担が軽減される
- 生活の質が向上する
より具体的な例を挙げると、手術前はスーパーへの買い物も辛かった方が、手術後には趣味のガーデニングを再開できるようになった、といったケースもあります。
手術のデメリット
人工股関節置換術は、非常に効果的な手術ですが、メリットばかりではありません。デメリットについても、きちんと理解しておくことが大切です。
- 手術には、感染症、出血、血栓症、神経損傷などのリスクが伴います。これらの合併症は稀ですが、発生した場合には適切な処置が必要になります。
- 人工関節には寿命があります。一般的には15~20年程度と言われますが、使用頻度や患者さんの状態によって異なります。寿命が来たら、再置換手術が必要になる場合があります。
- 脱臼のリスクがあります。特に、手術直後は脱臼しやすい時期です。近年、手術方法の進歩により脱臼のリスクは減少していますが、それでも注意が必要です。前方アプローチという手術法は、術後の脱臼率が低いことが報告されています(Meermans et al., 2017)。
- 手術跡が残ります。傷の大きさは手術の方法によって異なりますが、完全に傷跡を消すことはできません。
- 手術をしてもなぜか痛みが残ったり、別の痛みが出現する可能性もあります。
これらのデメリットも踏まえた上で、医師とよく相談し、手術を受けるかどうかを判断することが重要です。
▼人工関節手術のリスクについて、併せてお読みください。
代替治療はあるのか
人工股関節置換術以外にも、股関節の痛みを和らげる治療法はあります。主な代替治療としては、以下のようなものがあります。
- 薬物療法:痛みや炎症を抑える薬を服用します。
- 理学療法:ストレッチや筋力トレーニング、温熱療法などで、股関節の柔軟性や筋力を改善します。
- 注射療法:ヒアルロン酸やステロイドを関節内に注射します。
- 装具療法:杖や歩行器、サポーターなどを使用して、股関節への負担を軽減します。
これらの治療法は、手術に比べて身体への負担が少なく、比較的安全に行えるというメリットがあります。しかし、症状が進行している場合や、これらの治療法で効果が得られない場合には、人工股関節置換術が検討されます。
手術がどうしても避けたい人は再生医療という選択肢もあります。
再生医療について詳しく知りたい方はこちらへ↓
股関節の無料相談受付中!
リペアセルクリニックは「股関節」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。
人工股関節置換術の手術の流れと入院期間・費用
股関節の痛み、本当につらいですよね。歩くのも、立ち上がるのも、寝返りを打つのも苦痛で、やりたいことを諦めてしまう気持ち、よく分かります。人工股関節置換術は、そんな股関節の痛みから解放されるための、有効な手段の一つです。
この手術を受けるかどうかは、人生における大きな決断です。だからこそ、手術の流れや費用、メリット・デメリットなどをしっかりと理解することが大切です。
手術前に行う検査
人工股関節置換術を受ける前には、いくつかの検査が必要です。まるで飛行機が離陸前に綿密な点検を行うように、手術を安全に進めるためには、患者さんの体の状態を詳細に把握することが不可欠です。
具体的には、血液検査、レントゲン検査、CT検査、心電図検査などを行います。
血液検査では、感染症や貧血の有無、肝臓や腎臓の機能などを調べます。
レントゲン検査では、股関節の骨の変形具合や関節の隙間などを確認します。
CT検査では、レントゲンよりもさらに詳細に骨の状態や周囲の筋肉、神経の状態などを把握できます。
心電図検査では、心臓に問題がないかを確認します。
これらの検査結果は、手術の方法や麻酔の方法を決定する上で非常に重要な情報となります。
手術方法の種類
人工股関節置換術には、大きく分けて前方アプローチ、後方アプローチ、側方アプローチといった手術方法があります。それぞれ、手術で皮膚を切開する場所や、筋肉を扱う方法が異なります。
例えば、前方アプローチは、筋肉を切らずに股関節に到達できるため、術後の痛みが少なく、回復が早い傾向があります。一方で、前方アプローチでは特殊な手術台や器具が必要となる場合があり、対応できる施設が限られるという側面もあります。
後方アプローチは、手術の歴史が長く、多くの症例で実績がある方法です。比較的どのような施設でも行えるというメリットがありますが、術後の痛みや回復期間は前方アプローチに比べて長い傾向があります。
側方アプローチは、前方と後方の間をとったようなアプローチで、それぞれのメリット・デメリットを併せ持っています。
どのアプローチ方法が適しているかは、患者さんの状態や医師の経験、病院の設備などによって判断されます。それぞれのメリット・デメリットを理解し、医師とよく相談して最適な方法を選択することが重要です。前方アプローチに関する研究では、術後の脱臼率が低いことが報告されています(Meermans et al., 2017)。
麻酔方法
人工股関節置換術では、全身麻酔または脊髄くも膜下麻酔が用いられます。
全身麻酔は、全身に麻酔薬を投与し、手術中は意識がなくなります。手術中の痛みや記憶は残りません。
脊髄くも膜下麻酔は、腰のあたりに注射針を刺し、下半身だけに麻酔薬を投与する方法です。手術中は意識がありますが、痛みは感じません。
どちらの麻酔方法にもメリット・デメリットがあります。全身麻酔は、手術中の痛みや不安を感じることがないというメリットがありますが、呼吸器系に持病がある方にとってはリスクが高まる可能性があります。脊髄くも膜下麻酔は、呼吸器系への負担が少ないというメリットがありますが、手術時間が長くなる場合には適さないことがあります。
麻酔科医とよく相談し、自分の状態に合った麻酔方法を選択することが大切です。
手術時間
手術時間は、手術方法や患者さんの状態によって異なりますが、一般的には2~3時間程度です。手術が複雑な場合や合併症がある場合は、さらに時間がかかることもあります。
入院期間
入院期間は、患者さんの回復状況や手術方法によって大きく影響を受けますが、おおむね2週間から4週間程度です。前方アプローチを用いた手術では、入院期間が短縮できる場合もあります。
また、術後のリハビリの進み具合によっても、入院期間は変わってきます。入院中は、医師、看護師、理学療法士など、多くの医療スタッフがあなたの回復をサポートします。
手術費用と保険適用について
人工股関節置換術は、健康保険が適用されます。3割負担の場合、おおむね50万円から80万円程度が目安となりますが、自己負担額は、加入している保険の種類や、高額療養費制度の利用状況などによって異なります。費用の詳細については、事前に病院で確認しておきましょう。
手術後のリハビリテーション
手術後、早期からリハビリテーションを開始します。リハビリテーションは、術後の痛みや腫れを軽減し、早期の回復を促すためにとても重要です。
リハビリテーションの内容は、患者さんの状態に合わせて、理学療法士が個別にプログラムを作成します。歩行訓練、筋力トレーニング、関節可動域訓練などを通して、日常生活に必要な動作をスムーズに行えるように練習していきます。
術後早期のリハビリテーションは、合併症の予防にもつながりますので、積極的に取り組みましょう。
人工股関節置換術の術後管理と注意点・合併症
人工股関節置換術は、股関節の痛みを和らげ、活動性を向上させる効果的な手術ですが、術後の適切な管理と合併症への注意が不可欠です。
この章では、術後の痛みへの対処法、日常生活の注意点、合併症のリスクと予防策、そして人工関節の寿命について、小学生にも理解しやすいように詳しく解説します。まるで、新しい靴を履いたばかりで、まだ歩き慣れていない状態に似ています。新しい人工股関節に慣れるまでは、少し時間がかかりますが、適切なケアを行うことで、より早く、より安全に回復へと進んでいけます。
術後の痛みと対処法
手術後、傷口の痛みや腫れ、違和感などは誰にでも起こる症状です。これは、体が手術という大きな変化に適応しようとしている証でもあります。痛みの感じ方には個人差がありますが、多くの場合、適切な管理によって軽減できます。
まず、痛み止めは医師の指示に従って服用することが重要です。痛みが強い場合は、我慢せずに医師に相談しましょう。適切な痛み止めを使用することで、痛みをコントロールし、よりスムーズにリハビリに取り組むことができます。
次に、冷罨法(れいあんぽう)と温罨法(おんあんぽう)を適切に使い分けることも重要です。手術直後や痛みが強い時期には、患部を冷やすことで痛みや腫れを和らげることができます。数日後、痛みが落ち着いてきたら、温めることで血行を促進し、回復を早める効果が期待できます。
そして、忘れてはならないのがリハビリテーションです。理学療法士の指導のもと、無理のない範囲でリハビリテーションを行うことで、関節の可動域を広げ、筋力を回復することができます。適切なリハビリは、術後の回復を早めるだけでなく、長期的な合併症の予防にも繋がります。
禁忌肢位と日常生活の注意点
人工股関節置換術後、特に重要なのは「禁忌肢位」を避けることです。禁忌肢位とは、人工股関節が脱臼するリスクを高める姿勢のことです。手術のアプローチ方法(前方か後方か)によって、禁忌肢位は異なります。
後方アプローチの場合、股関節を深く曲げたり、内側にひねったり、足を組む姿勢は特に注意が必要です。和式トイレの使用、低い椅子に座ること、あぐらをかく、足を組むなどは避けましょう。
前方アプローチの場合も禁忌肢位はありますが、後方アプローチとは異なります。具体的な禁忌肢位については、担当医に確認してください。近年では、手術方法の進歩により、禁忌肢位を設けない施設も増えています。
日常生活では、靴下を履く、床に落ちた物を拾うといった動作にも注意が必要です。これらの動作を行う際に、無理な姿勢をとってしまうと、脱臼のリスクが高まります。靴下を履くための補助具や、物を拾うためのトングなどを活用することで、無理な姿勢を避け、安全に日常生活を送ることができます。
退院後の生活の送り方
退院後は、医師や理学療法士の指示に従って、徐々に日常生活の活動レベルを上げていくことが大切です。焦らず、無理なく、少しずつ活動範囲を広げていきましょう。
ウォーキングなどの軽い運動は、筋力や体力の維持・向上に役立ちます。ただし、激しい運動や長時間の歩行は、人工股関節に負担をかけるため避けるべきです。運動の種類や強度、時間については、医師や理学療法士に相談し、自分に合った運動プログラムを作成してもらいましょう。
適切な休息も重要です。疲労をためないように、十分な睡眠時間を確保し、疲れた時は無理せず休憩しましょう。
また、定期的な通院も欠かせません。医師の指示に従って、定期的に通院し、経過観察を受けましょう。医師は、レントゲン検査などで人工股関節の状態をチェックし、問題があれば早期に発見・治療することができます。
| Zhu Sらの研究(2017)では、ERAS(手術後早期回復プログラム)は、従来の方法と比べて、術後の入院期間を短縮し、合併症発生率を減少させる効果が認められています。 |
▼変形性股関節症の手術後の生活で注意したいことについて、併せてお読みください。
合併症のリスクと予防策
人工股関節置換術には、感染症、血栓症、脱臼、人工関節のゆるみなどの合併症のリスクが伴います。これらの合併症は稀ですが、発生した場合には適切な処置が必要になります。合併症を予防するためには、日常生活における注意点を守ること、そして定期的な検診を受けることが重要です。
感染症予防のためには、手術部位の清潔を保ち、傷口に異常がないか毎日確認しましょう。血栓症予防のためには、弾性ストッキングの着用や、血液をサラサラにする薬を服用することが有効です。脱臼予防のためには、禁忌肢位を避け、適切な姿勢を保つように心がけましょう。
定期的なレントゲン検査などを受けることで、人工関節の状態をチェックし、早期発見・早期治療に繋げることができます。
人工関節の寿命と再置換術について
人工関節は、非常に耐久性の高い素材で作られていますが、永久に使えるわけではありません。一般的に、人工股関節の寿命は15~20年程度と言われています。しかし、患者さんの活動レベルや人工関節の種類、体重などによって、寿命は大きく異なります。
人工関節が摩耗したり、破損したりした場合には、再置換術が必要になる場合があります。人工関節の寿命を長く保つためには、適切な体重管理、適度な運動、そして医師の指示に従った適切なケアが重要です。
人工股関節置換術に関するよくある質問と不安の解消
人工股関節置換術は、股関節の痛みを和らげ、活動的な生活を取り戻すための有効な手段です。しかし、手術を受けるとなると、様々な不安や疑問が浮かぶのは当然のことです。
このセクションでは、患者さんからよく寄せられる質問に、経験豊富な医師の視点からお答えします。手術を受けるかどうか迷っている方、術後の生活について具体的に知りたい方など、ぜひ参考にしてください。
術後の痛みはどれくらい続くのか
手術直後は、どうしても痛みを感じます。これは、身体が大きな変化に適応しようとしている証です。
痛みの程度や持続期間は個人差が大きく、手術の方法や患者さんの状態、痛みの感じ方などによって様々です。傷の痛みだけでなく、筋肉や組織の損傷、炎症なども原因となります。
一般的には、数週間から数ヶ月かけて徐々に痛みが軽減していきます。痛み止めを使用することで、痛みをコントロールし、日常生活やリハビリをスムーズに行えるようにサポートします。
術後早期回復プログラム(ERAS)を採用している病院では、痛みを最小限に抑えるための様々な工夫が凝らされています。例えば、手術中の麻酔方法や術後の鎮痛方法を工夫したり、早期からリハビリテーションを開始したりすることで、痛みの軽減と早期回復を目指します。
痛みが強い場合は、我慢せずに医師や看護師に相談することが大切です。適切な鎮痛方法を検討し、より快適に過ごせるようにサポートいたします。
車の運転はいつからできるのか
車の運転再開時期は、手術の方法、回復状況、医師の判断によって大きく異なります。一般的には、術後6週間から3ヶ月程度で運転が可能となることが多いです。
前方アプローチで手術を受けた場合、筋肉へのダメージが少ないため、比較的早期に運転を再開できる可能性があります。しかし、後方アプローチの場合、筋肉の回復に時間がかかるため、運転再開までにはもう少し時間を要する可能性があります。
安全のためにも、必ず医師の許可を得てから運転するようにしてください。運転再開後も、長時間の運転は避け、こまめに休憩を取るように心がけてください。また、運転中に痛みや違和感を感じた場合は、すぐに運転を中止し、医師に相談してください。
スポーツはできるのか
人工股関節置換術後も、適切な運動を行うことは健康維持のために重要です。しかし、すべての人が同じようにスポーツを楽しめるわけではありません。
ウォーキングや水泳、サイクリングなどの比較的股関節への負担が少ない運動は、多くの場合、問題なく行うことができます。これらの運動は、筋力や持久力の維持・向上に役立ち、健康増進にも繋がります。
一方、テニスやバスケットボール、サッカーなどの激しいスポーツや、マラソンやジョギングのように、股関節に大きな負担がかかるスポーツは、人工股関節の寿命を縮める可能性があるため、避けるべきです。
スポーツの種類や強度、開始時期については、必ず医師や理学療法士に相談し、適切な指導を受けるようにしてください。個々の状態に合わせて、安全にスポーツを楽しめるようにサポートいたします。
仕事への復帰はいつ頃できるのか
仕事への復帰時期は、仕事の内容、回復状況、医師の判断によって大きく異なります。デスクワーク中心の仕事であれば、術後数週間で復帰できる場合もあります。
一方、肉体労働や立ち仕事が多い場合は、術後数ヶ月かかることもあります。復帰後もしばらくは、無理のない範囲で仕事を行い、徐々に元の仕事量に戻していくようにしましょう。
職場の上司や同僚に手術後の状況を説明し、理解と協力を得ることも大切です。
家族のサポートはどの程度必要か
術後早期は、日常生活動作において家族のサポートが必要となる場合があります。特に、手術直後は、歩行や着替え、トイレ、入浴などの際に介助が必要となることが多いです。
入院中は看護師や理学療法士がサポートを行いますが、退院後は家族の協力が不可欠です。家族の方は、医師や看護師から手術の内容や術後の注意点、患者さんの状態などを事前にしっかりと説明を聞いておきましょう。
術前教育は、患者さん自身の不安軽減だけでなく、家族の不安軽減にも効果的です。家族が患者さんの状態を理解し、適切なサポートを行うことで、患者さんの回復はよりスムーズに進みます。
股関節の無料相談受付中!
リペアセルクリニックは「股関節」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。
参考文献
- Galakatos GR. “Direct Anterior Total Hip Arthroplasty.” Missouri medicine 115, no. 6 (2018): 537-541.
- Meermans G, Konan S, Das R, Volpin A, Haddad FS. “The direct anterior approach in total hip arthroplasty: a systematic review of the literature.” The bone & joint journal 99-B, no. 6 (2017): 732-740.
- McDonald S, Page MJ, Beringer K, Wasiak J, Sprowson A. “Preoperative education for hip or knee replacement.” The Cochrane database of systematic reviews 2014, no. 5 (2014): CD003526.
- Zhu S, Qian W, Jiang C, Ye C, Chen X. “Enhanced recovery after surgery for hip and knee arthroplasty: a systematic review and meta-analysis.” Postgraduate medical journal 93, no. 1106 (2017): 736-742.
- Epidemiological evidence for work load as a risk factor for osteoarthritis of the hip: a systematic review.
- Therapeutic exercise for people with osteoarthritis of the hip or knee. A systematic review.
- Primary osteoarthritis of the hip: etiology and epidemiology.
監修者

坂本 貞範 (医療法人美喜有会 理事長)
Sadanori Sakamoto
再生医療抗加齢学会 理事
再生医療の可能性に確信をもって治療をおこなう。
「できなくなったことを、再びできるように」を信条に
患者の笑顔を守り続ける。