- ひざ関節
- 変形性膝関節症
【医師監修】変形性膝関節症でしてはいけないこと一覧|控えるべき仕事内容や対処法を解説
「変形性膝関節症と診断され、不安がある」
「変形性膝関節症をこれ以上、悪化させたくない」
変形性膝関節症は、加齢や持続的な負荷などを背景として、膝関節の軟骨が徐々に摩耗し、痛みや機能低下を生じる疾患です。
膝関節は股関節と足関節の間に位置し、立つ・歩く・座るなどの日常動作を支えています。そのため、日常生活でも負担がかかりやすい関節です。症状の悪化を防ぐためには、膝関節への過剰な負担を避けることが大切です。
本記事では、現役医師が変形性膝関節症において、してはいけないことを一覧で紹介します。記事の後半によくある質問もまとめていますので、ぜひ参考にしてみてください。
当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。
変形性膝関節症について気になる症状がある方は、ぜひ一度公式LINEにご登録ください。
目次
変形性膝関節症でしてはいけないこと
| してはいけないこと | 詳細 |
|---|---|
| 膝関節への負担が大きい動作を伴う作業 | 屈伸・しゃがみ込み・中腰姿勢の反復による関節負担の増加 |
| 長時間の立位姿勢を必要とする業務 | 持続的荷重の継続による膝関節への負荷 |
| 重量物の運搬や持ち上げを伴う作業 | 持ち上げ時の高負荷による関節圧の上昇 |
| 階段昇降や移動量の多い業務 | 昇降動作・長距離移動に伴う累積的関節負荷 |
変形性膝関節症の進行を抑え、痛みを軽減するには、膝に負担をかける行動を避けることが重要です。
しゃがみ込みや屈伸を繰り返す作業、長時間の立位姿勢は、膝関節へ持続的な負担を与え、関節組織への影響を蓄積させる要因となります。
加えて、重量物の運搬や持ち上げ、階段昇降や移動量の多い業務も関節圧を高めるため、症状進行の一因となります。
以下の記事では、変形性膝関節症の原因や放置するリスクを詳しく解説しています。
【関連記事】
若い人に起こる変形性膝関節症の原因と対処法|スポーツや生活習慣を見直そう
変形性膝関節症を放っておくとどうなる?症状の進行と受診の目安
膝に負担をかける過度な運動
過度な運動は変形性膝関節症の症状を悪化させる可能性があるため、避けることが大切です。膝関節に強い衝撃や繰り返しの負荷が加わると、軟骨の摩耗や炎症が進行するリスクがあります。
とくに、急な方向転換やジャンプを伴うスポーツ(バスケットボール・バレーボール・テニスなど)長距離のランニング、高負荷の筋力トレーニングは膝関節への負担が大きく、通常は慎重な判断が必要とされます。
一方、適切な運動は筋力の維持や血行促進に有効です。水中ウォーキングや水泳、軽負荷のサイクリング、低負荷の筋力トレーニングなど、膝関節への衝撃が少ない運動を選び、無理のない範囲で継続することが望まれます。運動の前後にはストレッチを行い、実施中に症状が出現した場合は速やかに中止することが大切です。
膝を深く曲げる姿勢や動作
| 注意が必要な動作 | 詳細 |
|---|---|
| 正座 | 膝関節を深く曲げる姿勢による関節圧の増加 |
| あぐら | 膝関節のねじれと屈曲の持続による関節ストレスの蓄積 |
| 和式トイレの使用 | 深い屈曲位の維持による関節圧縮力の上昇 |
| 床に直接座る | 立ち座り動作の反復増加による関節負担の蓄積 |
| 深くしゃがみ込む | 強い屈曲動作に伴う関節圧の上昇。関節組織への機械的負荷 |
膝を深く曲げる姿勢や動作は、関節内圧を高め、痛みや軟骨への負担を増大させるため、可能な限り避けることが望まれます。
膝を大きく屈曲すると、大腿骨と脛骨の接触面が狭くなり、関節内の特定部位に圧力が集中しやすくなります。こうした状態が繰り返されることで、軟骨の摩耗や炎症の進行につながるため、注意が必要です。
膝に負荷をかける行動の具体例としては、正座、あぐら、和式トイレの使用、床への直接座位、深くしゃがみ込む動作などが挙げられます。
日常生活では椅子の使用を基本とし、床からの立ち座りは手すりなどを活用しましょう。トイレは洋式を選び、低い位置の物を取る際は膝を深く曲げず、股関節を中心に動かすことが大切です。
急な動きや方向転換をする活動
| 注意が必要な動作 | 詳細 |
|---|---|
| 急に走り出す | 瞬間的な関節負荷の上昇 |
| 走り出して急停止する | 制動動作に伴う強い衝撃と関節圧の増大 |
| 横方向へ素早く移動する | 関節のねじれ負荷および不安定性の増加 |
| 階段を勢い良く上り降りする | 衝撃負荷および圧縮力の増大 |
急激な動作は膝関節へ予測が難しい負荷を与え、関節組織への負荷を増大させます。変形性膝関節症では、動作の速さや勢いが症状に影響しやすいため、立ち上がりや移動の際にはいったん動作を止め、安定した姿勢を確保することが大切です。
また、足元の環境を確認する習慣をつけ、手すりを積極的に活用することも関節保護に有効です。日常生活において、急がずゆっくりと動作を行う意識を持つことが、膝関節への負担軽減の基本となります。
長時間の立ち仕事や歩行
長時間の立位や歩行は膝関節への持続的な負担となり、変形性膝関節症の症状を悪化させる可能性があるため注意が必要です。
立位では体重による圧迫が継続し、歩行では繰り返しの負荷が蓄積することで炎症が生じやすくなります。とくに、硬い床面での立ち仕事やクッション性の低い靴での長距離歩行は膝関節への衝撃が大きく、避けることが望まれます。
立ち仕事が多い場合は意識的に休憩を取り、座って膝関節を休ませる時間を確保しましょう。歩行時も適度に休憩を挟み、クッション性の高い靴やインソールを活用して膝関節への負担を軽減する工夫も有効です。
重いものを持ち上げる作業
重い物を持ち上げる動作は膝関節に大きな負担をかけるため、変形性膝関節症の方ではできる限り避けましょう。
重量や持ち上げ方によっては膝関節に体重の数倍の負荷が加わることがあり、膝関節を伸ばしたまま前傾姿勢で持ち上げる動作は膝関節と腰部の双方に強い負荷を与えます。こうした負荷の繰り返しは、関節軟骨の摩耗や症状の悪化につながる可能性があります。
日常生活や業務で重量物を扱う場合は、荷物を小分けにする、台車やカートを活用するなどの対策が有効です。やむを得ず持ち上げる際は、膝関節と股関節を十分に屈曲して重心を下げ、荷物を身体に引き寄せた上で、下肢の筋力を活用して持ち上げるようにしましょう。
変形性膝関節症でしてはいけない仕事内容
| してはいけない仕事内容 | 詳細 |
|---|---|
| 膝関節への負担が大きい動作を伴う作業 | しゃがみ込み・屈伸・中腰姿勢・反復的な立ち座りの継続による関節負荷の増大 |
| 長時間の立位姿勢を必要とする業務 | 持続的荷重の長時間化による膝関節への負担 |
| 重量物の運搬や持ち上げを伴う作業 | 持ち上げ動作時の高負荷および関節圧の上昇 |
| 階段昇降や移動量の多い業務 | 昇降動作・長距離移動に伴う累積的関節負荷の増加 |
変形性膝関節症では、仕事内容や作業動作が関節の状態に大きく影響します。しゃがみ込みや屈伸を伴う作業、長時間の立位姿勢は膝関節への持続的な負荷を増大させます。
重量物の運搬や持ち上げ、階段の昇降や移動量の多い業務は膝関節への負荷を増大させるだけでなく、症状進行につながる要因となるため、関節への負担を考慮した業務内容や作業環境の見直しが重要です。
膝関節への負担が大きい動作を伴う作業
変形性膝関節症は、膝関節内で衝撃を吸収する役割を担う軟骨が徐々に摩耗し、関節への圧力や負荷が直接伝わりやすい状態となります。
そのため、中腰やしゃがみ込みなど膝関節を深く屈曲する動作では関節内圧が上昇し、軟骨や周囲組織への負担が増大します。こうした動作を繰り返すことで関節の変形や機能低下が進みやすくなるため、膝関節への負担が大きい作業には十分な注意が必要です。
長時間の立位姿勢を必要とする業務
変形性膝関節症では、膝関節内の軟骨がすり減ることで本来備わるクッション性が低下し、関節への力を十分に分散しにくくなります。
長時間の立位や歩行は健康維持に有用な活動であるものの、継続時間が長くなるほど膝関節への荷重が持続し、関節内圧が上昇しやすくなるため、負荷への適切な配慮が必要です。また、観察研究やシステマティックレビューでは、立位・屈曲・持ち上げ動作など物理的負荷の高い職場活動が、変形性膝関節症の発症や進行と関連することが示されています。(文献1)
重量物の運搬や持ち上げを伴う作業
重量物の持ち上げや運搬は、上肢だけでなく膝関節にも体重以上の荷重が加わり、関節軟骨に圧力がかかります。とくに膝関節を深く屈曲した姿勢や中腰での動作は、関節内圧をさらに高める要因のひとつです。
疫学的研究では、重量物の持ち上げと膝関節の屈曲姿勢が組み合わさることで、変形性膝関節症の発症や軟骨の形態変化と関連する可能性が報告されています。(文献2)
荷物の積み下ろしや運搬を日常的に繰り返す環境では関節への負荷が蓄積しやすく、長期的な機能低下の一因となる可能性があります。
階段昇降や移動量の多い業務
階段昇降や移動動作では、平地歩行よりも膝関節への荷重が大きくなります。なかでも降段時は、関節への負荷がかかりやすい点に配慮が必要です。
こうした動作が高頻度で繰り返される環境では、関節への負荷が蓄積し、症状進行の一因となる可能性があります。移動量の多い業務では、動作の速度や姿勢、休憩の取り方を見直し、関節への負荷を適切に管理することが大切です。
変形性膝関節症の対処法
| 対処法 | 詳細 |
|---|---|
| ストレッチ・運動習慣の見直し | 膝周囲筋の柔軟性維持と筋機能補助を目的とした負荷調整 |
| 日常動作と膝への負担を考慮する | 立ち上がり・歩行・階段動作など生活動作の修正 |
| 症状が続く場合は医療機関を受診する | 画像評価および機能評価による状態把握。進行予防を見据えた専門的判断 |
変形性膝関節症の対処として、関節への負担を意識した日常管理が欠かせません。まずストレッチや運動習慣を見直し、膝関節周囲の柔軟性と筋力の維持を図ります。
あわせて、立ち上がりや歩行、階段の昇降といった日常動作を調整し、荷重の集中や衝撃を避ける工夫が大切です。違和感や機能低下が続く場合は、早めに医療機関を受診し、状態に応じた適切な対応が必要です。
ストレッチ・運動習慣の見直し
変形性膝関節症では、運動療法が関節機能の維持・改善に重要な役割を担います。膝関節を支える大腿四頭筋などの筋力強化は関節への荷重分散に寄与し、ストレッチは可動域と柔軟性の維持を助けます。
こうした運動の継続は、診療ガイドラインや多数の研究において推奨されています。また、有酸素運動や筋力訓練は全身のバランス改善にも関連し、日常生活全体の負担軽減につながる点も重要です。(文献3)
運動療法は侵襲を伴わない保存療法の一つとして位置づけられており、比較的リスクの低い管理手段として広く活用されています。(文献4)
以下の記事では、変形性膝関節症における運動や生活習慣の管理について詳しく解説しています。
【関連記事】
変形性膝関節症のダイエット方法とは?体重との関係性や効果的な食事・運動を解説!
【医師監修】変形性膝関節症のガイドラインに基づいた運動療法(リハビリテーション)について解説
日常動作と膝への負担を考慮する
| 日常動作と膝への負担を考慮する効果 | 詳細 |
|---|---|
| 関節負荷の蓄積を抑える | 歩行・立ち上がり・階段昇降時の過度な荷重集中の回避 |
| 症状進行リスクの軽減 | 無理な姿勢・急な動作の回避による関節内圧上昇の抑制 |
| 動作時の安定性向上 | 手すり・補助具活用による荷重分散 |
| 長期的な機能維持への寄与 | 関節保護を前提とした動作習慣の定着 |
(文献5)
変形性膝関節症は、日常動作の積み重ねが関節の状態に影響します。膝関節への負担を軽減するためには、動き方や姿勢を意識した調整が欠かせません。
歩行や立ち上がり、階段の昇降などを丁寧に行い、必要に応じて手すりや補助具を活用する視点が関節保護につながります。
以下の記事では、変形性膝関節症を進行させないための工夫について詳しく解説しています。
症状が続く場合は医療機関を受診する
変形性膝関節症は進行性の側面を持つため、症状が続く場合には早めに医療機関を受診し、適切な評価を受けることが大切です。なかでも、歩行や階段の昇降など日常動作に支障を感じる状態は、受診が必要なサインです。
医療機関では理学療法や生活指導、装具療法などの保存療法を状態に応じて組み合わせ、関節への負担を管理します。また、症状が続く背景には半月板損傷や靱帯障害など他の疾患が関与する場合もあり、専門的な検査による原因の特定が欠かせません。
以下の記事では、変形性膝関節症の検査や診断について詳しく解説しています。
変形性膝関節症の治療法
| 治療法 | 詳細 |
|---|---|
| 保存療法 | 運動療法・生活調整・装具活用による機能維持と負担軽減 |
| 薬物療法 | 内服薬・外用薬・関節内注射による症状緩和 |
| 手術療法 | 関節機能改善や変形補正を目的とした外科的治療 |
| 再生医療 | 自己由来成分などを用いた組織環境改善の治療選択肢 |
変形性膝関節症の治療は、症状の程度や関節の状態に応じて段階的に選択されます。基本となるのは運動療法・生活指導・装具療法などを中心とした保存療法です。
必要に応じて薬物療法と併用し、炎症や不快症状の緩和を図ります。保存療法で十分な改善が得られない場合には、関節機能の再建や変形の補正を目的とした手術療法が検討されます。
さらに、症例によっては、組織修復や機能改善を目的とした再生医療が治療選択肢となる場合がありますが、実施可能な医療機関は限られており、すべての症状や状態に適応するわけではありません。
そのため、治療を検討する際には、適応条件や期待される効果について事前に十分な確認と専門的評価を受けることが重要です。
以下の記事では、変形性膝関節症の治療法のひとつとして期待されている再生医療について詳しく解説しています。
保存療法
変形性膝関節症の初期から中等度の段階では、手術を行わない保存療法が基本的な選択肢となります。保存療法は、生活動作の見直しなどを通じて、関節への負担軽減と機能維持を目指します。
なかでも中心的な役割を担うのが運動療法です。複数の臨床研究や系統的レビューにおいて、運動療法が膝関節機能の改善と日常生活動作の向上につながることが示されています。これは、関節を支える筋力の強化やバランス能力の向上によって、関節への負担が分散されやすくなるためです。(文献6)
以下の記事では、変形性膝関節症における保存療法について詳しく解説しています。
【関連記事】
変形性膝関節症にサポーターは効果あり?選び方や注意点も解説【医師監修】
【医師監修】高齢者の変形性膝関節症におけるリハビリ方法|期間や禁忌を解説
薬物療法
変形性膝関節症における薬物療法は、関節周囲の炎症や不快症状に対する対症的管理として重要な役割を担います。薬物療法は運動療法や体重管理などの保存療法と組み合わせることで効果が高まるとされており、ガイドラインでもその併用が推奨される場合があります。
非ステロイド性抗炎症薬(NSAIDs)や局所用薬(クリーム・ゲルなど)は、運動療法の妨げとならないよう適切に使用することが、身体活動の継続を支える上で重要です。(文献7)
手術療法
| 術式 | 詳細 |
|---|---|
| 関節鏡視下手術 | 関節内部の損傷部位や炎症組織の処置。小切開での低侵襲手術 |
| 高位脛骨骨切り術 | 下肢アライメント(脚の骨の並びや体重のかかり方のバランス)の補正。荷重位置の再配分。関節負担の調整 |
| 人工膝関節置換術 | 損傷関節面の人工関節への置換。関節形状・機能の再建 |
変形性膝関節症では、保存療法で十分な改善が得られない場合に手術療法が検討されます。手術は関節の形状異常や機能障害に直接的に介入し、日常生活動作の改善を目的とします。
術式の選択は年齢・活動量・変形の程度を総合的に評価して決定され、手術前後のリハビリテーションは治療効果を高める上で欠かせません。
以下の記事では、変形性膝関節症の手術について詳しく紹介しています。
【関連記事】
変形性膝関節症の手術費用はどのくらい?保険適用の可否についても医師が解説
再生医療
変形性膝関節症に対する再生医療は、患者自身の血液成分や脂肪由来の幹細胞などを活用し、関節内環境の改善や炎症の調整を通じて機能維持と症状の軽減を目指す治療法です。
PRP療法や幹細胞療法には有効性が示唆されていますが、摩耗した軟骨が元の状態まで再生するという十分なエビデンスは現時点では限定的です。(文献8)
治療効果は病期や関節の状態に依存し、変形が高度な場合には適応とならないこともあります。適応の可否については、専門的な診察と評価に基づいた判断が重要です。
また、人工関節置換術後は適応外となります。再生医療を検討する際には、適応の可否について事前に医師へ確認する必要があります。
リペアセルクリニックは膝関節に対応している再生医療専門クリニックです。手術・入院を必要としない【再生医療】を提供しております。
詳しくは、以下の変形性膝関節症に対する再生医療の症例をご覧ください。
変形性膝関節症でしてはいけないことを理解し適切な治療に講じよう
仕事中の屈伸動作や正座、急な方向転換など、膝関節に負荷のかかる動作が繰り返されると、症状出現や進行の一因となります。
こうした負担の蓄積は、関節軟骨の変性や軟骨下骨の代謝変化にも影響を及ぼす可能性があるため注意が必要です。対策としては、関節の安定性維持を意識した歩行習慣や、大腿四頭筋を中心とした筋力訓練など、膝へ過度な負担をかけない範囲での運動管理が欠かせません。
症状の改善を目指す上では、治療法の検討も重要となります。当院「リペアセルクリニック」では、変形性膝関節症における治療方法のひとつとして再生医療を行っています。
変形性膝関節症に対する再生医療は、患者自身の血液成分や脂肪由来幹細胞などを用いて関節内環境の改善や炎症調整を図り、機能維持と症状の改善が期待できます。なお、人工関節置換術後は適応外となるため、検討の際はお気軽に当院へご相談ください。
ご質問やご相談は、「LINE」や「メール」、「オンラインカウンセリング」で受け付けておりますので、お気軽にお申し付けください。
\無料オンライン診断実施中!/
再生医療については、以下の動画にて、実際に来院された患者様の声もご確認いただけます。
変形性膝関節症でしてはいけないことについてよくある質問
変形性膝関節症と似た症状や疾患はありますか?
| 似た症状・疾患 | 詳細 |
|---|---|
| 半月板損傷 | 関節内軟骨組織の損傷。引っかかり感・可動制限などの機械的症状 |
| 鵞足炎 | 膝内側下部の筋腱付着部炎症。圧痛・運動時の不快感 |
| 関節リウマチ | 免疫異常に伴う関節炎症。腫脹・こわばり |
| 靭帯損傷 | 関節安定機構の障害。不安定感・機能低下 |
| 滑膜炎・偽痛風など | 関節内炎症反応。腫脹・熱感・運動制限 |
膝関節の不調は複数の疾患で類似した症状を呈する場合があります。症状のみで原因を特定することは困難であり、疾患ごとに治療方針も異なります。
違和感や機能低下が続く場合は、自己判断に頼らず整形外科を受診し、診察と画像検査による専門的な評価を受けることが大切です。
以下の記事では、変形性膝関節症と似た疾患について詳しく解説しています。
【関連記事】
変形性膝関節症と半月板損傷の違いとは?見分け方や原因・治療法を解説
変形性膝関節症を自力で治すことはできますか?
変形性膝関節症は関節軟骨のすり減りなど構造的な変化を伴う疾患であるため、自力で元の状態に戻すことは医学的に難しいとされています。(文献8)
セルフケアによる改善が乏しい場合や日常生活に支障をきたす場合は、医療機関を受診しましょう。
変形性膝関節症は整骨院や鍼治療の治療で改善しますか?
鍼治療や整骨院での施術は、筋緊張の緩和や可動性改善を目的とした補助的ケアとして活用される場合があります。
ただし、鍼治療や整骨院での施術は、関節変形そのものを修復する治療ではありません。症状が続く場合は整形外科での評価が必要となります。
以下の記事では、変形性膝関節症に対する整体や鍼治療について詳しく解説しています。
【関連記事】
変形性膝関節症は整骨院で治る?自費診療で期待できる効果を専門医が解説
変形性膝関節症の鍼灸(はり・おきゅう)治療は効果ある?メリットや注意点を医師が解説
変形性膝関節症の初期症状は何ですか?
| 初期症状 | 詳細 |
|---|---|
| 動き始めに感じる違和感や不快感 | 起床時・長時間座位後・立ち上がり動作時に生じやすい初動時の不快症状 |
| 一時的なこわばりや重さの感覚 | 膝関節の可動性低下感・動かしにくさ・反復しやすい軽度症状 |
| 階段や歩き始めの動作での不快感 | 階段昇降・歩行開始時に出現しやすい関節負担由来の違和感 |
変形性膝関節症の初期では、症状が軽く日常生活に大きな支障が出ない場合も少なくありません。しかし、違和感やこわばりが繰り返される場合は重要なサインと捉えることが大切です。
早期の段階から負担を調整し、運動管理を行い、必要に応じて医療機関で評価を受けることは、関節機能の維持において重要です。
以下の記事では、変形性膝関節症の初期症状について詳しく解説しています。
変形性膝関節症を発症したスポーツ選手はいますか?
変形性膝関節症を発症したのは以下のスポーツ選手です。
| 選手名 | 競技 |
|---|---|
| 近藤 岳登 | サッカー |
| 橋本 英郎 | サッカー |
| ドロシー・ハミル | フィギュアスケート |
| シャキール・オニール | バスケットボール |
| ジャック・ニクラス | ゴルフ |
| リンジー・ヴォン | アルペンスキー |
変形性膝関節症を経験したアスリートの一例として知られる橋本英郎選手は、再生医療による治療を受けた経験を有しています。
その実体験を踏まえ、再生医療を治療選択肢のひとつとして前向きな見解を示している点は注目されています。
以下の記事では、スポーツ選手における変形性膝関節症の治療について詳しく解説しています。
【関連記事】
サッカー元日本代表MF橋本英郎が語る・再生医療(幹細胞治療)の効果と自身の未来【単独インタビュー】
参考文献
5つの変形性膝関節症診療ガイドラインによる理学療法エビデンス|J-STAGE
Is exercise an effective therapy to treat knee osteoarthritis?|Cochrane
関連する症例紹介
-
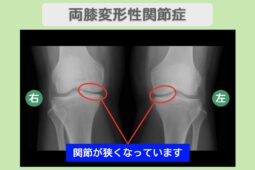
“リペア幹細胞” 痛み10段階中10が1〜2に!階段の上り下りもスムーズに!両変形性膝関節症 60代 女性
-
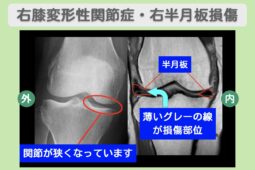
“リペア幹細胞” 痛み10段階中7〜8が3に!手術なしで半月板を温存!右変形性膝関節症・右半月板損傷 60代 女性
-
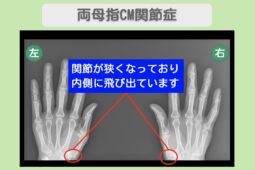
“リペア幹細胞” 右手の痛み10が1に!料理も家事も不自由なく!両変形性膝関節症・CM関節症 60代 女性
-
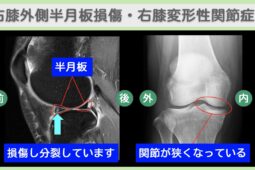
“リペア幹細胞” 痛み10段階中8が2に!登山もマラソンも夢じゃない!右膝半月板損傷 60代 女性
-
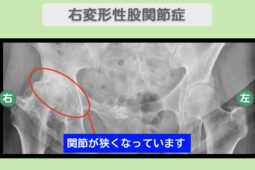
“リペア幹細胞” 股関節・膝・足関節の痛み8が2に!人工関節を回避!右下肢3関節の変形性関節症 70代 女性
-

“リペア幹細胞” 両膝の痛みが大幅に軽減!痛みのない日常を取り戻す!両変形性ひざ関節症 40代 女性