- 股関節
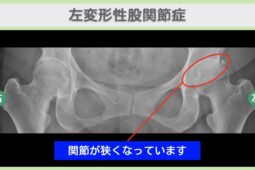
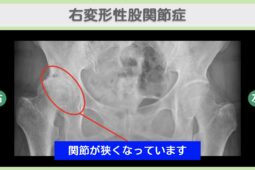
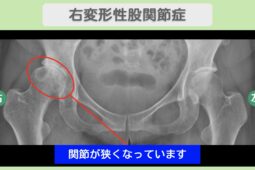
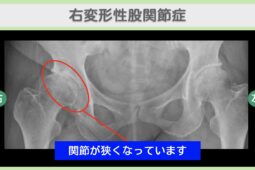
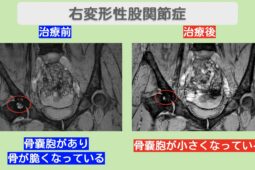
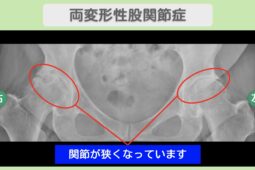
- 変形性股関節症
高齢者の人工股関節手術後のリハビリ|経過や注意点を解説

高齢者の股関節疾患に対する人工股関節置換術では、手術後のリハビリが回復を左右します。入院中に行うストレッチや筋力トレーニングを退院後も継続して、歩行能力や日常生活動作の回復を促しましょう。
本記事では、人工股関節における手術後のリハビリ内容や注意すべきポイントを解説します。
また、股関節の痛みを手術せずに治療する方法を紹介しているので、手術以外の選択肢も検討したい方は、ぜひ参考にしてください。
\手術せずに治療する再生医療とは/
再生医療とは、機能障害や機能不全になった股関節に対して、体が持つ再生能力を利用して損傷した組織にアプローチする治療法です。
【こんな方は再生医療をご検討ください】
- 股関節の痛みを手術せずに治したい
- 痛みは治したいけど、手術のリスクが不安
- 人工関節はどうしても避けたい
股関節の痛みを早く治したいけど、後遺症リスクや長期間のリハビリが必要なことから「できるだけ手術をしたくない」という方も少なくありません。
再生医療は、患者様の細胞のみを使って治療を行うことで、アレルギー反応や拒絶反応などのリスクが少ない治療法として注目されています
当院「リペアセルクリニック」の公式LINEでは、再生医療の詳しい治療法を配信しているため、手術を受ける前にぜひご覧ください。
目次
【高齢者向け】人工股関節における手術後のリハビリ内容
人工股関節置換術とは、変形性股関節症などで傷んだ股関節を人工の関節に置き換える手術です。手術後は、新しい関節に慣れて日常生活を安全に送るためのリハビリが欠かせません。
手術後のリハビリは主に以下の期間に分けられます。
- 手術直後のリハビリ
- 退院までのリハビリ
- 退院後のリハビリ
それぞれの段階で必要な運動やポイントをみていきましょう。
手術直後のリハビリ
人工股関節置換術を受けたあとは、できるだけ早くリハビリを開始することが重要です。早期のリハビリは、歩行機能の改善や血栓症の予防に効果があります。
術後3日目から体重をかけた歩行訓練を行った研究では、1週間以内に股関節を動かせる範囲や歩行能力が改善したと報告されています。(文献1)
また、人工股関節置換術後は、脚のむくみや痛みを引き起こす血栓症のおそれがあります。手術当日から足に負荷をかける運動や関節の動かし方の訓練を始めると、血栓症の予防にも効果があります。(文献2)
人工股関節の置換術直後における具体的なリハビリの例は、以下のとおりです。
- ベッド上での足首や足指の運動をする
- 車椅子に乗る練習をする
- 平行棒を用いて立ち上がりや歩行の練習をする
- 血栓防止のため、ふくらはぎを圧迫して血流を促進する器具を装着する
手術後早期にリハビリを開始して、痛みや腫れの抑制や回復の促進につなげましょう。
退院までのリハビリ
退院までの期間は、一人で歩けるようになるまでの2〜4週間程度が目安です。
リハビリの具体例は、以下のとおりです。
- 足に体重をかけた筋力トレーニング
- 杖を用いた歩行練習
- 階段の上り下りの練習
- 屋外の歩行練習
- エアロバイクによる持久力の向上
- 自宅で短期間の試験的な外泊
退院までに日常生活に必要な歩行能力や筋力を安定させ、自宅で過ごせる状態を目指します。
退院後のリハビリ
退院後は、必要に応じて週1〜2回程度の外来通院リハビリを行うケースがあります。近年は入院期間が短縮されて治療の時間が限られる傾向にあるため、退院後も筋力トレーニングやストレッチを継続しましょう。
退院後のリハビリでは、以下の点を理学療法士と確認しながら進める場合があります。(文献3)
- 歩行能力に併せて杖の種類を選ぶ
- 杖なしで自力で歩くタイミングを判断する
- 歩行時の身体の傾きや骨盤の動きを観察し、正しい股関節の使い方ができているか確認する
- 簡単で継続しやすいトレーニングを選び、自宅でも継続する
退院後も、外来リハビリや自宅での運動で筋力や関節の動きのさらなる改善が可能です。入院中だけでは得られない安定した歩行や日常生活動作の習得のため、計画的にリハビリを続けましょう。
人工股関節の手術後に日常生活を送れるようになるまでの期間目安
人工股関節置換術後に日常生活を安全にこなせるようになるまでの期間には個人差があります。
一般的には、術後2〜3週間で杖を使って歩行できるようになり、多くの場合が約3カ月程度で日常生活に支障がなくなるとされます。
ただし、元の状態に戻るまでの期間ではなく、生活動作を行えるようになるまでの目安です。高齢で術前の筋力低下や股関節可動域制限がある場合、回復にはより時間がかかる可能性があります。
そのため、具体的な期間やリハビリの進め方は担当医に相談してください。
人工股関節のリハビリで注意すべきポイント
人工股関節のリハビリで注意すべきポイントは、以下のとおりです。
- 痛みや疲労感がある場合は運動を中止する
- 入院中に教わったストレッチや筋力トレーニングは退院後も継続する
- 息を止めずにゆっくり行う
- 股関節を深く曲げる運動は避ける
- リハビリ中は掴まれる場所を確保し、滑りにくい環境で行う
トレーニングは関節の安定性を保ち、日常生活への復帰をサポートします。
通院のリハビリだけでなく、自宅でもトレーニングを続けましょう。また、正座・あぐら・しゃがむ・足を組む動作が含まれる運動は、関節に負担がかかりやすいため控えましょう。
無理せず正しい動作でリハビリに取り組めば、日常生活への復帰につながります。
人工股関節手術後の生活における注意点は、以下の記事で解説しているので、併せて参考にしてください。
自宅でもできる人工股関節のリハビリ
自宅でもできる人工股関節のリハビリを紹介します。
- 股関節の可動域を広げるストレッチ
- ふくらはぎのトレーニング
- お尻まわりの筋肉を鍛える運動
リハビリは股関節に無理のない範囲で行い、必要に応じて医師や理学療法士に相談してください。
股関節の可動域を広げるストレッチ
日常動作で靴や靴下を履く際にかがみにくい、股関節が硬く感じるという方には、可動域を広げるストレッチが役立ちます。
股関節のストレッチの手順は、以下のとおりです。
- 仰向けに横になり、膝を立てる
- 両膝を床に近づけるように横に開く
- 30秒を2回、朝・昼・夕に行う
腰が反らないように注意し、反動をつけずにゆっくりと開きましょう。
ふくらはぎのトレーニング
ふくらはぎの筋力を鍛え、歩行の安定や血行の促進を目指しましょう。
トレーニングの手順は、以下のとおりです。
- 脚と腕をまっすぐ伸ばして仰向けに横になる
- おなかの筋肉に力を入れ、爪先を体の方向に曲げ、かかとを床に押し付ける
- 5秒程度力を入れたら、ゆっくり力を抜く
無理に力を入れすぎず、ゆっくりと動かしましょう。
お尻まわりの筋肉を鍛える運動
お尻の筋肉を鍛えて、スムーズかつ安定した歩行につなげましょう。
トレーニングの手順は、以下のとおりです。
- 仰向けになり、膝を立てて脚を腰幅に開く
- 腕は軽く開き、手のひらは上に向ける
- お尻の筋肉を意識しながら、腰を床からゆっくり持ち上げる
- 膝から肩までが一直線になったら、ゆっくり元の位置に戻す
- 15回を目安に行う
腰を反らないように意識し、お尻に力を入れながら行うことがポイントです。
高齢者が股関節の手術をする前に知っておきたいリスク
高齢者が人工股関節置換術をする際、リスクを把握せずに行ってしまうと、日常生活に支障をきたす可能性があります。
手術後に発生する可能性のあるリスクは、主に以下のとおりです。
- 術後に起こりうる合併症のリスク
- 年齢によるリスク
リスクが発生する原因や具体的なリスク内容を順番に解説していきます。
術後に起こりうる合併症のリスク
高齢者が股関節の手術をする際は、術後に起こりうる合併症に注意しましょう。
多くの合併症は年齢を重ねるごとに発症のリスクが高まります。高齢者はとくに基礎疾患を有しているケースもあるため注意が必要です。
糖尿病や関節リウマチなどの病歴がある人は、手術前に発症する可能性のある合併症について理解し医師と十分に相談しましょう。
| 合併症の種類 | 詳細 |
|---|---|
| 感染 | |
| 血栓症・肺塞栓症 |
|
| 脱臼・骨折 |
|
| 人工関節のゆるみ |
|
高齢者に限らず発症する人工股関節置換術のリスクについては、以下の記事もあわせてご覧ください。
年齢によるリスク
人工股関節置換術を含めた手術は、高齢になるほどリスクが大きくなります。
- リハビリにかかる時間が長くなる
- 寝たきりになる可能性がある
- 手術中の全身麻酔による体や心肺機能への負担
高齢の方は筋力や体力の回復に時間がかかるため、若い方に比べてリハビリ期間が長くなる傾向があります。適切な時期にリハビリを行わないと、筋力が低下して寝たきりにつながるおそれもあります。
医師や理学療法士の指導のもとで、早めに体を動かすのが重要です。
また、人工股関節置換術が必要になる変形性股関節症では、全身麻酔で手術をするケースが大半です。心肺機能の低下に伴って手術を受けられない場合もあるため、事前に担当医と相談して治療法を決める必要があります。
手術の年代別リスクについてより詳しく知りたい方は、以下の記事を参考にしてください。
高齢者が股関節の治療をする際の手術以外の選択肢
手術に頼らず股関節の症状を改善するための選択肢は、以下のとおりです。
- 保存療法
- 再生医療
これらの治療法は、症状や患者様の状態に応じて選ばれます。それぞれ詳しく解説します。
保存療法
高齢者が股関節の治療において「手術はしたくない」と考える場合、まず保存療法が選択肢として挙げられます。保存療法は、股関節の痛みや機能障害を軽減させる手術以外の治療法です。
保存療法には主に、以下の種類があります。
| 保存療法の種類 | 治療の目的 | 詳細 |
|---|---|---|
| 薬物療法 | 痛みの緩和 | 非ステロイド性抗炎症薬(NSAIDs)や鎮痛剤を使用 |
| 理学療法 | 筋力維持と柔軟性向上 | 理学療法士による運動プログラムで関節の可動域を広げ、筋肉を強化 |
上記の治療法が保存療法ですが、あくまで症状の進行を遅らせるのが主な目的です。
再生医療
人工股関節手術を検討する段階では、手術を伴わない治療法として、再生医療が挙げられます。
当院「リペアセルクリニック」では、患者様自身の脂肪由来幹細胞を用いた治療を実施しています。骨や軟骨などのさまざまな組織に変化できる「分化能」という能力を持つ幹細胞の働きを活かした治療法です。
入院や手術は不要で、日帰りで施術が可能です。人工股関節手術を受けることに不安がある方は、再生医療も治療法の一つとしてご検討ください。
人工関節を避けて当院で再生医療を受けた方の症例も紹介していますので、治療のイメージを確認したい方はこちらをご覧ください。
人工股関節後の生活復帰を支える高齢者向けリハビリ
高齢者の人工股関節手術後は、日常生活に戻るために段階的なリハビリが欠かせません。人工股関節手術後のリハビリや自宅での運動は、無理なく正しい動作で継続することで、日常生活への復帰を支えます。
股関節の痛みや歩行に不安がある方は、医師や理学療法士に相談しながらリハビリ計画を立てましょう。
また、人工股関節手術を検討している高齢者の方は、手術以外の治療法も選択肢として知っておきましょう。保存療法に加え、手術前であれば自分の脂肪由来幹細胞を使った再生医療も可能です。
当院リペアセルクリニックの公式LINEでは、再生医療の情報を配信しているため、手術を受ける前にぜひご覧ください。
\無料オンライン診断実施中!/
高齢者が股関節の手術をする上でよくある質問
手術後は何に注意すれば良いの?
人工股関節の手術後は、以下の点に注意しましょう。
- 無理な動作や過度な負荷を避け、少しずつ日常生活に戻す
- 階段の昇降や長時間の立ち仕事は控える
- 家の中の環境を整え、転倒リスクを減らす(障害物を取り除く、手すりを活用する)
- 傷口の管理や衛生状態を保ち、感染を防ぐ
- 体調や傷の異常を感じた場合は、速やかに医療機関に相談する
手術後の注意点は、回復をスムーズに進めるために安静を意識するのが重要です。
以下の記事では、人工股関節手術後の生活について注意すべきポイントをまとめているので、参考にしてください。
治療の期間はどれくらい?
人工股関節置換術の治療期間は、患者様の健康状態によって異なりますが、術後6〜12カ月程度です。
治療をスムーズに済ませるためにも、まずは入院前の準備として禁煙や体重管理などの徹底が必要です。手術をする前には、人工股関節置換術を受ける医療機関ごとに設けられた検査項目に基づき、検査入院の有無を決めていきます。
手術を含めた入院期間中は多くの場合で、理学療法(リハビリ)も実施するので、リハビリ内容を聞いておくのも良いでしょう。
杖を使った歩行訓練や階段の上り下りなど、日常生活をイメージした訓練をおこない、2〜3週間程度で退院になります。退院後は定期的な医師の診察も必要で、術後1カ月・3カ月・半年・1年といったタイミングでのフォローアップが推奨されています。
回復には個人差が大きいため、医師と相談しながら無理のないペースで治療を進めるのが重要です。
高齢者が人工股関節で歩けるようになるまでにどれくらいかかる?
人工股関節の手術後、平均して約11日で杖を使って歩行できるというデータがあります。(文献7)ただし、高齢者や合併症のある方、術前に活動制限があった方では、この期間が長くなる可能性があります。
回復の速度には個人差があり、体力や健康状態、術後ケアの質によって変わるため、焦らずリハビリを継続するのが重要です。
参考文献
(文献1)
人工股関節全置換術後1週間以内の筋力トレーニングとモビライゼーショントレーニング|PubMed
(文献2)
人工股関節置換術と術後リハビリテーション|JSTAGE
(文献3)
人工股関節置換術に対する最近の後療法||JSTAGE
(文献4)
人工関節周囲感染症: 関節形成術の成功を損なう多面的な負担|PubMed
(文献5)
人工関節全置換術後の人工関節周囲感染症の患者関連危険因子:系統的レビューとメタ分析|PubMed