- 変形性膝関節症
- ひざ関節
変形性膝関節症の手術における高齢者リスクを医師が解説|費用や入院期間も紹介

「変形性膝関節症の手術って高齢者だとどんなリスクがあるの?」
「人工関節置換術に失敗例はある?」
膝の痛みに対して手術を検討している方には、上記のような不安や疑問を抱える方も多いのではないでしょうか。
実際、高齢者の変形性膝関節症の手術には、入院の長期化や合併症、深部静脈血栓などのリスクがあります。
上記のようなリスクがあることから「できるだけ手術は避けたい」という方も少なくありません。
従来の治療では手術しか選択肢がなかった症状も、手術せずに治療できる可能性がある再生医療も紹介しているため、ぜひ参考にしてください。
\手術せずに治療する再生医療とは/
再生医療では、損傷した膝周辺の組織にアプローチでき、従来の治療では元に戻らないとされている膝関節の改善が期待できます。
変形性膝関節症に対する再生医療の症例は、以下の動画でご紹介しています。
【こんな方は再生医療をご検討ください】
- 膝の痛みを治したいけど手術や人工関節は避けたい
- 現在受けている治療やリハビリで期待した効果が得られていない
- リスクの少ない治療法で治したい
再生医療は、患者様の細胞や血液のみを活用して治療を行うため、拒絶反応やアレルギーなどの副作用リスクが少ない特徴があります。
具体的な治療法については、当院(リペアセルクリニック)で無料カウンセリングを行っておりますので、ぜひご相談ください。
▼まずは変形性膝関節症の治療について無料相談!
>>(こちらをクリックして)今すぐ電話してみる
目次
変形性膝関節症の手術で高齢者に適応されるのは人工関節置換術
変形性膝関節症の手術療法には、膝の状態に応じて以下のように手術の選択肢が異なります。
- 初期:関節鏡視下手術
- 中期:高位脛骨骨切り術
- 末期:人工関節置換術
高齢の患者様の場合、変形性膝関節症の症状が進んでいるケースが少なくありません。このような状況では、傷んでしまった関節の表面を取り除き、金属やセラミックなどで作られた人工の関節に入れ替える人工関節置換術が適応されます。
手術により、立ち上がりや歩行時の痛みの軽減に期待できます。しかし、手術後は正座のような深く膝を曲げる動作が難しくなるなど、生活スタイルの一部変更が必要です。
また、機能回復のためには継続的なリハビリテーションに取り組む必要があります。
紹介した手術以外でも入院が不要の治療法として再生医療の選択肢もあります。
変形性膝関節症に対する再生医療について詳しく知りたい方に向けて、当院リペアセルクリニックでは、メール相談やオンラインカウンセリングも承っておりますので、ぜひご活用ください。
変形性膝関節症の手術における高齢者リスク7つ
高齢者の方が、変形性膝関節症に対して人工関節置換術をおこなった際は、以下のリスクがあります。
- 入院期間が長期化しやすい
- 継続したリハビリが必要になる
- 日常生活動作に制限がかかる
- 深部静脈血栓ができやすい
- 肺にまつわる合併症を引き起こす可能性がある
- 細菌感染すれば再手術が必要になる
- 人工関節のトラブルを招く可能性がある
1つずつ詳しく見ていきましょう。
入院期間が長期化しやすい
人工関節置換術は、下記の表のように変形性膝関節症の他の手術と比較して入院期間が長くなる傾向にあります。
| 手術名 | 入院期間の目安 |
| 関節鏡視下手術 | 数日~1週間程度 |
| 高位脛骨骨切り術 | 3週間~6週間程度 |
| 人工関節置換術 | 1カ月~2カ月程度 |
高齢の患者さまの場合、体力や持病の有無、手術後の回復状況、リハビリの進み具合によって、さらに長期化するケースも少なくありません。
手術後の痛みが和らぎ、安定した歩行や日常生活動作がある程度行えるようになるまで、数カ月単位で考える必要があるでしょう。
しかし、近年の治療では、患者様の細胞や血液のみを活用して治療を行う再生医療によって、手術や長期間の入院をせずに変形性膝関節症を治療できます。
\こんな方は再生医療をご検討ください/
- 膝の痛みを治したいけど手術や人工関節は避けたい
- 入院はできるだけしたくない
- 現在受けている治療やリハビリで期待した効果が得られていない
- リスクの少ない治療法で治したい
具体的な治療法については、患者様一人ひとりの症状やお悩みに合わせてご案内しておりますので、当院(リペアセルクリニック)の無料カウンセリングにて、ぜひご相談ください。
▼まずは変形性膝関節症の治療について無料相談!
>>(こちらをクリックして)今すぐ電話してみる
継続したリハビリが必要になる
人工関節置換術後は、膝の機能回復と日常生活復帰のため、継続的なリハビリテーションが不可欠です。手術翌日など早期から専門家の指導のもと開始します。
リハビリの内容は、以下の内容が中心です。
- 筋力トレーニング
- 関節を動かす練習
- 立ち座りの練習
- 歩行練習
- 階段昇降
手術直後は弾性ストッキングでむくみをケアし、車椅子から歩行器へと移行します。
退院の目安は、杖歩行が安定し、膝が十分に屈曲できる状態です。高齢の患者様は回復に時間を要し、リハビリが長期に及ぶこともあります。
日常生活の動作に制限がかかる
人工膝関節置換術の後は、人工関節を長持ちさせ、破損や脱臼のリスクを避けるため、一部の動作に制限が出ます。
たとえば、走る、ジャンプするなど膝に強い衝撃が加わる運動や、接触を伴う激しいスポーツは避ける必要があります。
また、深く膝を曲げる動作が難しくなるため、正座やあぐら、深くしゃがみ込むといった姿勢は困難になるか、避けるよう指導されるのが一般的です。
和式トイレの使用を避け、洋式トイレを使うなど、生活様式全般で膝への負担を考慮した動作を心がけましょう。
深部静脈血栓ができやすい
人工膝関節置換術などの手術後は、長時間の安静や手術の影響で、足の静脈に血の塊(血栓)ができる「深部静脈血栓症」が起こりやすくなります。いわゆるエコノミークラス症候群です。
この血栓が血流に乗り、肺や脳の血管に詰まると、命に関わる肺塞栓症や後遺症の恐れがある脳梗塞を引き起こすことがあります。
予防策は、以下の通りです。
- 弾性ストッキングに着用
- 足に圧力ポンプをかける
- 抗凝固薬の投与
- 早期からの足首の運動やリハビリ
とくに高齢の患者様は発症リスクが高いため、これらの予防を意識的におこなう必要があります。
肺にまつわる合併症を引き起こす可能性がある
人工膝関節置換術のような手術では、肺に関する合併症の可能性があります。手術中の長時間の臥位による肺への圧迫や、全身麻酔による一時的な肺機能低下が主な原因です。
具体的には、以下のリスクが考えられ、とくに高齢の患者様や喫煙者は注意が必要です。
- 無気肺(肺の一部がしぼむ)
- 肺水腫(肺に水が溜まる)
- 肺炎(痰の喀出困難が原因)
これらの合併症予防には、手術前から深呼吸や痰を出す練習をおこなうことが大切です。
また、喫煙は酸素摂取効率を下げ、肺合併症リスクを高める上、創傷治癒を遅らせます。高齢者の方の中には長年喫煙をしている方も少なくありません。手術が決まったらすぐに禁煙し、禁煙期間をできるだけ長く取りましょう。
細菌感染すれば再手術が必要になる
人工膝関節置換術では、細菌感染に細心の注意が必要です。手術部位が感染すると、人工関節の入れ替えなど再手術が必要になることが多く、重大な合併症の1つです。
抗生物質の投与や創部の清潔保持といった予防策はおこなわれますが、リスクはゼロではありません。
感染は傷口からだけでなく、麻酔時に気管へチューブを入れる際、口腔内の細菌(虫歯や歯周病由来)が体内に入り、人工関節に影響を及ぼす可能性もあります。
そのため、手術前に歯科治療を済ませ、日頃から口内を清潔に保つことが、感染予防において重要になります。
人工関節のトラブルを招く可能性がある
人工膝関節置換術の後は、人工関節自体に問題が起きる可能性があります。具体的には、人工関節の緩みや破損、部品の摩耗、まれに脱臼などが挙げられます。
手術後の早期リハビリは機能回復に重要ですが、焦って過度な運動をおこなったり、日常生活で膝に無理な負担をかけ続けたりすると、これらのトラブルを引き起こす原因になりかねません。
人工関節を長持ちさせ、快適な生活を続けるためには、医師や理学療法士の指示を守り、リハビリを適切なペースで進めること、そして膝に負担の少ない生活様式を心がけることが大切です。
変形性膝関節症における手術費用
変形性膝関節症の手術費用は、術式や入院日数、医療機関により異なります。健康保険が適用され、自己負担割合(通常1割または3割)に応じて支払います。
手術の術式ごとの費用の目安は以下の表の通りです。
| 手術の種類 | 保険適用前の費用(目安) | 自己負担額(3割の場合) | 自己負担額(1割の場合) |
| 関節鏡視下手術 | 約250,000円 | 約75,000円 | 約25,000円 |
| 高位脛骨骨切り術 | 約1,460,000円 | 約438,000円 | 約146,000円 |
| 人工関節置換術 | 約1,860,000円 | 約558,000円 | 約186,000円 |
手術費用の他に、入院中の食事代の一部(一般所得者で1食510円※2025年4月改定、所得により異なる)や、希望した場合の個室料(差額ベッド代、1日数千円~数万円で全額自己負担)などが別途かかります。
医療費が高額になっても、自己負担額には月ごとの上限があり、「高額療養費制度」で払い戻しを受けられます。ただし、この制度の対象は保険適用の医療費のみなので、食事代や差額ベッド代は対象外です。
変形性膝関節症の手術の高齢者リスクを抑える再生医療について
高齢の変形性膝関節症の患者様にとって、手術は大きな決断であり、身体への負担も考慮する必要があります。
従来の治療では、進行した変形性膝関節症は手術しないと治らないと言われるケースも少なくありませんでした。
しかし、近年の治療では、大きな手術をせずに根本的な改善を目指せる「再生医療」が注目されています。
【こんな方は再生医療をご検討ください】
- 膝の痛みを治したいけど手術や人工関節は避けたい
- 手術しないと治らないと言われた
- 現在の治療で期待した効果が得られていない
- リスクの少ない治療法で治したい
当院リペアセルクリニックでは、患者様から損傷した組織に変化する幹細胞を採取・培養し、「関節内ピンポイント注射」という手法で膝関節に投与します。
関節内ピンポイント注射は、患部に注射針を刺す処置だけなので、体への負担が少ない手法です。
「自分に適した治療法を知りたい」「再生医療の効果や費用が気になる」という方は、無料カウンセリングにてご相談ください。
【関連記事】
変形性膝関節症の再生治療(PRP療法)の体験談|効果・費用も紹介
変形性膝関節症|最新治療!手術をしない再生医療(幹細胞治療)の実力
変形性膝関節症の手術の高齢者リスクを理解して治療に挑もう
高齢の方が変形性膝関節症の手術を検討する際には、さまざまなリスクへの理解が必要です。
高齢者の変形性膝関節症の手術で多く検討される人工関節置換術には、入院期間の長期化や術後のリハビリ、日常生活での動作制限が伴います。
近年の治療では、手術せずに変形性膝関節症を治療できる再生医療も選択肢に挙げられるようになりました。
\手術せずに治療する再生医療とは/
【変形性膝関節症に対する再生医療の特徴】
- 手術や入院を必要としないため高齢の方でも治療できる
- 患者様の細胞のみを使うため拒絶反応などの副作用リスクが少ない
- 人工関節を避け、自分の関節を残したまま治療できる
再生医療は、患者様の細胞や血液のみを活用して治療を行うため、拒絶反応やアレルギーなどの副作用リスクが少ない特徴があります。
具体的な治療法については、当院(リペアセルクリニック)で無料カウンセリングを行っておりますので、ぜひご相談ください。
▼まずは変形性膝関節症の治療について無料相談!
>>(こちらをクリックして)今すぐ電話してみる
変形性膝関節症の手術の高齢者リスクに関するよくある質問
変形性膝関節症の手術に関するよくある質問を紹介します。
- 膝の痛みが強くて歩けないのですが手術以外の対処法はありますか?
- 変形性膝関節症の手術は90歳でもできますか?
- 人工関節置換術の失敗例はありますか?
手術リスクに不安を抱えている方は、ぜひ確認しておきましょう。
膝の痛みが強くて歩けないのですが手術以外の対処法はありますか?
膝の痛みが強く、歩行にお困りの場合でも、すぐに手術が唯一の選択肢となるわけではありません。手術をおこなう前に試みる「保存療法」と呼ばれる治療法があります。
保存療法には、以下の選択肢があります。
- 運動療法(膝周りの筋力を維持・向上させる)
- 装具療法(膝への負担を軽減するサポーターや足底版などを用いる)
- 薬物療法(炎症や痛みを和らげるための内服薬や外用薬を用いる)
ただし、痛みの原因や膝の状態は患者様それぞれで異なります。自己判断で対処するのではなく、まずは整形外科などの医療機関を受診し、専門医に正確な診断をしてもらいましょう。
保存療法以外にも、入院を必要としない再生医療も選択肢の1つです。
再生医療について詳しく知りたい方は、当院リペアセルクリニックにて、メール相談やオンラインカウンセリングも承っておりますので、ぜひご活用ください。
【関連記事】
【医師監修】変形性膝関節症で使うサポーターの効果・選び方・注意点
変形性膝関節症の手術は90歳でもできますか?
変形性膝関節症の手術は、90歳でも受けることは可能です。
ただし、手術の可否は年齢よりも、心肺機能、持病の有無やコントロール状況、体力などの全身の健康状態が優先されます。
一般的に、ご高齢になるほど手術に伴う身体への負担は大きくなり、合併症のリスクや回復に時間がかかります。
そのため、担当医と共にリスクと手術によるメリットを慎重に比較し、手術をするか検討しましょう。
人工関節置換術の失敗例はありますか?
人工関節置換術は多くの場合、膝の痛みの軽減や機能の改善といった良好な結果をもたらしますが、残念ながらすべての手術が期待通りに進むわけではなく、「失敗」と感じられるケースもゼロではありません。
たとえば、手術後も痛みが十分に取れなかったり、膝の動き(可動域)の改善が思わしくなかったりする場合があります。
また、まれに人工関節そのものに緩みや破損、感染などが生じ、場合によっては再手術が必要になることもあります。
これらの望ましくない結果をできる限り抑えるためには、医師の指示をよく守り、リハビリテーションを計画通りにしっかりとおこなうことが大切です。
関連する症例紹介
-
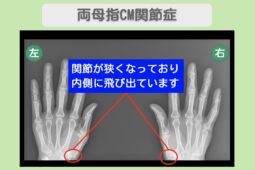
“リペア幹細胞” 右手の痛み10が1に!料理も家事も不自由なく!両変形性膝関節症・CM関節症 60代 女性
-
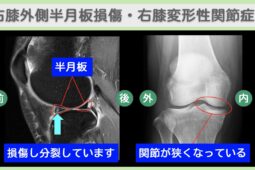
“リペア幹細胞” 痛み10段階中8が2に!登山もマラソンも夢じゃない!右膝半月板損傷 60代 女性
-
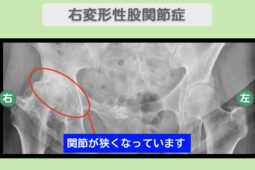
“リペア幹細胞” 股関節・膝・足関節の痛み8が2に!人工関節を回避!右下肢3関節の変形性関節症 70代 女性
-

“リペア幹細胞” 両膝の痛みが大幅に軽減!痛みのない日常を取り戻す!両変形性ひざ関節症 40代 女性
-
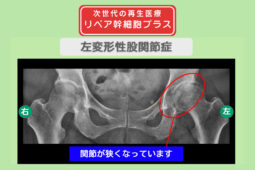
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性
-
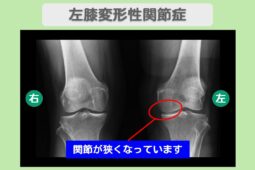
“リペア幹細胞” 痛み10段階中10が3に!高齢でも諦めなくてよかった!左変形性膝関節症 80代 女性