- 脳梗塞
- 脳卒中
- 頭部
脳梗塞とは|症状・原因・治療法を現役医師が解説

「突然、手足がしびれる、言葉が出にくい」
「最近、意識がもうろうとすることがある」
「もしかして脳梗塞かも」と不安を感じたことはありませんか。高血圧や糖尿病を抱え、脳梗塞のリスクを心配している方も多いでしょう。脳梗塞は年齢や性別に関係なく、誰にでも起こり得ます。
本記事では、現役医師が脳梗塞について詳しく解説します。
- 脳梗塞の種類
- 脳梗塞の一般的な症状
- 脳梗塞の初期症状
- 脳梗塞の原因
- 脳梗塞の治療法
- 脳梗塞の予防法
脳梗塞は、正しい知識を持ち早期発見に努めることが重要です。記事の最後には、脳梗塞に関するよくある質問をまとめていますので、ぜひ最後までご覧ください。
当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。
脳梗塞について気になる症状がある方は、ぜひ一度公式LINEにご登録ください。
目次
脳梗塞とは
| 項目 | 内容 |
|---|---|
| 血管の詰まり | 脳の血管内に血栓ができ、血流が止まる状態 |
| 酸素・栄養の不足 | 血液が届かず、脳細胞が酸素と栄養不足に陥る |
| 脳細胞の壊死 | 酸素不足により神経細胞が死滅し、機能障害が生じる |
| 後遺症の可能性 | 麻痺・言語障害・意識障害など、回復が難しい症状の発生 |
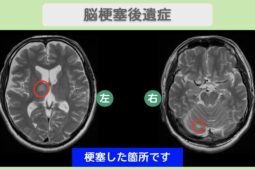
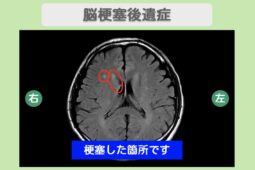
脳梗塞とは、脳の血管に血栓ができて血流が止まり、酸素や栄養が届かなくなる病気です。脳細胞が壊死し、手足の麻痺や言葉の障害、意識低下などの神経障害が引き起こされます。
症状は突然現れ、進行も速いため、早期の発見と治療が非常に重要です。
種類や原因によって症状や治療は異なります。脳梗塞の早期発見・治療には、正しい理解が不可欠です。異変を感じたら早めに医療機関を受診することで、後遺症の軽減および生活の質の維持に寄与します。
以下の記事では、脳梗塞のサインや後遺症について詳しく解説しています。
【関連記事】
こめかみの痛みは脳梗塞のサイン?頭痛の原因や受診すべき目安を医師が解説
目の奥が痛いのは脳梗塞の前兆?目の病気との見分け方や対処法を解説【医師監修】
脳梗塞の種類
| 種類 | 原因 | 特徴 |
|---|---|---|
| BAD(脳梗塞) | 太い血管にできたプラークが、小血管の入口をふさぐことで生じるタイプ | 数時間以内の症状進行。TIA(一過性脳虚血発作)の前兆の反復。進行性麻痺の出現 |
| ラクナ脳梗塞 | 細い脳血管が高血圧で詰まる。小さな梗塞が深部にできる | 軽症のしびれや手足が動かしにくくなる。ときに無症状(無症候性脳梗塞)で進行することもある |
| アテローム血栓性脳梗塞 | 太い血管の動脈硬化で狭くなり血栓ができる。高血圧・糖尿病など関係 | 徐々に症状が進行。前触れ症状が出ることもある |
| 心原性脳梗塞 | 心房細動などで心臓内血栓が脳へ流れて詰まる | 突然の激しい症状。意識障害や半身麻痺が多い |
| 小脳梗塞 | 小脳の血流が遮断される | めまい、吐き気、バランス障害など |
脳梗塞は、血管の詰まり方や原因によっていくつかのタイプに分類されます。
種類は「BAD」「ラクナ脳梗塞」「アテローム血栓性脳梗塞」「心原性脳梗塞」「小脳梗塞」があり、それぞれのタイプによって症状や治療法、再発のリスクも異なるため、正確な診断と対処が求められます。
BAD(脳梗塞)
| 項目 | 内容 |
|---|---|
| 原因 | 太い動脈(中大脳動脈や脳底動脈)近くの小さな枝(穿通枝)の起始部にアテローム性プラークができる。高血圧・糖尿病・脂質異常症が関係。細い動脈自体ではなくそのすぐ近くに病変がある |
| 症状の特徴 | 症状が徐々に悪化する傾向。発症後数時間以内に手足の麻痺や構音障害が進むことが多い |
| 特徴的な現象 | 微細なTIA(一過性脳虚血発作)が繰り返される症状が起こることがある |
| 梗塞巣の大きさ | ラクナ脳梗塞より大きく(15mm以上)広がりやすい傾向がある |
BAD(Branch Atheromatous Disease)は、主に中大脳動脈や脳底動脈の分岐部にできたアテローム性プラークが、穿通枝の起始部を閉塞することで発症する脳梗塞です。
このため、細小動脈そのものの病変によるラクナ脳梗塞とは病態が異なります。梗塞病巣は直径15mmを超えることが多く、画像上では通常の穿通枝梗塞よりも広範囲に広がりやすい傾向があります。
症状の特徴は、発症後数時間以内に局所麻痺や構音障害が徐々に悪化する進行性経過をたどることです。脳梗塞に進行することがあります。BADの発症には、高血圧や糖尿病、脂質異常症などの生活習慣病が関与しています。
以下の記事では、BADについて詳しく解説しています。
ラクナ脳梗塞
| 項目 | 内容 |
|---|---|
| 原因 | 脳の奥にある細い血管(穿通枝)が高血圧などで閉塞 |
| 梗塞の大きさ | 小さく、直径1.5cm以下の深部にできる梗塞 |
| 症状 | 軽い手足のしびれや麻痺。無症状(無症候性脳梗塞)もある |
| 予防 | 血圧管理が重要で、再発リスクが高い |
| 注意点 | 軽度のため発見されにくいが、放置すると重篤な脳梗塞につながる |
ラクナ脳梗塞とは、脳の奥にある細い血管が詰まって起こる小さな脳梗塞です。主な原因は高血圧で、脳の深部に直径1.5cm以下の梗塞ができることが特徴です。
症状は軽く、手足のしびれや軽い麻痺などが中心で、無症状のまま気づかれないこともあります。そのため無症候性脳梗塞とも呼ばれており、再発率が高いのが特徴です。
放置すると重い脳梗塞につながります。重篤化する前に早期発見と血圧管理、生活習慣の見直しが重要です。
以下の記事では、ラクナ脳梗塞について詳しく解説しています。
アテローム血栓性脳梗塞
| 項目 | 内容 |
|---|---|
| 原因 | 脳の太い血管(中大脳動脈など)が動脈硬化で狭窄。狭くなった部分に血栓(かたまり)が形成。高血圧・糖尿病・脂質異常症が関係 |
| 症状の特徴 | 症状が徐々に進行するケースが多い。手足の動きづらさや言語障害が代表的。発症前に軽い違和感や前兆が現れることも |
| 進行の速度 | 比較的ゆっくり進行し、数日かけて症状が悪化しやすい |
| 予防と管理 | 生活習慣の見直しによる動脈硬化の予防、定期的な血圧や血糖値の管理が重要 |
アテローム血栓性脳梗塞は、脳の太い動脈が動脈硬化で狭くなり、その部分に血栓ができて血管が詰まることで発生します。主な原因は高血圧、糖尿病、脂質異常症といった生活習慣病であり、これらの管理が予防の基本となります。
症状は突然ではなく、数日かけて徐々に手足の動かしにくさや言葉が出にくくなるなどの言語障害が進行することが多いのが特徴です。
発症前に軽い違和感や前兆が現れることもあるため、異変を感じた際には早急に医療機関への受診が重要です。適切な治療と生活習慣の改善によって動脈硬化の進行を抑え、再発を予防することが不可欠です。
以下の記事では、アテローム血栓性脳梗塞の後遺症について詳しく解説しています。
心原性脳梗塞
| 項目 | 内容 |
|---|---|
| 原因 | 心房細動などの心臓の不整脈による心臓内の血栓が脳まで流れ詰まる |
| 詰まる血管 | 脳の太い血管が突然詰まる |
| 症状の特徴 | 激しい頭痛、意識障害、半身麻痺、言語障害などが急激に現れる |
| 重症度 | 重症化しやすく、迅速な救急対応が必要 |
| 注意点 | 心疾患を持つ方は脳梗塞リスクが高く、日頃から注意が必要 |
心原性脳梗塞は、心房細動などの不整脈で心臓内にできた血栓が血流に乗り、脳の太い血管を塞ぐことで発症します。突然、激しい頭痛や意識障害、片側の麻痺、言語障害などの重症症状が現れ、急速に進行するのが特徴です。
症状に気づいた場合は、迷わず救急車を呼び、一刻も早く治療を受ける必要があります。心臓に病気を抱えている方は、血栓ができないように抗凝固薬を服用し、定期的に心臓の状態を管理するのが重要です。日常生活での自己管理と医療機関との連携が、脳梗塞の予防と命を守るために不可欠です。
以下の記事では、心原性脳梗塞の症状について詳しく解説しています。
小脳梗塞
| 項目 | 内容 |
|---|---|
| 原因 | 小脳の血流が途絶えること |
| 主な症状 | ふらつき、めまい、バランス障害 |
| その他の症状 | 手足の震え、歩行の不安定さ、吐き気 |
| 注意点 | 症状が脳梗塞と気づきにくいことが多い。脳幹に近く、放置すると命に関わる場合がある |
| 受診のタイミング | 急なふらつきや歩行障害が現れたら速やかな受診が必要 |
小脳梗塞は、バランスや運動の調整を担う小脳への血流が止まることで起こる脳梗塞の一種です。主な症状には、突然のふらつき、めまい、手足の震え、歩行の不安定さなどがあります。これらの症状は、脳梗塞と気づかれにくいことがあるため注意が必要です。
とくに、小脳は脳幹に近いため、放置すると命にかかわる危険性があります。症状が軽く見えても、急に悪化するおそれがあるため、急なバランスの乱れや歩行障害が現れた場合は、すぐに医療機関を受診してください。早期に診断と治療を行うことで、重い合併症を防ぐことが期待できます。
以下の記事では、小脳梗塞で起こりうる後遺症について詳しく解説しています。
脳梗塞の一般的な症状
| 脳梗塞の一般的な症状 | 詳細 |
|---|---|
| 片側の麻痺・しびれ(顔・手足) | 脳の片側血流障害による反対側の顔や手足の動きにくさ、感覚障害、部分的または全身的な麻痺 |
| 言語障害(ろれつが回らない・言葉が出にくい) | 発語困難、発音の不明瞭さ、言葉を選ぶのが困難な状態、口や舌の動きの制限 |
| 視覚・平衡感覚の異常(視野・視力・めまい・バランス障害) | 視野欠損、視力低下、めまい、ふらつき、平衡感覚の乱れによる歩行不安定や転倒の危険性 |
| 意識障害・混乱・突然の激しい頭痛 | 意識の鈍麻や消失、思考混乱、急激な強い頭痛、脳機能の急激な低下、緊急対応を要する状態 |
脳梗塞は脳の血流が突然止まることで起こり、その影響で手足の片側に麻痺やしびれ、言葉が出にくくなる言語障害、視野や視力の異常、めまいやバランスの乱れなどの症状が現れます。これらの症状は脳のどの部分に障害が起きたかによって異なります。とくに早朝や起床直後に起こることが多いのが特徴です。
症状に気づくのが遅れると後遺症のリスクが高まるため、少しでもおかしいと感じた場合は迷わず速やかに医療機関を受診しましょう。早期の対応が命を守り、後遺症を減らすことにつながります。
片側の麻痺・しびれ(顔・手足)
脳梗塞の初期症状としてよく見られるのが、顔や腕など身体の片側に起こる麻痺です。麻痺は脳の血流が悪くなり、運動機能をつかさどる神経の働きが妨げられるために起こります。
顔の場合、大脳から顔の筋肉を動かす神経への伝達がうまくいかなくなり、口角が下がる、目が閉じにくいといった左右差が表れます。
腕の麻痺は、脳の運動野の損傷によって起こり、脳の片側が障害されると反対側の手足に症状が現れるのが特徴です。これらは脳梗塞のサインとして非常に重要で、少しの変化でも見逃さないことが大切です。
以下の記事では、手足のしびれとして現れるアッヘンバッハ症候群と脳梗塞の関係性について詳しく解説しています。
言語障害(ろれつが回らない・言葉が出にくい)
| 項目 | 内容 |
|---|---|
| 脳の言語中枢の障害 | 脳の左側大脳半球にある「ブローカ野」(言葉を作る)と「ウェルニッケ野」(言葉を理解・選ぶ)への血流不足や細胞損傷 |
| ブローカ失語 | 話の理解は可能だが、言葉が出にくく短くぎこちない話し方になる |
| ウェルニッケ失語 | 流暢に話すが言葉のつながりが悪く意味不明、時に自分の異変に気づかない |
| 構音障害 | 脳幹や神経線維路の障害により舌や口の筋肉の動きが鈍り、「ぱ・た・か」が言いにくい、かすれ声や鼻声などになる |
| アノミア | 言葉を思い出せず探す時間がかかる状態で、軽度から重度まで幅広い言語困難 |
言語障害は、脳梗塞によって脳の言語機能を司る部分が障害されることで起こります。とくに左脳のブローカ野やウェルニッケ野が損傷を受けると、言葉を作ったり理解したりする力に支障ができるのが特徴です。
ブローカ失語では言葉が出にくくぎこちない話し方になり、ウェルニッケ失語では流暢に話せても内容が伝わりにくくなります。構音障害は、話すための筋肉の動きがうまくいかなくなり「ぱ・た・か」が言いづらくなったり、かすれ声や鼻声が出る状態です。
言いたい言葉が思い出せず、言葉を探すのに時間がかかるアノミアも見られます。これらの症状は突然現れることが多く、早期の治療とリハビリが重要です。
視覚・平衡感覚の異常(視野・視力・めまい・バランス障害)
| 日常で気づきやすいサイン | 内容 |
|---|---|
| 片方の視野が見えにくくなる・ぼやける・二重に見える | 突然の視野の欠損や視覚障害。脳の視覚中枢の異常の可能性 |
| ぐるぐる回るめまい・ふわふわ感覚・バランス崩し | 回転性めまいやふらつき。脳の平衡感覚を司る部分の障害のサイン |
| 立っているだけでのふらつきや倒れそうな感覚 | バランス調整障害による重度の不安定さ。転倒や事故のリスク上昇 |
| 早期受診の重要性 | これらの症状があれば、迅速に医療機関に相談・受診が不可欠 |
脳梗塞は、脳の一部に血液が届かなくなることで発症します。視覚をつかさどる後頭葉や視覚野、視神経が障害されると、片側の視野が欠けたり、視界がぼやける、ものが二重に見えたりする症状が現れます。
小脳や脳幹が障害されると、めまいやふらつき、立てなくなることがあり、転倒のリスクが高い状態です。小脳は姿勢や歩行、脳幹は眼球や頭の位置の調整に関わっています。視覚と平衡感覚は連携して働いており、脳梗塞によって情報の統合がうまくいかなくなると、バランスが崩れやすくなります。
「突然片方の視野が見えにくくなる」「視界がぼやける・二重に見える」「めまいやふわふわした感覚」「立っているだけでもふらつく」などの症状がある場合は、医療機関を受診しましょう。
視野の一部がかすむ症状が気になる方は、視覚に異常が起きる閃輝暗点の見え方について解説している以下の記事もあわせてご覧ください。
意識障害・混乱・突然の激しい頭痛
| 項目 | 内容 |
|---|---|
| 意識障害・混乱の原因 | 脳の特定部分への血流不足による酸素・栄養不足。意識や思考を司る部分の機能低下による反応の鈍化や混乱状態 |
| 意識障害の重篤さ | 10秒以上の血流停止で意識消失の可能性。脳全体の機能低下による重篤な状態 |
| 突然の激しい頭痛の原因 | 血管破裂や血液漏出による頭蓋内圧の急上昇。雷鳴頭痛(サンダークラップ頭痛)と呼ばれる瞬間的な強烈な違和感 |
| 症状が突然起こる理由 | 血管の閉塞や破裂という急激な出来事が一瞬で発生するため。予兆なしに症状が始まる特徴 |
| 緊急対応の重要性 | 脳細胞は酸素をすぐに必要とし、放置で脳細胞の死滅と後遺症リスクが増加。即時の救急医療搬送が必要 |
意識障害や混乱は、脳の特定部位に血液が届かなくなり、酸素や栄養が不足することで起こります。とくに意識や思考を司る領域が影響を受けると、反応が鈍くなったり、ぼんやりしたりする混乱状態になることがあります。
血流が一時的に止まり10秒以上続くと意識を失うこともあり、これは脳全体の機能が急激に低下するためです。(文献1)
突然の激しい頭痛は、脳の血管が破れて血液が漏れ出し、頭蓋内の圧力が急上昇することで生じ、雷鳴頭痛と呼ばれる非常に強い違和感として現れます。
これらの症状が突然起こるのは、血管の詰まりや破裂が急に発生するためであり、予兆なく始まるのが特徴です。脳は常に酸素を必要とするため、症状が現れたら直ちに医療機関を受診しましょう。
脳梗塞の初期症状(早期のサインに注意)
| 脳梗塞の初期症状 | 詳細 |
|---|---|
| 表情・上肢の麻痺 | 顔の片側の動きにくさや歪み、片方の腕や手の力が入らない状態 |
| 言語サイン | ろれつが回らない、言葉がスムーズに出ない、話しにくさや発音の異常 |
| 覚醒・自律系の前兆サイン(目・平衡・あくび・耳鳴り・いびき) | 目のかすみや視野異常、めまいやバランスの乱れ、頻繁なあくび、耳鳴り、いびきの変化などの自律神経や覚醒状態の乱れ |
脳梗塞は一刻を争う疾患であり、発症から治療までの時間が短いほど、後遺症を軽減できる可能性が高くなります。初期症状を見逃さず、迅速に対応することが重要です。
顔のゆがみ、腕の脱力、言葉のもつれは脳梗塞を疑う代表的なサインです。さらに、脳の深部や後方が障害されると、視覚や平衡感覚、自律神経にも異常が現れることがあります。視野のかすみ、めまい、ふらつき、頻繁なあくび、耳鳴り、大きないびきの変化なども注意が必要な前兆です。
以下の記事では、脳梗塞の危険なサインを詳しく解説しています。
表情・上肢の麻痺
脳梗塞の初期症状として、表情や上肢の麻痺が現れるのは、脳の血流不足により運動機能をつかさどる神経が障害されるためです。顔の表情筋は大脳皮質から顔面神経核を経て動かされますが、この経路が遮断されると、顔の片側に麻痺が生じ、笑顔が左右非対称になったり口角が上がらないなどの変化が見られます。
また、脳の運動野の損傷により、反対側の腕や手に力が入らなくなる上肢麻痺も起こります。これらの症状は脳梗塞の代表的なサインであり、顔と腕の麻痺が同時に見られた場合はとくに注意が必要です。本人が異変に気づかないこともあるため、周囲が早期に異変を察知し、受診を促すことが重要です。
言語サイン
| 項目 | 内容 |
|---|---|
| 言語機能を担う部位 | 脳のブローカ野(言葉を作る場所)とウェルニッケ野(言葉を理解する場所) |
| 失語症 | 言葉の理解や表現が難しくなる状態 |
| 構音障害 | 発声器官の動きが悪くなり、言葉がはっきり話せなくなる状態 |
| 発症の特徴 | 血流不足で言語を司る部分が急に働かなくなり、言葉が出にくくなったりろれつが回らなくなる |
| 重要性 | 急に起こるため初期サインとして早期発見・治療が脳の回復に重要。本人や周囲が気づきやすく、脳梗塞の疑いを持つ大切なサイン |
「話しかけても返事が変」「言葉がはっきりしない」「言っていることが理解できない」といった言語の異常は、脳梗塞の典型的なサインです。とくに左脳に障害が起きた場合、言葉を話す・理解する力に影響が出ます。
「名前が出てこない」「簡単な文章が言えない」など、わずかな違和感でも見逃さないことが大切です。ろれつが回らないときは、無理をせずに医療機関を受診しましょう。
覚醒・自律系の前兆サイン(目・平衡・あくび・耳鳴り・いびき)
| 覚醒・自律系の前兆サイン | 内容 |
|---|---|
| 目・視野の異常 | 後頭葉・視覚路の血流不足による視野の一部欠損(半盲)や物が二重に見える(複視)状態 |
| 平衡感覚の異常 | 小脳や脳幹の循環障害による立ち上がり時のめまい・ふらつき、歩行困難や転倒の危険性 |
| 耳鳴り・聴覚異常 | 延髄や聴橋の血流不足で起こる突発性のザー音の耳鳴りや耳詰まり、時に片側の難聴。めまいやふらつきと併発しやすい |
| 頻回・異常なあくび | 脳の血流不足による自律神経の乱れで突然起こる異常なあくび |
| 急に始まったいびき・睡眠呼吸の変化 | 延髄や橋の虚血で気道を開く筋肉が一時的に働かず呼吸が不安定に。初めてのいびきや呼吸音の変化は脳卒中の前兆の可能性 |
脳梗塞の前兆として、覚醒や自律神経に関わるさまざまな症状が現れることがあります。視野の一部が見えにくい(半盲)や物が二重に見える(複視)は、後頭葉の血流不足によるものです。ふらつきや歩行困難は小脳や脳幹の障害によって起こり、突然の耳鳴りや耳の詰まり感にも注意が必要です。
また、頻繁なあくびや急に始まったいびきも脳の異常を示す場合があります。これらの症状は脳梗塞の可能性があるため、すぐに医療機関を受診する必要があります。
以下の記事では、脳梗塞の前兆を詳しく解説しています。
【関連記事】
目の奥が痛いのは脳梗塞の前兆?目の病気との見分け方や対処法を解説【医師監修】
生あくびは脳梗塞の前兆?病的な生あくびであるかの見分け方も解説
脳梗塞の原因
| 原因 | 詳細 |
|---|---|
| 生活習慣病・動脈硬化(高血圧・糖尿病・脂質異常症) | 高血圧による血管への強い圧力、糖尿病による血管の傷害、脂質異常症による動脈硬化の進行。これらが血管を狭くし脳梗塞のリスク増加 |
| 心房細動などの心疾患(心臓由来の血栓) | 心房細動などの不整脈で心臓内に血栓ができ、それが脳に飛んで大きな血管を詰まらせる。突然の重症発症の原因 |
| 血液・血管の固有要因(加齢・もやもや病・脱水など) | 加齢による血管の劣化やもやもや病による血流障害、脱水による血液の粘度上昇などが血管詰まりの要因となる |
| 生活習慣・環境因子(喫煙・過度飲酒・ストレス・脱水) | 喫煙による血管収縮や動脈硬化促進、過度の飲酒による血圧上昇、ストレスによる血管への悪影響、脱水による血液粘度増加が脳梗塞リスクを高める |
脳梗塞は、動脈硬化や心臓病などで血管が詰まって起こります。高血圧や糖尿病、脂質異常症といった生活習慣病が血管を狭くし血栓ができやすくなるのが特徴です。
心房細動など心臓の不整脈も血のかたまりを作りやすく、脳の血管を塞ぐことがあります。また、加齢や脱水で血液が濃くなったり血管が弱ったりすることも要因です。喫煙や飲酒、ストレスなどの生活習慣もリスクを高めるため、生活の見直しが予防につながります。
生活習慣病・動脈硬化(高血圧・糖尿病・脂質異常症)
| 項目 | 内容 |
|---|---|
| 生活習慣病とは | 食事・運動・喫煙・飲酒などの習慣が原因で起こる病気。高血圧・糖尿病・脂質異常症などを含む |
| 動脈硬化との関係 | 生活習慣病の進行で血管壁に脂肪やコレステロールがたまり血管が硬く狭くなる状態 |
| 脳梗塞とのつながり | 動脈硬化による血管の狭窄や血栓形成が脳血流を妨げ、脳梗塞の主な原因となる |
| 高血圧の危険因子 | 血管に強い負担がかかり動脈硬化を進める要因 |
| 糖尿病の危険因子 | 血管内皮の傷害促進による血栓形成のしやすさ |
| 脂質異常症の危険因子 | 悪玉コレステロール(LDL)の増加による血管壁への脂肪沈着と動脈硬化の促進 |
| 対策の重要性 | 塩分控えめの食事、適度な運動、禁煙など生活習慣の改善による動脈硬化進行抑制と脳梗塞リスク軽減 |
高血圧、糖尿病、脂質異常症は、血管に負担をかけて動脈硬化を進める病気です。血管が狭くなると血流が悪くなり、血栓ができやすくなります。これが脳の血管で起こると脳梗塞につながります。
脳梗塞を防ぐには、血圧・血糖・コレステロールをしっかり管理し、薬や食事療法を継続することが大切です。
以下の記事では、生活習慣病について詳しく解説しています。
【関連記事】
糖尿病の初期症状とは?合併症の特徴やセルフチェックリストを紹介
【なぜ治らない?】糖尿病が完治しない理由やなってしまったらどうするべきか医師が解説
心房細動などの心疾患(心臓由来の血栓)
心房細動とは、心臓の上部にある心房が電気信号の乱れで細かく震え、不規則かつ速く動く不整脈です。そのため心房が十分に収縮できず、血液の流れが悪くなります。とくに心房の左心耳部分に血液がたまりやすくなり、よどみができて血液が固まり血栓が形成されやすくなります。
できた血栓は心臓から血流に乗って脳へ運ばれ、脳の太い血管を詰まらせることで酸素や栄養の供給が遮断され、脳梗塞を引き起こします。この現象を心原性脳梗塞と呼び、範囲が広く重症化しやすい特徴があります。
心房細動による血栓は比較的大きく、脳の重要な血管を塞ぎやすいため、命に関わる重篤な状態になりやすく、後遺症のリスクも高い状態です。自覚症状がない無症候性の場合でも脳梗塞の危険があり、症状の有無に関わらず予防治療が非常に重要となります。抗凝固薬の服用や定期的な心電図検査による管理が推奨されます。
以下の記事では、心房細動になりやすい人の特徴を詳しく解説しています。
血液・血管の固有要因(加齢・もやもや病・脱水など)
| 原因 | 内容 | とくに注意が必要な点 |
|---|---|---|
| 加齢 | 細い血管がもろくなり、詰まりやすくなる | 高齢者では血管の弾力低下により、リスク増加 |
| 遺伝的要因(もやもや病など) | 脳の血管が狭くなり、異常な細い血管ができる | 若年層でも発症しやすく、出血や血流不足を起こしやすい |
| 脱水・血液の濃さ | 脱水や赤血球の増加で血液がドロドロになる | 暑さや下痢・嘔吐時にリスク上昇、小さな血管が詰まりやすくなる |
加齢に伴い、血管は徐々に弾力を失い、狭くなり詰まりやすくなります。こうした変化は、脳梗塞のリスクを高める大きな要因のひとつです。
また、先天的な血管異常であるもやもや病にも注意が必要です。脳の血流が不安定になり、わずかな刺激で脳梗塞を起こすことがあります。若年層にも発症し、進行すると重い症状を引き起こすことがあります。
加えて、脱水も見過ごせないリスクです。とくに夏場の水分不足や、下痢・嘔吐が続くと、血液が濃くなり、血流が滞りやすくなります。これが小さな血管の閉塞を招き、脳梗塞につながることがあります。
血管や血液の状態は脳梗塞の発症に深く関係しています。日常的な体調管理に加え、こまめな水分補給や定期的な健康チェックが予防には欠かせません。
以下の記事では、もやもや病について詳しく解説しています。
【関連記事】
もやもや病とは指定難病の一つ|症状や治療法を解説【医師監修】
生活習慣・環境因子(喫煙・過度飲酒・ストレス・脱水)
| 項目 | 内容 |
|---|---|
| 喫煙 | 血管内皮の損傷による動脈硬化の促進。血液の凝固能力向上による血栓形成の増加。悪玉コレステロール増加、善玉減少。血圧上昇と心拍数増加による血管ストレス |
| 過度な飲酒 | 高血圧誘発による動脈硬化リスク増加。心房細動など不整脈の誘発と血栓形成。脂質異常症の悪化。利尿作用による脱水状態の促進 |
| ストレス | 自律神経の乱れによる血圧上昇。ストレスホルモンによる血糖・コレステロールの一時的上昇。生活習慣の乱れ(喫煙増加や過食、過飲酒)によるリスク複合化 |
| 脱水 | 体内水分減少による血液粘度上昇と血栓形成の促進。重度脱水による血圧低下と脳血流の滞り。夏場の熱中症時に悪化しやすく、高齢者はとくに水分補給の注意が必要 |
喫煙は血管を収縮させ、動脈硬化を進める大きなリスクです。過度な飲酒も心臓に負担をかけ、不整脈の原因になります。加えて、強いストレスや不規則な生活は自律神経を乱し、血圧の急激な変動を引き起こす要因です。
環境要因が重なることで、脳梗塞の発症リスクは高くなります。生活習慣の改善は、今からでも始められる大切な予防策です。
以下の記事では、生活習慣について詳しく解説しています。
【関連記事】
尿酸値と痛風の関係性|8.0mg/dLはやばい?高い原因と治療法を解説
女性の尿酸値が高い原因は?生活習慣やホルモン・食べ物についても解説
脳梗塞の治療法
| 治療法 | 詳細 |
|---|---|
| 再開通療法 |
血栓を溶かす薬剤(アルテプラーゼなど)の静脈注射。発症後できるだけ早く、4.5時間以内の使用が効果的。 薬剤が使えない場合は、血管内カテーテル治療で血栓を直接除去 |
| 薬物療法 | 抗血小板薬や抗凝固薬の使用。血小板の働きを抑え血栓形成を防ぐ薬や、血液の凝固を抑制する薬剤を用いて脳梗塞の再発や進行を抑制。副作用や投与量管理が必要 |
| リハビリテーション | 麻痺や言語障害などの機能回復を目的とした理学療法・作業療法・言語療法の開始。できるだけ早く取り組むことが望ましい |
| 再生医療 | 脳細胞の損傷修復を目指し、幹細胞などを用いた先進的な治療法。まだ研究段階であるが将来の治療法として期待されている |
脳梗塞の治療では、詰まった血管をできるだけ早く再び開通させることが最も重要です。発症後すぐに対応することで、後遺症や死亡リスクが大きく左右されます。
治療方法には、血栓を溶かす薬剤(アルテプラーゼなど)の静脈注射があり、薬剤が使用できない場合は血管内カテーテルによる血栓の除去を行います。再発を防ぐためには抗血小板薬や抗凝固薬を用います。
発症後は麻痺や言語障害の回復を目指して、リハビリテーションを早期に開始することが重要です。さらに、幹細胞を用いた再生医療も将来の治療法として期待されています。患者様の状態に応じて、これらの治療法が適切に選択されます。
以下の記事では、脳梗塞の治療方法や入院期間について詳しく解説しています。
再開通療法
| 項目 | 内容 |
|---|---|
| 脳細胞の壊死防止 | 血管の詰まりを早期に解消し、壊死の進行を止めることで脳機能のダメージを最小限に抑制。回復しやすいペナンブラ領域の血流再開 |
| 治療開始までの時間の重要性 | 発症後時間が短いほど救える脳細胞が多く、回復の可能性が高まる |
| 後遺症の重篤化防止 | 血流回復で麻痺・言語障害・意識障害など重篤な後遺症を防ぐか軽減し、日常生活への影響を小さくする可能性 |
| t-PA静脈内投与療法(点滴) | 血栓を溶かす薬剤を点滴投与。発症から4.5時間以内の治療が効果的 |
| 血栓回収療法(カテーテル治療) | カテーテルで直接血栓を取り除く治療。t-PAが使えない場合や大きな血管閉塞に対応。発症から6時間以内(一部24時間まで)に実施が有効 |
再開通療法は、脳の詰まった血管の血流を回復させるための重要な治療です。
発症から4.5時間以内であれば、血栓を溶かす薬剤「t-PA」を点滴で投与するt-PA静脈内投与療法が有効です。4.5時間を過ぎた場合や血管が太い血管が詰まった場合は、足の付け根などからカテーテルを入れて直接血栓を取り除く血栓回収療法が行われます。(文献4)
こちらは発症から6時間以内、場合によっては24時間以内まで有効です。(文献5)
いずれの治療も早期発見・早期対応が命と後遺症の軽減に直結し、症状に気づいたら迷わず救急要請を行うことが大切です。
薬物療法
| 分類 | 内容 |
|---|---|
| 急性期の治療 | 血栓を溶かす薬(t-PA)による再開通の促進。脳浮腫や脳圧上昇を抑える薬剤の使用 |
| 再発予防の治療 | 抗血小板薬・抗凝固薬による血栓形成の抑制。降圧薬・血糖降下薬・脂質異常症治療薬による基礎疾患の管理 |
| 補助的な薬物療法 | メコバラミンによる神経回復の補助と後遺症軽減のサポート |
薬物療法は、脳梗塞の治療において重要な役割を果たします。発症直後は、血栓を溶かす薬(t-PA)で血流を再開させ、脳の腫れを抑える薬でダメージを最小限に抑えます。
また、脳細胞を保護する薬剤も使用されます。回復期には再発防止のため抗血小板薬や抗凝固薬を使用し、高血圧や糖尿病、脂質異常症などの基礎疾患の管理も重要です。さらに、神経の修復を補助する目的でメコバラミンが使われることもあり、薬物療法は段階ごとに多面的な役割を担います。
以下の記事では、脳梗塞に対する薬物療法について詳しく解説しています。
【関連記事】
脳梗塞に使われるメコバラミン(メチコバール)とは?副作用と有用性を解説
【医師監修】メチコバールの効果が出るまでの期間は?効かないと感じたときの対処法も解説
脳梗塞の痙縮・麻痺に対するボトックスの効果や影響について現役医師が解説
リハビリテーション
| リハビリの種類 | 目的・内容 |
|---|---|
| 理学療法 | 歩行・筋力・バランス機能の回復、拘縮予防、廃用症候群の防止 |
| 作業療法 | 着替え・食事・入浴など日常生活動作(ADL)の練習、自立支援 |
| 言語療法 | 言語の理解・発話機能や、飲み込み(嚥下)機能の回復 |
| 認知リハビリ | 注意力・記憶・判断力などの回復、身体と認知を組み合わせた訓練の実施 |
脳梗塞の発症後は、麻痺や言語障害などの後遺症が出ることがあります。機能障害がある場合、できるだけ早期にリハビリを開始することが重要です。
とくに脳の可塑性(回復力)が高まるのは発症後数カ月以内、なかでも最初の3カ月が最も効果的とされています。この時期に集中的にリハビリを行うことで、機能回復が大きく促進されることがわかっています。(文献6)
リハビリでは、歩行訓練や作業療法、言語療法などを、患者様の状態に合わせて段階的に進めていきます。退院後もリハビリを継続することで、再発予防や生活の質(QOL)の維持にもつながります。
再生医療
| 項目 | 内容 |
|---|---|
| 損傷した脳組織の修復・再生 | 患者様自身や他者の幹細胞を使い、神経細胞の新生・神経回路の再構築・脳内の血管新生を促進。脳機能の回復が期待される |
| 脳の保護作用と炎症抑制 | 幹細胞が神経を保護し、過剰な炎症を抑制することで、さらなる脳細胞の損傷防止と脳の環境改善を促す効果 |
| リハビリテーション効果の増強 | 再生医療による脳機能改善がリハビリの効果を高め、神経ネットワークの回復で機能改善や学習効果の向上につながる可能性 |
再生医療は、損傷した脳細胞や神経の機能回復を目指す先進的な治療法です。幹細胞などを用いて神経の再生を促す方法で、脳梗塞の後遺症への新たなアプローチとして注目されています。
再生医療は、症状の程度や発症からの時期によって適応が異なるため、希望する場合は対応している医療機関で診察を受け、医師と相談することが必要です。
脳梗塞の後遺症に対する再生医療の症例を以下の記事で紹介しています。再生医療について知りたい方は、ぜひ一度ご覧ください。
脳梗塞の予防法
| 予防法 | 詳細 |
|---|---|
| 血圧・血糖・コレステロールの管理 | 高血圧や糖尿病、脂質異常症の適切なコントロール。薬物療法や生活習慣の改善による動脈硬化予防と血管負担の軽減 |
| 規則正しい生活習慣と食事の工夫 | バランスの良い食事(野菜中心、塩分・脂肪の制限)。適度な運動、禁煙、適量の飲酒、ストレス管理による生活習慣の改善 |
| 定期的な検診と医師の指導に基づいた継続的なケア | 定期的な検査と医師の指導に基づく継続的な健康管理の実践 |
脳梗塞の予防には日々の生活習慣の見直しが欠かせません。高血圧や糖尿病、脂質異常症などの基礎疾患がある方は、症状が安定していても油断せず、日々の血圧や血糖値などの数値を管理し、定期的に通院しましょう。
食事は野菜を中心に、塩分や脂肪を控え、適度な運動、禁煙、適量の飲酒、ストレス管理を心がけることが大切です。定期的な検診を受け、医師の指導に基づいた健康管理を継続することで、脳梗塞の発症や再発のリスクを大きく減らせます。日々の生活習慣を見直し、脳の健康を守ることが重要です。
血圧・血糖・コレステロールの管理
| 項目 | 内容 |
|---|---|
| 血圧の管理 | 高血圧による血管壁への負担軽減。動脈硬化の進行抑制。脳梗塞や脳出血の発症・再発リスクの大幅な減少。目標血圧140/90mmHg未満、リスク高い人は130/80mmHg未満。生活習慣改善と薬物療法の併用 |
| 血糖値の管理 | 高血糖による血管壁の傷害防止。動脈硬化の進行抑制。血管狭窄や血流障害を防ぎ、脳梗塞リスクを下げる |
| コレステロールの管理 | 悪玉コレステロール(LDL)の抑制によるプラーク形成防止。動脈硬化や血栓形成の予防。血管の健康維持による脳血管障害リスクの減少 |
高血圧・高血糖・脂質異常は、脳梗塞の三大リスク要因です。これらを放置すると、血管の壁に負担がかかり、動脈硬化や血栓ができやすい状態になります。
毎日の食事や運動、薬の服用に加えて、家庭用の血圧計や血糖値測定器を活用することで、日常的な数値管理がしやすくなります。異常な数値が続く場合は、早めに医師に相談することが大切です。
以下の記事では、生活習慣病改善について詳しく解説しています。
【関連記事】
脂質異常症改善のための正しい運動とお茶の選び方|生活習慣の見直しポイントを医師が解説
規則正しい生活習慣と食事の工夫
| 項目 | 内容 |
|---|---|
| 塩分・脂肪の摂取制限 | 塩分過剰は高血圧の原因。飽和脂肪酸や悪玉コレステロール(LDL)が動脈硬化を促進し血管詰まりを引き起こす |
| バランスの良い食事 | 野菜、果物、青魚(EPA・DHA)、大豆製品、食物繊維の摂取による血圧低下と血管の健康維持。動脈硬化の進行抑制 |
| 規則正しい食事のリズムと食べ方 | 早食いやながら食いを避け、よく噛んでゆっくり食べることによる過食防止と血糖値の急上昇抑制。肥満や糖尿病の予防 |
| 適度な運動の習慣化 | 週150分程度のウォーキング、水泳、ヨガなど有酸素運動による血流改善。高血圧、糖尿病、肥満の改善。血管の健康維持とリスク低減 |
| 十分な水分摂取 | 脱水による血液の粘度上昇と血栓形成リスクの軽減。とくに起床時や就寝前にコップ1杯の水の摂取推奨 |
| ストレス管理と睡眠促進 | 慢性ストレスによる血圧上昇と自律神経バランス崩れの予防。ストレス発散法の実践と良質な睡眠の確保 |
睡眠不足や不規則な生活は、血圧や自律神経に悪影響を及ぼします。できるだけ毎日同じ時間に起き、バランスの取れた食事を意識しましょう。
とくに減塩・低脂質・高カリウムの食事は、脳梗塞予防に効果的です。また、喫煙や過度な飲酒は血管へのダメージを加速させるため、禁煙・節酒にも取り組みましょう。健康維持は日々の積み重ねが大切です。
以下の記事では、脳梗塞の予防・再発防止のために食べてはいけないものを解説しています。
定期的な検診と医師の指導に基づいた継続的なケア
| 項目 | 内容 |
|---|---|
| 生活習慣病の早期発見と管理 | 血圧・血糖・コレステロールなどの数値の継続的モニタリング。異常発見時の早期治療や生活習慣改善の開始。動脈硬化・血栓形成の進行防止 |
| 無症候性の脳梗塞や血管異常の早期発見 | MRIや頸動脈エコーによる画像検査で自覚症状のない脳梗塞や血管狭窄、動脈瘤などの異常を把握。適切な治療・生活指導による重症化予防 |
| 医師の指導に基づく継続的なケアと生活習慣改善 | 検査結果に基づく専門医の生活指導と薬物療法。自己管理意識の向上と持続的な血圧測定・食事・運動の改善。再発防止のためのリハビリやフォローアップの実施 |
| 再発リスクの定期評価と予防対策の更新 | 定期的評価による治療方針の見直し。個別的かつ効果的な予防策の継続的実施 |
| 不安の軽減と健康意識の向上 | 健康状態の把握。医師のサポートで予防意識・生活管理意識の向上。モチベーション維持の促進 |
自覚症状がなくても、脳梗塞のリスクが徐々に進行していることがあります。年に1〜2回は定期健診を受け、血圧・血糖・脂質の数値を確認しましょう。
医師から生活指導を受けている場合は、自己判断で中断せず、継続的な管理が重要です。検診結果をもとに、将来のリスクを見据えた予防計画を立てることが、脳梗塞予防の第一歩となります。
以下の記事では、脳梗塞の患者様の家族が看護する際に注意すべきポイントを詳しく解説しています。
脳梗塞でお悩みの方は当院へご相談ください
脳梗塞は、脳の血管が詰まり血流が途絶えることで、脳細胞が壊死してしまう病気であり、発症後の早期対応が重要です。治療だけでなく、再発予防やリハビリも継続的に行うことが不可欠です。
脳梗塞でお悩みの方は、当院「リペアセルクリニック」へご相談ください。当院では、脳梗塞の治療において、有効な選択肢のひとつとして再生医療を提案しています。
再生医療は、幹細胞の投与によって脳細胞の再生を促し、後遺症の改善や身体機能の回復を目指す治療法であり、リハビリとの併用による相乗効果が期待されています。
ご質問やご相談は、「メール」もしくは「オンラインカウンセリング」で受け付けておりますので、お気軽にお申し付けください。
\無料オンライン診断実施中!/
脳梗塞に関するよくある質問
脳梗塞が進行して手遅れになるとどうなりますか?
脳梗塞は発症後すぐの治療が重要です。治療が遅れると脳の損傷が進み、半身麻痺、言語や発音の障害、嚥下障害、記憶・判断力の低下などの重い後遺症が出ることがあります。
重症では寝たきりや意識障害、命の危険も伴います。こうなると回復は限られ、長期介護が必要になることも多くなります。早期受診と治療が何より大切です。
以下の記事では、脳梗塞の後遺症と手遅れにならないための治療法について詳しく解説しています。
【関連記事】
脳梗塞は症状が軽いうちの治療が大切!原因と対策を解説【医師監修】
脳梗塞は20代でも発症する可能性はありますか?
脳梗塞は高齢者に多い病気とイメージされていますが、若い世代でも珍しくありません。
若年成人(18〜50歳)の脳梗塞は全体の約10〜15%を占め、20〜30代でも1%程度の発症が確認されています。若年性脳梗塞は加齢以外の原因によることが多く、脳動脈解離、もやもや病、オーラを伴う片頭痛や卵円孔開存などが原因です。
近年、米国では20〜44歳の脳卒中発症率が1993年の10万人あたり17件から2015年には28件へ増加しています。(文献5)
CDCの報告では、2020〜22年に18〜44歳の脳卒中が14.6%増加しており、生活習慣の乱れ、ストレス、肥満などの影響が指摘されています。(文献6)
年齢に関係なく、異変を感じたら早急に受診することが重要です。
以下の記事では脳梗塞と年齢との関係性について詳しく解説しています。
【関連記事】
【医師監修】脳梗塞になりやすい年齢は?女性と男性の発症確率も紹介
脳梗塞の後遺症で補助金などは受けられますか?
脳梗塞により後遺症が残った場合、公的な支援を受けられる場合があります。身体障害者手帳の交付や、障害年金、介護保険サービスの利用などが該当します。
以下に、利用可能な支援制度の一覧を記載しています。
| 支援制度の種類 | 詳細 |
|---|---|
| 障害年金 | 麻痺や言語障害などの後遺症がある場合に受給対象。障害基礎年金・障害厚生年金の支給 |
| 障害手当金 | 障害年金に該当しない軽度の障害にも一時金(約100万円前後)の受給可能性 |
| 高額療養費制度 | 医療費自己負担が一定額超過時の払い戻しによる経済的負担の軽減 |
| 傷病手当金 | 働けなくなった会社員等への健康保険からの収入補填。給与約2/3相当の給付 |
| 介護保険・自治体手当 | 要介護認定で訪問介護やリハビリサービスの利用可。自治体による追加支援金の活用 |
| 身体障害者手帳 | 麻痺や言語障害など後遺症がある場合の取得可。医療費助成・税金軽減・公共交通割引などの支援適用 |
申請には医師による診断書などの必要書類が求められるため、まずは主治医や自治体の窓口にご相談ください。
参考文献
『発症 3 時間超 4.5 時間以内の虚血性脳血管障害患者に対する rt-PA(アルテプラーゼ)静注療法の適正な施行に関する緊急声明』
慈恵ICU勉強会2015年3月31日石垣 昌志|脳梗塞䛾血管内治療
A critical time window for recovery extends beyond one-year post-stroke|JNP